Zypadhera 405 Mg Polvo Y Disolvente Para Suspension Inyectable De Liberacion Prolongada
ANEXO I
FICHA TÉCNICA O RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO
1. NOMBRE DEL MEDICAMENTO
Zypadhera 210 mg polvo y disolvente para suspensión inyectable de liberación prolongada.
2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada vial contiene pamoato de olanzapina monohidratado en cantidad equivalente a 210 mg de olanzapina. Una vez reconstituida, cada mililitro de suspensión contiene 150 mg de olanzapina.
Para consultar la lista completa de excipientes, ver sección 6.1.
3. FORMA FARMACÉUTICA
Polvo y disolvente para suspensión inyectable de liberación prolongada Polvo: sólido amarillo
Disolvente: solución transparente, incolora o de color amarillo pálido.
4. DATOS CLÍNICOS
4.1 Indicaciones terapéuticas
Tratamiento de mantenimiento de pacientes adultos con esquizofrenia suficientemente estabilizados durante el tratamiento agudo con olanzapina oral.
4.2 Posología y forma de administración
Zypadhera 210 mg polvo y disolvente para suspensión inyectable de liberación prolongada no debe confundirse con olanzapina 10 mg polvo para solución inyectable.
Posología
Los pacientes, antes de ser tratados con Zypadhera, deben ser tratados inicialmente con olanzapina oral, con el fin de establecer su tolerabilidad y respuesta.
Para determinar la dosis de inicio de Zypadhera para todos los pacientes, debe considerarse el esquema presentado en la Tabla 1.
Tabla 1 Esquema de dosis recomendada entre olanzapina oral y Zypadhera
|
Dosis diana de olanzapina oral |
Dosis inicial recomendada de Zypadhera |
Dosis de mantenimiento después de 2 meses de tratamiento con Zypadhera |
|
10 mg/día |
210 mg/2 semanas ó 405 mg/4 semanas |
150 mg/2 semanas ó 300 mg/4 semanas |
|
15 mg/día |
300 mg/2 semanas |
210 mg/2 semanas ó 405 mg/4 semanas |
|
20 mg/día |
300 mg/2 semanas |
300 mg/2 semanas |
Ajuste de dosis
Los pacientes deben ser cuidadosamente controlados durante los primeros uno a dos meses de tratamiento, con el fin de detectar cualquier signo de recidiva. Durante el tratamiento con antipsicóticos, la mejoría clínica del paciente se puede producir a los pocos días o puede tardar algunas semanas. Durante este periodo, los pacientes deben estar estrechamente vigilados. Durante el tratamiento, la pauta posológica puede
ajustarse de acuerdo con el estado clínico de cada paciente. Después de la revisión clínica, se puede ajustar la dosis dentro del rango de 150 mg a 300 mg cada 2 semanas ó 300 a 405 mg cada 4 semanas. (Tabla 1)
Combinación
No se permitió la combinación con olanzapina oral en ensayos clínicos doble ciego.
Si la combinación con olanzapina oral estuviera clínicamente indicada, la dosis combinada de olanzapina procedente de ambas formulaciones no debería superar la correspondiente dosis máxima oral de olanzapina de 20 mg/día.
Cambios a otros medicamentos antipsicóticos
No hay datos recogidos sistemáticamente para dar una respuesta específica sobre el cambio de los pacientes tratados con Zypadhera a otros medicamentos antipsicóticos. Debido a la lenta disolución de la sal pamoato de olanzapina, lo cual facilita la liberación lenta continuada de olanzapina que se completa en aproximadamente seis a ocho meses después de la ultima inyección, es necesaria la supervisión de un médico, sobre todo durante los dos primeros meses después de la interrupción del tratamiento con Zypadhera, al cambiar a otro medicamento antipsicótico considerado médicamente adecuado.
Poblaciones especiales
Pacientes de edad avanzada
Zypadhera no ha sido objeto de estudio sistemático en pacientes de edad avanzada (> 65 años). No se recomienda Zypadhera para el tratamiento de la población de edad avanzada a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral. No suele estar indicada una dosis inicial inferior (150 mg/4 semanas), pero debe ser considerada en personas de 65 años o más cuando los factores clínicos lo requieran. No se recomienda comenzar el tratamiento con Zypadhera en pacientes > 75 años (ver sección 4.4).
Pacientes con insuficiencia renal y/o hepática
No se debe utilizar Zypadhera a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral en estos pacientes. Se debe considerar una dosis de inicio más baja (150 mg cada 4 semanas) para estos pacientes. En caso de insuficiencia hepática moderada (cirrosis, insuficiencia clase A o B de la escala Child-Pugh), la dosis de inicio debe ser de 150 mg cada 4 semanas y únicamente debe aumentarse con precaución.
Fumadores
Por lo general, en los no fumadores no es necesario modificar la dosis de inicio ni el nivel de dosificación en comparación con los fumadores. Fumar puede inducir el metabolismo de olanzapina. Se recomienda un seguimiento clínico y si fuese necesario se puede considerar el aumento de dosis de olanzapina (ver sección 4.5).
Cuando esté presente más de un factor que pueda desencadenar un enlentecimiento del metabolismo (sexo femenino, edad geriátrica, ausencia de hábito tabáquico), se debe considerar la reducción de la dosis. El aumento de la dosis, si está indicado, debe hacerse con precaución en estos pacientes.
Población pediátrica
No se ha establecido la seguridad y eficacia de Zypadhera en niños y adolescentes menores de 18 años. Los datos actualmente disponibles se describen en las secciones 4.8 y 5.1 pero no se pueden dar recomendaciones sobre posología.
Forma de administración
EXCLUSIVAMENTE PARA VÍA INTRAMUSCULAR. NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA (ver sección 4.4).
Zypadhera sólo debe administrarse mediante inyección intramuscular profunda en el glúteo realizada por un profesional sanitario entrenado en la técnica de inyección adecuada y en centros sanitarios donde se puede garantizar la observación después de la inyección y el acceso a una asistencia médica apropiada en caso de sobredosis.
Después de cada inyección, los pacientes deben permanecer bajo supervisión por parte de personal debidamente cualificado en centros sanitarios durante al menos 3 horas para detectar signos y síntomas indicativos de una sobredosis de olanzapina. Inmediatamente antes de abandonar el centro sanitario, se debe confirmar que el paciente esté alerta, orientado y que no presente ningún signo o síntoma de sobredosis. En caso de sospecha de sobredosis, se debe mantener una supervisión médica estrecha y seguimiento hasta que un reconocimiento indique que se han resuelto los signos y síntomas (ver sección 4.4.). En aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, el periodo de observación de 3 horas se debe alargar según el criterio clínico.
Para consultar las instrucciones de uso del medicamento antes de la administración, ver sección 6.6.
4.3 Contraindicaciones
Hipersensibilidad al principio activo o a alguno de los excipientes incluidos en la sección 6.1. Pacientes con riesgo conocido de glaucoma de ángulo estrecho.
4.4 Advertencias y precauciones especiales de empleo
Se debe prestar especial atención en utilizar una técnica de inyección adecuada que evite la administración inadvertida por vía intravascular o subcutánea (ver sección 6.6).
Uso en pacientes con agitación aguda o con un episodio psicótico grave No se debe emplear Zypadhera para tratar pacientes con esquizofrenia que se encuentren en un estado de agitación agudo o con un episodio psicótico grave hasta que no se haya alcanzado el control de los síntomas agudos.
Síndrome Post-inyección
Durante ensayos clínicos pre-comercialización, se notificaron reacciones que se correspondían con signos y síntomas indicativos de sobredosis de olanzapina, en pacientes tras haber recibido una inyección de Zypadhera. Estas reacciones ocurrieron en <0,1% de las inyecciones y aproximadamente en el 2% de los pacientes. La mayoría de estos pacientes desarrollaron síntomas de sedación (oscilando entre una sedación de carácter leve en cuanto a gravedad y coma) y/o delirium (incluyendo confusión, desorientación, agitación, ansiedad y otras alteraciones cognitivas). Entre otros síntomas detectados se incluyeron síntomas extrapiramidales, disartria, ataxia, agresión, mareos, debilidad, hipertensión y convulsiones. En la mayoría de los casos, los signos y síntomas iniciales relacionados con esta reacción aparecieron dentro de la primera hora después de la inyección y en todos los casos se ha notificado una recuperación total en un plazo de entre 24 y 72 horas tras la inyección. Estas reacciones ocurrieron raramente (< 1 de cada 1.000 inyecciones) entre la 1a y la 3a hora, y muy raramente (< 1 de cada 10.000 inyecciones) al cabo de 3 horas. Hay que advertir a los pacientes de este riesgo potencial y de la necesidad de someterse a vigilancia durante 3 horas en un centro sanitario cada vez que se administra Zypadhera. Los informes post comercialización sobre el síndrome post-inyección, desde la autorización de comercialización de Zypadhera, son generalmente consistentes con la experiencia vista en los estudios clínicos.
Después de cada inyección, los pacientes deben permanecer bajo la supervisión de personal debidamente cualificado en un centro sanitario durante al menos 3 horas para identificar los signos y síntomas indicativos de una sobredosis de olanzapina.
Inmediatamente antes de abandonar el centro sanitario, se debe confirmar que el paciente esté alerta, orientado y que no presenta ningún signo o síntoma de sobredosis. Si se sospecha sobredosis, deben mantenerse la vigilancia médica estrecha y el seguimiento hasta que el examen indique que se han resuelto los signos y síntomas. En aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, el periodo de observación de 3 horas se debe alargar según el criterio clínico.
Se debe recomendar a los pacientes que, después de haber recibido la inyección, estén atentos el resto del día, por si aparecen signos y síntomas de sobredosis secundarias a reacciones adversas post-inyección, que puedan obtener asistencia en caso necesario y que no deben conducir vehículos ni utilizar máquinas (ver sección 4.7).
Si es imprescindible la administración parenteral de benzodiazepinas para tratar las reacciones adversas después de la inyección, se recomienda una evaluación meticulosa del estado clínico del paciente para detectar una sedación excesiva y depresión cardiorrespiratoria (ver sección 4.5).
Acontecimientos adversos relacionados con el lugar de la inyección
La reacción adversa más frecuentemente notificada relacionada con el lugar de la inyección fue dolor. La mayoría de estas reacciones fueron notificadas como reacciones de gravedad de “leve” a “moderada”. Si se produce una reacción adversa relacionada con el lugar de la inyección, hay que adoptar medidas apropiadas para manejar estas incidencias (ver sección 4.8).
Psicosis y/o trastornos del comportamiento asociados a demencia No se recomienda el uso de Olanzapina en pacientes con psicosis y/o trastornos del comportamiento asociados a demencia debido a un incremento en la mortalidad y al riesgo de accidente cerebrovascular. En ensayos clínicos controlados con placebo (de 6 a 12 semanas de duración) en pacientes de edad avanzada (edad media 78 años) con psicosis y/o trastornos del comportamiento asociados a demencia, se duplicó la incidencia de muerte en los pacientes tratados con olanzapina oral comparados con los pacientes tratados con placebo (3,5% frente a 1,5%, respectivamente). La mayor incidencia de muerte no estuvo asociada con la dosis de olanzapina (dosis media diaria de 4,4 mg) ni con la duración del tratamiento. Los factores de riesgo que pueden predisponer a esta población de pacientes a un incremento en la mortalidad incluyen, edad > 65 años, disfagia, sedación, malnutrición y deshidratación, enfermedades pulmonares (p. ej. neumonía con o sin aspiración) o uso concomitante de benzodiazepinas.
Sin embargo, la incidencia de muerte fue mayor en los pacientes tratados con olanzapina oral que en los pacientes tratados con placebo, independientemente de estos factores de riesgo.
En los mismos ensayos clínicos, se notificaron reacciones adversas cerebrovasculares (p. ej. ictus, isquemia cerebral transitoria), algunas de ellas con desenlace mortal. En los pacientes tratados con olanzapina oral se triplicó el número de acontecimientos adversos cerebrovasculares en comparación con los pacientes tratados con placebo (1,3% frente a 0,4%, respectivamente). Todos los pacientes tratados con olanzapina oral o placebo que experimentaron un accidente cerebrovascular como acontecimiento adverso tenían factores de riesgo preexistentes. Se identificaron la edad, mayor de 75 años, y la demencia de tipo vascular/mixta como factores de riesgo para la aparición de acontecimientos adversos cerebrovasculares en asociación con el tratamiento con olanzapina. La eficacia de olanzapina no fue establecida en estos ensayos.
Enfermedad de Parkinson
No se recomienda el uso de olanzapina para el tratamiento de la psicosis inducida por los agonistas dopaminérgicos usados en pacientes con enfermedad de Parkinson. En los ensayos clínicos, se ha notificado con mucha frecuencia un empeoramiento de la sintomatología parkinsoniana y alucinaciones, y con mayor frecuencia que con placebo (ver sección 4.8), y se observó que olanzapina oral no fue más efectiva que placebo en el tratamiento de los síntomas psicóticos. En estos ensayos clínicos, se requirió la previa estabilización de los pacientes con la menor dosis efectiva de antiparkinsoniano (agonista dopaminérgico) y continuar con la misma dosis y con el mismo medicamento antiparkinsoniano a lo largo del estudio. Se comenzó con una dosis de olanzapina oral de 2,5 mg/día y se ajustó la dosis hasta un máximo de 15 mg/día a juicio del investigador.
Síndrome Neuroléptico Maligno (SNM)
El SNM es un trastorno que puede suponer riesgo vital, y que se asocia con medicamentos antipsicóticos. En raras ocasiones se han notificado casos, identificados como SNM, en asociación con olanzapina oral. Las manifestaciones clínicas del SNM comprenden hipertermia, rigidez muscular, alteraciones de conciencia y signos de inestabilidad del sistema nervioso autónomo (pulso o presión arterial irregulares, taquicardia, diaforesis y trastornos del ritmo cardíaco). Entre los signos adicionales se observa un incremento en la creatin-fosfoquinasa, mioglobinuria (rabdomiolisis) e insuficiencia renal aguda. Si un paciente desarrolla signos y síntomas indicativos de SNM o presenta fiebre alta inexplicable sin manifestaciones clínicas adicionales de SNM, se deben suspender todos los medicamentos antipsicóticos, incluida la olanzapina.
Hiperglucemia y diabetes
De manera poco frecuente se han notificado casos de hiperglucemia y/o aparición o exacerbación de diabetes ocasionalmente asociada a cetoacidosis o coma, con algún desenlace mortal (ver sección 4.8). En algunos casos se ha notificado un aumento previo de peso, lo que puede ser un factor de predisposición. Es aconsejable un seguimiento clínico apropiado de acuerdo con las directrices de tratamiento antipsicótico utilizadas, por ejemplo medición de la glucemia basal, a las 12 semanas de comenzar el tratamiento con olanzapina y después anualmente. Los pacientes tratados con cualquier medicamento antipsicótico, incluyendo Zypadhera, deben ser vigilados para detectar signos y síntomas de hiperglucemia (tales como polidipsia, poliuria, polifagia y debilidad) e igualmente se debe controlar de manera regular a los pacientes con diabetes mellitus o con factores de riesgo de padecer diabetes mellitus, para detectar un empeoramiento del control de la glucosa. El peso debe ser vigilado regularmente, por ejemplo, basal, a las 4, 8 y 12 semanas después de haber comenzado el tratamiento con olanzapina y después trimestralmente.
Alteraciones lipídicas
Se han observado alteraciones lipídicas no deseadas en pacientes tratados con olanzapina en ensayos clínicos controlados con placebo (ver sección 4.8). Estas alteraciones lipídicas deben ser controladas de forma adecuada desde un punto de vista clínico, especialmente en pacientes con dislipidemias y en aquellos que presentan factores de riesgo para el desarrollo de alteraciones lipídicas. Los pacientes tratados con cualquier medicamento antipsicótico, incluyendo Zypadhera, deben vigilar los niveles lipídicos de forma regular, de acuerdo con las directrices de tratamiento antipsicótico utilizadas, por ejemplo, basal, a las 12 semanas de haber comenzado el tratamiento con olanzapina y después cada 5 años.
Actividad anticolinérgica
Aunque la olanzapina ha mostrado una actividad anticolinérgica in vitro, la experiencia durante los ensayos clínicos ha mostrado una baja incidencia de acontecimientos relacionados. Sin embargo, ya que la experiencia clínica con olanzapina en pacientes con enfermedades concomitantes es limitada, se recomienda precaución cuando se prescriba olanzapina a pacientes que presentan hipertrofia prostática o íleo paralítico y enfermedades relacionadas.
Función hepática
Con frecuencia se ha observado una elevación asintomática y transitoria de las aminotransferasas hepáticas, ALT, AST, especialmente en los tratamientos iniciales. Se deben tomar precauciones y establecer un seguimiento en pacientes con ALT y/o AST elevada; en pacientes con signos y síntomas de insuficiencia hepática; en pacientes con condiciones previas asociadas con una reserva funcional hepática limitada y en pacientes que están siendo tratados con medicamentos potencialmente hepatotóxicos. Si se diagnostica hepatitis (incluido el daño hepatocelular, colestásico o mixto), se debe interrumpir el tratamiento con olanzapina.
Neutropenia
Se deben tomar precauciones en pacientes que presentan recuentos bajos de leucocitos y/o neutrófilos por cualquier motivo; en pacientes en tratamiento con medicamentos de los que se conoce que provocan neutropenia; en pacientes con un historial de depresión/toxicidad medular inducida por fármacos; en pacientes con depresión medular causada por enfermedades concomitantes, radioterapia o quimioterapia y en pacientes con trastornos asociados a hipereosinofilia o con enfermedad mieloproliferativa. Se han notificado con frecuencia casos de neutropenia tras el uso concomitante de olanzapina oral y valproato (ver sección 4.8).
Interrupción del tratamiento
Se han notificado en raras ocasiones (> 0,01% y < 0,1%), síntomas agudos tales como sudoración, insomnio, temblor, ansiedad, náuseas o vómitos al interrumpir el tratamiento con olanzapina oral repentinamente.
Intervalo QT
En ensayos clínicos con olanzapina oral, las prolongaciones clínicamente significativas del intervalo QTc (corrección de Fridericia del intervalo QT [QTcF] > 500 milisegundos [mseg] en cualquier momento posterior a la línea de base en pacientes con una situación basal de QTcF < 500 mseg) fueron poco frecuentes (de 0,1% a 1%) en pacientes tratados con olanzapina, no existiendo diferencias significativas en comparación con placebo en lo referente a acontecimientos cardíacos asociados. En ensayos clínicos con olanzapina polvo para solución inyectable o Zypadhera, no se asoció la olanzapina con un aumento persistente de los intervalos absolutos de QT o QTc. Sin embargo, se deben tomar precauciones cuando se prescriba olanzapina junto con medicamentos que aumentan el intervalo QTc, especialmente en pacientes de edad avanzada, en pacientes con síndrome congénito de QT prolongado, insuficiencia cardiaca congestiva, hipertrofia cardiaca, hipocalemia o hipomagnesemia.
Tromboembolismo
Se ha notificado una asociación temporal del tratamiento con olanzapina con tromboembolismo venoso de manera poco frecuente (>0,1% y <1%). No se ha establecido una relación causal entre el tratamiento con olanzapina oral y la aparición de tromboembolismo venoso. Sin embargo, ya que los pacientes con esquizofrenia presentan, a menudo, factores de riesgo adquiridos de tromboembolismo venoso, se deben identificar todos los posibles factores de riesgo asociados por ejemplo, la inmovilización del paciente, y tomar medidas preventivas.
Actividad general del SNC
Teniendo en cuenta los efectos primarios de la olanzapina sobre el SNC, se recomienda precaución cuando se combine este medicamento con otros de acción central o con alcohol. Debido a que muestra antagonismo dopaminérgico in vitro, la olanzapina puede antagonizar los efectos de los agonistas dopaminérgicos directos e indirectos.
Convulsiones
La olanzapina debe ser administrada con precaución a los enfermos con antecedentes de convulsiones o que están sujetos a factores que puedan bajar el umbral convulsivo. De manera poco frecuente, se han notificado convulsiones en este tipo de pacientes cuando se les trata con olanzapina. En la mayoría de estos casos existían antecedentes de convulsiones o factores de riesgo de convulsiones.
Discinesia tardía
En estudios comparativos de un año de duración o menos, la olanzapina oral se asoció de forma estadísticamente significativa con una menor incidencia de discinesia relacionada con el tratamiento. Sin embargo, el riesgo de discinesia tardía aumenta con la exposición a largo plazo y, por tanto, si apareciesen signos o síntomas de discinesia tardía en un enfermo tratado con olanzapina, se debería considerar la reducción de la dosis o la retirada de la medicación. Estos síntomas pueden empeorar temporalmente o incluso aparecer después de terminado el tratamiento.
Hipotensión postural
Durante los ensayos clínicos de olanzapina en pacientes de edad avanzada se observó hipotensión postural de forma poco frecuente. Se recomienda medir la presión arterial de forma periódica en pacientes mayores de 65 años.
Muerte súbita de origen cardíaco
En informes post comercialización con olanzapina, se ha notificado el acontecimiento de muerte súbita de origen cardíaco en pacientes que tomaban olanzapina. En un estudio de cohortes observacional retrospectivo el riesgo de una supuesta muerte súbita de origen cardíaco en pacientes tratados con olanzapina fue aproximadamente el doble que en pacientes que no tomaban antipsicóticos. En el estudio, el riesgo del uso de olanzapina fue comparable al riesgo del uso de antipsicóticos atípicos incluídos en un análisis agrupado.
Población pediátrica
Olanzapina no está indicada para su uso en el tratamiento de niños y adolescentes. Estudios realizados en pacientes de edad comprendida entre los 13 y 17 años, demostraron la aparición de reacciones adversas, incluyendo ganancia de peso, cambios en los parámetros metabólicos e incrementos en los niveles de prolactina (ver secciones 4.8 y 5.1).
Uso en pacientes de edad avanzada (> 75 años)
No se dispone de información sobre el uso de Zypadhera en pacientes > 75 años. Debido a las modificaciones bioquímicas y fisiológicas, así como la reducción de la masa muscular, no se recomienda comenzar a utilizar esta formulación en este subgrupo de pacientes.
4.5 Interacción con otros medicamentos y otras formas de interacción
Los estudios de interacción sólo se han llevado a cabo en adultos.
Se debe tener precaución en pacientes que estén en tratamiento con medicamentos que pueden producir hipotensión o sedación.
Interacciones potenciales que afectan a olanzapina
Ya que la olanzapina es metabolizada por el CYP1A2, las sustancias que específicamente puedan inducir o inhibir esta isoenzima pueden afectar la farmacocinética de la olanzapina.
Inducción de CYP1A2
El tabaco y la carbamazepina pueden inducir el metabolismo de la olanzapina, lo que puede producir una reducción de las concentraciones de olanzapina. Tan solo se ha observado un incremento de leve a moderado en el aclaramiento de olanzapina. Las consecuencias clínicas parecen ser limitadas, pero se recomienda vigilancia clínica y considerar, si fuera necesario, un incremento de la dosis de olanzapina (ver sección 4.2).
Inhibición de CYP1A2
Se ha demostrado que fluvoxamina, un inhibidor específico del CYP1A2, inhibe significativamente el metabolismo de la olanzapina. El incremento medio de la Cmax de olanzapina después de la administración de fluvoxamina fue del 54% en mujeres no fumadoras y del 77% en varones fumadores. El incremento medio del área bajo la curva de olanzapina fue del 52% y 108%, respectivamente. Se debe considerar una dosis inicial de olanzapina inferior en pacientes en tratamiento con fluvoxamina o cualquier otro inhibidor del CYP1A2, tales como ciprofloxacino. Se debe considerar una reducción de la dosis de olanzapina si se inicia un tratamiento con un inhibidor del CYP1A2.
No se ha podido demostrar que fluoxetina (un inhibidor del CYP2D6), dosis únicas de antiácido (aluminio, magnesio) o cimetidina afecten significativamente la farmacocinética de olanzapina.
Riesgo de que la olanzapina afecte a otros medicamentos
La olanzapina puede antagonizar los efectos de los agonistas dopaminérgicos directos e indirectos.
La olanzapina no inhibe los principales isoenzimas del CYP450 in vitro (p.ej.1A2, 2D6, 2C9, 2C19, 3A4). Por lo tanto, no se espera ninguna interacción especial tal y como se ha comprobado en estudios in vivo donde no se encontró una inhibición del metabolismo de los siguientes principios activos: antidepresivos tricíclicos (metabolizados mayoritariamente por el CYP2D6), warfarina (CYP2C9), teofilina (CYP1A2) o diazepam (CYP3A4 y 2C19).
La olanzapina no mostró interacción cuando se administró conjuntamente con litio o biperideno.
La monitorización terapéutica de los niveles plasmáticos de valproato no indicó la necesidad de un ajuste de la dosis de valproato tras la introducción de olanzapina como tratamiento concomitante.
Actividad general del SNC
Se recomienda precaución con pacientes que reciban medicamentos que pueden causar depresión del sistema nervioso central incluido el alcohol.
No se recomienda el uso conjunto de olanzapina con antiparkinsonianos en pacientes con la enfermedad de Parkinson y demencia (ver sección 4.4).
Intervalo QTc
Se recomienda precaución si se administra olanzapina de forma concomitante con medicamentos que aumentan el intervalo QTc (ver sección 4.4).
4.6 Fertilidad, embarazo y lactancia
Embarazo
No hay ningún estudio adecuado y bien controlado en mujeres embarazadas. Se debe recomendar a las mujeres que notifiquen a su médico si se encuentran embarazadas o piensan quedarse embarazadas durante el tratamiento con olanzapina. De cualquier manera, como la experiencia humana es limitada, la olanzapina sólo se debe usar durante el embarazo si los beneficios potenciales justifican el riesgo potencial para el feto.
Los recién nacidos expuestos a antipsicóticos (como olanzapina) durante el tercer trimestre de embarazo están en peligro de sufrir reacciones adversas como síntomas extrapiramidales y/o síndromes de abstinencia que pueden variar en gravedad y duración tras la exposición. Se han notificado casos de síntomas de agitación, hipertonía, hipotonía, temblor, somnolencia, dificultad respiratoria o alteraciones alimenticias. Por consiguiente, se debe vigilar estrechamente a los recién nacidos.
Lactancia
En un estudio con olanzapina oral en mujeres sanas, durante la lactancia, la olanzapina se excretó en la leche materna. La exposición media en equilibrio (mg/kg) del lactante se estimó en un 1,8% de la dosis materna de olanzapina (mg/kg). Se debe desaconsejar la lactancia materna a las madres tratadas con olanzapina.
Fertilidad
Se desconocen los efectos sobre la fertilidad (ver sección 5.3 para información preclínica)
4.7 Efectos sobre la capacidad para conducir y utilizar máquinas
No se han realizado estudios de los efectos sobre la capacidad para conducir y utilizar máquinas. Puesto que olanzapina puede causar somnolencia y mareos, los pacientes deben ser prevenidos sobre el uso de máquinas y vehículos motorizados.
Se debe advertir a los pacientes para que no conduzcan vehículos ni utilicen máquinas durante el resto del día después de cada inyección debido a la posibilidad de que se produzca un acontecimiento de síndrome post-inyección, el cual conduce a síntomas indicativos de sobredosis de olanzapina (ver sección 4.4).
4.8 Reacciones adversas
Resumen del perfil de seguridad
Reacciones adversas observadas con olanzapina pamoato
Se han notificado reacciones de síndrome de post-inyección provocados por Zypadhera que han llevado a síntomas indicativos de sobredosis de olanzapina (ver sección 4.4). Los signos y síntomas clínicos incluyeron síntomas de sedación (que oscilaron entre una sedación leve en cuanto a gravedad y coma) y/o delirium (incluyendo confusión, desorientación, agitación, ansiedad y otras alteraciones cognitivas). Entre otros síntomas detectados se incluyeron síntomas extrapiramidales, disartria, ataxia, agresión, mareos, debilidad, hipertensión o posibles convulsiones.
Otras reacciones adversas observadas en pacientes tratados con Zypadhera fueron parecidas a las que se observan con olanzapina oral. En ensayos clínicos con Zypadhera, la única reacción adversa notificada con significación estadística y en un porcentaje mayor en el grupo Zypadhera que en el grupo placebo fue la sedación (Zypadhera 8,2%; placebo 2,0%). Se notificó sedación en un 4,7% de todos los pacientes tratados con Zypadhera.
En ensayos clínicos con Zypadhera, la incidencia de reacciones adversas relacionadas con el lugar de la inyección fue aproximadamente del 8%. La reacción adversa más frecuentemente notificada relacionada con el lugar de la inyección fue dolor (5%); otras reacciones adversas notificadas fueron (en frecuencia descendente): reacciones de tipo nodular, reacciones de tipo eritema, reacciones no específicas del lugar de inyección, irritación, reacciones tipo edema, hematomas, hemorragia y anestesia. Estas reacciones adversas se produjeron en aproximadamente de un 0,1 a 1,1% de los pacientes.
Durante una revisión de los datos de seguridad de ensayos clínicos y de notificaciones espontáneas post comercialización, los abcesos en el lugar de la inyección fueron notificados raramente (> 1/10.000 a < 1/1.000).
Reacciones adversas observadas con olanzapina
Los efectos adversos detallados a continuación se observaron después de la administración de olanzapina.
Adultos
Las reacciones adversas notificadas con más frecuencia (observadas en >1% de los pacientes) asociadas al uso de olanzapina en ensayos clínicos fueron somnolencia, aumento de peso, eosinofilia, niveles elevados de prolactina, colesterol, glucosa y triglicéridos (ver sección 4.4), glucosuria, aumento del apetito, mareo, acatisia, parkinsonismo, leucopenia, neutropenia (ver sección 4.4), discinesia, hipotensión ortostática, efectos anticolinérgicos, elevación asintomática y transitoria de las aminotransferasas hepáticas (ver sección 4.4), erupción cutánea, astenia, cansancio, fiebre, artralgia, aumento de la fosfatasa alcalina, gamma glutamil transferasa alta, ácido úrico alto, creatinfosfoquinasa alta y edema.
Tabla de reacciones adversas
La siguiente tabla detalla las reacciones adversas y las investigaciones de laboratorio observadas en notificaciones espontáneas y en los ensayos clínicos. Las reacciones adversas se enumeran en orden descendiente de gravedad dentro de cada intervalo de frecuencia. Los intervalos de frecuencia se definen de la siguiente forma: Muy frecuentes (> 1/10), frecuentes (> 1/100 a < 1/10), poco frecuentes (> 1/1.000 a < 1/100), raras (> 1/10.000 a < 1/1.000), muy raras (< 1/10.000), frecuencia no conocida (no puede estimarse a partir de los datos disponibles).
|
Muy frecuentes |
Frecuentes |
Poco frecuentes |
Raras |
Frecuencia no conocida |
|
Trastornos de la sangre y del sistema |
linfático | |||
|
Eosinofilia Leucopenia10 Neutropenia10 |
T rombocitopenia11 | |||
|
Trastornos del sistema inmunológico | ||||
|
Hipersensibilidad11 | ||||
|
Trastornos del metabolismo y de la nutrición | ||||
|
Aumento de peso1 |
Niveles elevados de colesterol2,3 Niveles elevados de glucosa4 Niveles elevados de triglicéridos2,5 Glucosuria Aumento del apetito |
Aparición o exacerbación de diabetes ocasionalmente asociada a cetoacidosis o coma, incluyendo algún caso mortal (ver sección 4.4) 11 |
Hipotermia12 | |
|
Trastornos del sistema nervioso | ||||
|
Somnolencia |
Mareo Acatisia6 Parkinsonismo6 Discinesia6 |
Convulsiones, en la mayoría de los casos existían antecedentes de convulsiones o factores de riesgo de convulsiones11 Distonía (incluyendo crisis oculógiras) 11 Discinesia tardía11 Amnesia9 Disartria |
Síndrome neuroléptico maligno (ver sección 4.4) 12 Síntomas de abstinencia7, 12 | |
|
Trastornos cardíacos | ||||
|
Bradicardia prolongación del intervalo QTc (ver sección 4.4) |
Taquicardia/fibrila-ción ventricular, muerte súbita (ver sección 4.4) 11 | |||
|
Trastornos vasculares | ||||
|
Hipotensión ortostática10 |
Tromboembolismo (incluidos tromboembolia pulmonar y trombosis venosa profunda) (ver sección 4.4) | |||
|
Trastornos Respiratorios, Torácicos y Mediastínicos | ||||
|
Epistaxis9 | ||||
|
Trastornos gastrointestinales | ||||
|
Efectos anticolinérgicos leves y transitorios incluido estreñimiento y sequedad de boca |
Distensión abdominal9 |
Pancreatitis11 | ||
|
Trastornos hepatobiliares | ||||
|
Aumentos asintomáticos y transitorios de las aminotransferasas hepáticas (ALT, AST), especialmente al comienzo del tratamiento (ver sección 4.4) |
Hepatitis (incluido el daño hepatocelular, colestásico o mixto) 11 | |||
|
Trastornos de la piel y del tejido subcutáneo | ||||
|
Erupción cutánea |
Reacción de fotosensibilidad Alopecia | |||
|
Trastornos musculoesqueléticos y del tejido conjuntivo | ||||
|
Artralgia9 |
Rabdomiolisis11 | |||
|
Trastornos renales y urinarios | ||||
|
Incontinencia urinaria, retención urinaria, dificultad para iniciar la micción11 | ||||
|
Embarazo, puerperio y enfermedades perinatales | ||||
|
Síndrome de abstinencia neonatal (ver sección 4.6) | ||||
|
Trastornos del aparato reproductor y de la mama | ||||
|
Disfunción eréctil en hombres Disminución de la libido en hombres y mujeres |
Amenorrea Agrandamiento de las mamas Galactorrea en mujeres Ginecomastia o agrandamiento de las mamas en hombres |
Priapismo12 | ||
|
Trastornos generales y alteraciones en el lugar de administración | ||||
|
Astenia Cansancio Edema Fiebre10 Dolor en el lugar de la inyección |
Abcesos en el lugar de la inyección | |||
|
Exploraciones complementarias | ||||
|
Niveles elevados de prolactina en plasma8 |
Aumento de la fosfatasa alcalina10 Niveles elevados de creatinfosfoquinas a11 Gamma glutamil transferasa alta10 Ácido úrico elevado10 |
Aumento de bilirrubina total | ||
1 Se observó un aumento de peso clínicamente significativo en los niveles basales de todas las categorías de índice de masa corporal (IMC). Después del tratamiento a corto plazo (duración media de 47 días), se observó de forma muy frecuente (22,2%) un aumento >7% del nivel basal del peso corporal, de forma frecuente (4,2%) un aumento >15% del mismo y de forma poco frecuente (0,8%) >25%. Se observó de forma muy frecuente una ganancia > 7 %,
> 15 % y > 25 % del nivel basal del peso corporal (64,4%, 31,7% y 12,3% respectivamente) con la exposición a largo plazo (al menos 48 semanas).
2 Los aumentos medios de los valores de lípidos en ayunas (colesterol total, colesterol LDL, y triglicéridos) fueron mayores en pacientes sin evidencia de desajustes lipídicos basales.
3 Observados para niveles basales normales en ayunas (< 5,17 mmol/l) que aumentaron a niveles elevados (> 6,2 mmol/l). Fueron muy frecuentes los cambios en los niveles de colesterol en ayunas desde niveles basales límites (> 5,17 - < 6,2 mmol/l) a niveles elevados (> 6,2 mmol/l).
4 Observados para niveles basales normales en ayunas (< 5,56 mmol/l) que aumentaron a niveles elevados (> 7 mmol/l). Fueron muy frecuentes los cambios en los niveles de glucosa en ayunas desde niveles basales límites (> 5,56 - < 7 mmol/l) a niveles elevados (> 7 mmol/l).
5 Observados para niveles basales normales en ayunas (< 1,69 mmol/l) que aumentaron a niveles elevados (> 2,26 mmol/l). Fueron muy frecuentes los cambios en los niveles de triglicéridos en ayunas desde niveles basales límites (> 1,69 mmol/l - < 2,26 mmol/l) a niveles elevados (> 2,26 mmol/l).
6 En ensayos clínicos, la incidencia de parkinsonismo y distonía en pacientes tratados con olanzapina fue numéricamente mayor pero sin diferencia estadísticamente significativa de la de placebo. Los pacientes tratados con olanzapina presentaron una menor incidencia de parkinsonismo, acatisia y distonía en comparación con dosis correspondientes de haloperidol. En ausencia de información detallada de antecedentes individuales sobre alteraciones del movimiento de tipo extrapiramidal, agudas y tardías, en la actualidad no se puede llegar a la conclusión de que olanzapina produzca menos discinesia tardía y/u otros síndromes extrapiramidales tardíos.
7 Se han notificado síntomas agudos tales como sudoración, insomnio, temblor, ansiedad, náuseas o vómitos al interrumpir el tratamiento con olanzapina repentinamente.
8 En ensayos clínicos de hasta 12 semanas, en aproximadamente un 30% de los pacientes tratados con olanzapina que presentaron valores basales normales de prolactina, las concentraciones plasmáticas de prolactina excedieron el límite superior del rango normal. En la mayoría de estos pacientes, las elevaciones fueron moderadas en términos generales, y se mantuvieron por debajo de dos veces el límite superior del rango normal.
9 Reacciones adversas identificadas en los ensayos clínicos de la Base de Datos Integrados de Olanzapina
10 Según la evaluación de los valores medidos en los ensayos clínicos de la Base de Datos Integrados de Olanzapina.
"Reacciones adversas identificadas a partir de notificaciones espontáneas post comercialización con una frecuencia determinada utilizando la Base de Datos Integrados de Olanzapina.
12 Reacciones adversas identificada a partir de informes espostáneos post comercialización con una frecuencia estimada en el límite superior del intervalo de confianza del 95% utilizando la Base de Datos Integrados de Olanzapina.
Exposición a largo plazo (de al menos 48 semanas)
La proporción de pacientes que presentaron cambios adversos, clínicamente significativos en ganancia de peso, glucosa, colesterol total/LDL/HDL o aumento de triglicéridos se incrementó con el tiempo. En pacientes adultos que completaron de 9 a 12 meses de tratamiento, la velocidad de incremento de la glucosa media en sangre se enlenteció después de aproximadamente 6 meses.
Información adicional para poblaciones especiales
En ensayos clínicos realizados en pacientes de edad avanzada que presentan demencia, el tratamiento con olanzapina estuvo asociado con una mayor incidencia de muertes y reacciones adversas cerebrovasculares comparada con placebo (ver también sección 4.4). Las reacciones adversas muy frecuentes asociadas con el uso de olanzapina en este grupo de pacientes fueron trastornos de la marcha y caídas. Se observaron con frecuencia neumonía, aumento de la temperatura corporal, letargo, eritema, alucinaciones visuales e incontinencia urinaria.
En los ensayos clínicos realizados en pacientes con psicosis inducida por fármacos (agonistas dopaminérgicos) asociados con la enfermedad de Parkinson, se ha notificado con mucha frecuencia un empeoramiento de la sintomatología parkinsoniana y alucinaciones, y con mayor frecuencia que con placebo.
En un ensayo clínico realizado con pacientes que presentan manía bipolar, la terapia combinada de valproato con olanzapina dio lugar a una incidencia de neutropenia de 4,1%; los niveles plasmáticos elevados de valproato podrían ser un factor potencialmente tributario. La olanzapina administrada con litio o valproato dio lugar a unos niveles aumentados (>10%) de temblor, sequedad de boca, aumento del apetito y aumento de peso. Los trastornos del lenguaje también fueron notificados con frecuencia. Durante el tratamiento con olanzapina en combinación con litio o divalproex (asociación de ácido valproico y valproato sódico) se produjo un incremento >7% del peso corporal en el 17,4% de los pacientes, desde el momento basal, durante la fase aguda del tratamiento (hasta 6 semanas). El tratamiento a largo plazo con olanzapina (hasta 12 meses) para la prevención de las recaídas en pacientes con trastorno bipolar se asoció a un incremento de >7% del peso, desde el valor basal, en el 39,9% de los pacientes.
Población pediátrica
El uso de olanzapina no está indicado para el tratamiento de niños y adolescentes menores de 18 años. Aunque no se han realizado ensayos clínicos diseñados para comparar adolescentes y adultos, se han comparado los datos de los ensayos clínicos realizados en adolescentes con los de los ensayos clínicos realizados en adultos.
La siguiente tabla resume las reacciones adversas notificadas con mayor frecuencia en pacientes adolescentes (edades comprendidas entre 13 y 17 años) que en pacientes adultos o reacciones adversas que únicamente se han identificado durante los ensayos clínicos en adolescentes. Parece ser que el aumento de peso clínicamente significativo (>7%) se produce con mayor frecuencia en la población adolescente que en los adultos con exposiciones comparables. La magnitud de ganancia de peso y la proporción de pacientes adolescentes que presentaron un aumento de peso clínicamente significativo, fue mayor con exposiciones a largo plazo (de al menos de 24 semanas), que con exposiciones a corto plazo.
Las reacciones adversas se enumeran en orden decreciente de gravedad dentro de cada intervalo de frecuencia. Los intervalos de frecuencia utilizados son: Muy frecuentes (> 1/10), frecuentes (> 1/100 a < 1/10).
Trastornos del metabolismo y de la nutrición
Muy frecuentes: Aumento de peso 13, niveles de triglicéridos elevados14, aumento del apetito
Frecuentes: Niveles de colesterol elevados15_
Trastornos del sistema nervioso
Muy,frecuentes: Sedación (incluyendo: hipersomnia, letargía, somnolencia)_
Trastornos gastrointestinales
Frecuentes: Sequedad de boca_
Trastornos hepatobiliares
Muy frecuentes: Aumento de las aminotransferasas hepáticas (ALT/AST; ver sección 4.4.) Exploraciones complementarias
Muy frecuentes: Disminución de la bilirrubina total, elevación de la GGT, aumento de los niveles plasmáticos de prolactina16_
Después del tratamiento a corto plazo (duración media de 22 días), se observó de forma muy frecuente (40,6%) un aumento del peso corporal >7% con respecto al valor basal del peso corporal (kg), de forma frecuente (7,1%) un aumento >15% del mismo y de forma frecuente (2,5%) un aumento >25%. Con una exposición a largo plazo (al menos de 24 semanas), el 89,4% presentaron una ganancia >7%, el 55,3% presentaron una ganancia >15% y el 29,1% presentaron una ganancia >25% del nivel basal del peso corporal.
14 Observados para niveles basales normales en ayunas (<1,016 mmol/l) que aumentaron a niveles elevados (>1,467 mmol/l) y cambios en los niveles de triglicéridos en ayunas desde niveles basales límites (>1,016 mmol/l - <1,467 mmol/l) a niveles elevados (>1,467 mmol/l)
15 Se observaron de forma muy frecuente cambios en los niveles de colesterol en ayunas desde niveles basales normales (<4,39 mmol/l) que aumentaron a niveles elevados (>5,17 mmol/l). Fueron muy frecuentes los cambios en los niveles de colesterol en ayunas desde niveles basales límites (>4,39 - <5,17 mmol/l) a niveles elevados (>5,17 mmol/l).
16 El aumento de los niveles plasmáticos de prolactina fue notificado en el 47,4% de los pacientes adolescentes.
Notificación de sospechas de reacciones adversas
Es importante notificar sospechas de reacciones adversas al medicamento tras su autorización. Ello permite una supervisión continuada de la relación beneficio/riesgo del medicamento. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones
adversas a través del sistema nacional de notificación incluido en el Anexo V
4.9 Sobredosis
Si se observan signos y síntomas de sobredosis indicativos de síndrome post-inyección hay que adoptar medidas adecuadas de apoyo (ver sección 4.4).
Aunque es menos probable que se produzca sobredosis con medicamentos administrados por vía parenteral que por vía oral, a continuación se presenta información de referencia para la sobredosis con olanzapina oral:
Signos y síntomas
Entre los síntomas muy frecuentes de la sobredosis (con una incidencia >10%) se encuentran: taquicardia, agitación/agresividad, disartria, síntomas extrapiramidales diversos y reducción del nivel de conciencia desde la sedación hasta el coma.
Otras consecuencias de la sobredosis médicamente significativas son delirium, convulsiones, coma, posible síndrome neuroléptico maligno, depresión respiratoria, aspiración, hipertensión o hipotensión, arritmias cardíacas (<2% de los casos de sobredosis) y parada cardiopulmonar. Se han notificado casos mortales en sobredosis orales agudas con cantidades tan bajas como 450 mg, aunque también se han notificado casos de supervivencia tras sobredosis agudas de aproximadamente 2 g de olanzapina oral.
Tratamiento
No hay un antídoto específico para olanzapina. Se debe instaurar un tratamiento sintomático y monitorizar las funciones vitales según la situación clínica, con tratamiento de la hipotensión y el colapso circulatorio además de soporte de la función respiratoria. No se debe utilizar adrenalina, dopamina u otros agentes simpaticomiméticos con actividad agonista beta, puesto que la estimulación beta podría empeorar la hipotensión. Es necesario hacer una monitorización cardiovascular para detectar posibles arritmias. Es necesario que el paciente continúe con una estrecha supervisión y monitorización clínica hasta su recuperación.
5. PROPIEDADES FARMACOLÓGICAS
5.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: antipsicóticos: diazepinas, oxazepinas, tiazepinas y oxepinas; código ATC: N05 AH03.
Efectos farmacodinámicos
La olanzapina es un agente antipsicótico, antimaníaco y estabilizador del ánimo que ha demostrado un amplio perfil farmacológico a través de un número de sistemas receptores.
En estudios no clínicos, la olanzapina mostró una gama de afinidades (Ki < 100 nM) por los receptores de serotonina 5HT2A/2C, 5HT3, 5HT6; receptores de dopamina Di, D2, D3, D4 y D5; receptores muscarínicos colinérgicos M1-M5; receptores a1 adrenérgicos y receptores de histamina H1. Los estudios de comportamiento con olanzapina en animales indicaron un antagonismo 5HT, dopaminérgico y colinérgico concordante con el perfil de unión al receptor. La olanzapina demostró una afinidad in vitro mayor sobre los receptores de serotonina 5HT2 que en los receptores de dopamina D2 y mayor actividad in vivo en los modelos de 5HT2 que en los de D2. Estudios electrofisiológicos demostraron que la olanzapina reducía de forma selectiva la actividad de las neuronas dopaminérgicas mesolímbicas (A10), a la vez que mostró escaso efecto en las vías estriadas (A9) relacionadas con la función motora. La olanzapina redujo la respuesta de evitación condicionada, un test indicativo de la actividad antipsicótica, a dosis inferiores a las que producen catalepsia, que es un efecto indicativo de reacciones adversas motoras. Al contrario que algunos agentes antipsicóticos, la olanzapina aumenta la respuesta en un test “ansiolítico”.
En un estudio de Tomografía por Emisión de Positrones (PET) en pacientes tratados con Zypadhera (300 mg/4 semanas), el nivel de ocupación media del receptor D2 era del 60% o mayor al final de un plazo de 6 meses, un nivel acorde con el que se halló durante tratamiento con olanzapina oral.
Eficacia clínica
La eficacia de Zypadhera en el tratamiento inicial y tratamiento de mantenimiento para la esquizofrenia concuerda con la eficacia establecida para la formulación oral de olanzapina.
Un total de 1.469 pacientes con esquizofrenia fueron incluidos en 2 estudios pivotales:
El primero, un ensayo de 8 semanas controlado por placebo y realizado en pacientes adultos (n=404) que experimentaban síntomas psicóticos agudos. Se distribuyeron los pacientes de forma aleatoria para recibir inyecciones de Zypadhera 405 mg cada 4 semanas, 300 mg cada 2 semanas, 210 mg cada 2 semanas, o placebo cada 2 semanas. No se permitió la suplementación con antipsicóticos orales. Las puntuaciones PANSS (Total Positive and Negative Symptom Scores, Puntuaciones de Síntomas Positivos y Negativos) demostraron una mejoría significativa desde el nivel basal (la media de la puntuación basal del PANSS Total era 101) hasta el final del estudio (cambios medios -22,57; -26,32; -22,49 respectivamente) con cada dosis de Zypadhera (405 mg cada 4 semanas, 300 mg cada 2 semanas, y 210 mg cada 2 semanas) en comparación con placebo (cambio medio -8,51). El cambio medio por visita desde el valor basal hasta el punto final en la puntuación PANSS Total indicaba que hacia el Día 3, los pacientes en los grupos terapéuticos con 300 mg/2 semanas y 405 mg/4 semanas tenían reducciones estadísticamente significativamente mayores en la puntuación PANSS Total comparada con placebo (-8,6; -8,2 y -5,2 respectivamente).
Los 3 grupos tratados con Zypadhera mostraron una mayor mejoría de forma estadísticamente significativa que con placebo, la cual comenzaba al final de la Semana 1. Estos resultados apoyan la eficacia de Zypadhera durante las 8 semanas de tratamiento y un efecto farmacológico que se pudo observar tan pronto como en la 1a semana después de iniciar el tratamiento con Zypadhera.
El segundo estudio, un ensayo a largo plazo en pacientes clínicamente estables (n=1.065) (la media basal en la puntuación PANSS Total varía de 54,33 a 57,75), que inicialmente fueron tratados con olanzapina oral durante 4 a 8 semanas y luego cambiaron para continuar con olanzapina oral o con Zypadhera durante 24 semanas. No se permitió suplementación con antipsicóticos orales. Los grupos tratados con Zypadhera recibieron 150 mg y 300 mg administrado cada 2 semanas (se han combinado las dosis para el análisis) y 405 mg administrado cada 4 semanas y no fueron inferiores a los grupos de dosis combinadas de 10, 15 y 20 mg de olanzapina oral (se han combinado las dosis para el análisis) medidos en relación con las tasas de exacerbación de los síntomas de esquizofrenia (tasas de exacerbación respectivas, 10%, 10% y 7%). La exacerbación se midió por el empeoramiento de los ítems en la escala Positiva de BPRS derivada de la PANSS (BPRS Positive scale) y el ingreso hospitalario debido al agravamiento de los síntomas psicóticos positivos. El grupo combinado de 150 mg y 300 mg/2 semanas no fue inferior al grupo tratado con 405 mg/4 semanas (tasas de exacerbación 10% para cada grupo) a las 24 semanas tras la fase de aleatorización.
Población pediátrica
No se ha estudiado Zypadhera en la población pediátrica. Los datos controlados de eficacia en adolescentes (de edades comprendidas entre 13 y 17 años) se limitan a ensayos a corto plazo en esquizofrenia (6 semanas) y manía asociada con trastorno bipolar I (3 semanas), involucrando a menos de 200 adolescentes. Olanzapina oral fue utilizada como una dosis flexible comenzando con 2,5 y llegando hasta 20 mg/día. Durante el tratamiento con olanzapina oral, los adolescentes ganaron de manera significativa más peso, comparado con adultos. La magnitud de los cambios de colesterol total, colesterol LDL, triglicéridos, y prolactina en ayunas (ver sección 4.4 y 4.8) fueron mayores en adolescentes que en adultos. No existen datos controlados sobre el mantenimiento del efecto o la seguridad a largo plazo (ver sección 4.4 y 4.8). La información sobre seguridad a largo plazo se limita principalmente a datos abiertos, no controlados.
5.2 Propiedades farmacocinéticas
Absorción
La olanzapina se metaboliza en el hígado a través de reacciones de conjugación y oxidación. El principal metabolito circulante es el 10-N-glucurónido. Los citocromos P450-CYP1A2 y P450-CYP2D6 contribuyen a la síntesis de los metabolitos N-desmetilo y 2-hidroximetilo; ambos mostraron una actividad farmacológica in vivo significativamente menor que olanzapina en estudios con animales. La actividad farmacológica predominante deriva del fármaco progenitor, olanzapina.
Después de una única inyección IM de Zypadhera, empieza de forma inmediata la disolución lenta de la sal de pamoato de olanzapina en tejido muscular y facilita una liberación lenta continuada de olanzapina durante más de cuatro semanas. La liberación va disminuyendo de forma paulatina entre ocho y doce semanas. No se requiere suplementación con antipsicóticos al inicio del tratamiento con Zypadhera (ver sección 4.2).
La combinación del perfil de liberación y el régimen posológico (inyección IM cada dos o cuatro semanas) dan como resultado unas concentraciones sostenidas de olanzapina en plasma. Estas concentraciones plasmáticas se pueden medir durante varios meses después de cada inyección de Zypadhera. La semivida de olanzapina después de Zypadhera es 30 días comparada con las 30 horas después de la administración oral. La absorción y eliminación se completan aproximadamente seis a ocho meses después de la última inyección.
Distribución
Olanzapina oral se distribuye rápidamente. La unión de la olanzapina a las proteínas plasmáticas representa aproximadamente un 93%, en todo el intervalo de concentración de 7 hasta aproximadamente 1.000 ng/mL. En plasma, la olanzapina se une a la albúmina y a la a1-glucoproteína ácida.
Después de inyecciones IM repetidas con 150 a 300 mg de Zypadhera cada dos semanas, los percentiles 10 a 90 de concentraciones plasmáticas en equilibrio de olanzapina estaban entre
4,2 y 73,2 ng/ml. Las concentraciones plasmáticas de olanzapina observadas en el intervalo de dosis de 150 mg cada 4 semanas a 300 mg cada 2 semanas ilustran una exposición aumentada de olanzapina sistémica al aumentarse la dosis de Zypadhera. Durante los tres primeros meses de tratamiento con Zypadhera, se observó acumulación de olanzapina pero no hubo acumulación adicional durante la utilización a largo plazo (12 meses) en pacientes inyectados con hasta 300 mg cada dos semanas.
Eliminación
El aclaramiento plasmático de olanzapina después de administrar olanzapina vía oral es menor en las mujeres (18,9 l/h) que en los varones (27,3 l/h), y en los no fumadores (18,6 l/h) que en los fumadores (27,7 l/h). En los ensayos clínicos con Zypadhera las diferencias en cuanto a la farmacocinética fueron similares entre hombres y mujeres y entre fumadores y no fumadores. Sin embargo, la magnitud del impacto del género o del tabaco sobre el aclaramiento es reducida en comparación con la variabilidad global entre los diferentes sujetos.
Pacientes de edad avanzada
No se han realizado investigaciones específicas con Zypadhera en pacientes de edad avanzada. Zypadhera no está recomendado para el tratamiento de la población de edad avanzada (65 o más años de edad) a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral. En sujetos sanos de edad avanzada (65 años o más) comparados con sujetos más jóvenes, la semivida de eliminación media estaba prolongada (51,8 frente a 33,8 horas) y el aclaramiento estaba reducido (17,5 frente a 18,2 l/h). La variabilidad farmacocinética observada en los sujetos de edad avanzada está dentro del rango observado para pacientes no ancianos. En 44 pacientes con esquizofrenia, mayores de 65 años, la dosis de 5 a 20 mg/día no se asoció con ningún perfil diferenciado de reacciones adversas.
Insuficiencia renal
En pacientes con alteración renal (aclaramiento de creatinina < 10 ml/min) comparados con pacientes sanos, no hubo diferencia significativa ni en la semivida de eliminación media (37,7 frente a 32,4 horas) ni en el aclaramiento (21,2 frente a 25,0 l/h). Un estudio de balance de masas ha demostrado que aproximadamente el 57% de la olanzapina radiactiva se elimina en la orina, principalmente en forma de metabolitos. Aunque no se han estudiado pacientes con deterioro renal que recibían Zypadhera, se recomienda establecer un régimen posológico eficaz y bien tolerado con olanzapina oral en pacientes con deterioro renal antes de iniciar tratamiento con Zypadhera (ver sección 4.2).
Fumadores
En fumadores con ligera disfunción hepática, se prolongó la semivida de eliminación de olanzapina de administración oral (39,3 horas) y se redujo el aclaramiento (18,0 litros/hora) de manera similar a pacientes sanos no fumadores (48,8 horas y 14,1 litros/hora, respectivamente). Aunque no se han estudiado pacientes con deterioro hepático que recibían Zypadhera, se recomienda establecer un régimen posológico eficaz y bien tolerado con olanzapina oral en pacientes con deterioro hepático antes de iniciar tratamiento con Zypadhera (ver sección 4.2).
En un estudio de olanzapina oral realizado con sujetos caucásicos, japoneses y chinos, no se encontraron diferencias entre los parámetros farmacocinéticos de las tres poblaciones.
5.3 Datos preclínicos sobre seguridad
Se han realizado estudios preclínicos sobre seguridad con el pamoato de olanzapina monohidratado. Los hallazgos principales en estudios de toxicidad con dosis repetidas (ratas, perros), en un estudio de carcinogenicidad en ratas durante 2 años y en estudios de toxicidad para la reproducción (ratas, conejos), se limitaron a las reacciones en el lugar de inyección para las que no se podía determinar ningún valor para el nivel sin efectos adversos observables (NOAEL). No se ha podido identificar ningún nuevo efecto tóxico que pueda proceder de la exposición sistémica a la olanzapina. Sin embargo, las concentraciones sistémicas en estos estudios fueron generalmente inferiores a las encontradas en niveles con efecto tóxico en los estudios orales; por tanto, a continuación se facilita la información sobre olanzapina oral como referencia.
Toxicidad aguda (dosis únicas)
Los signos de la toxicidad oral en los roedores son característicos de los compuestos antipsicóticos potentes: hipoactividad, coma, temblores, convulsiones clónicas, salivación y reducción del aumento de peso. La mediana de las dosis letales fue aproximadamente 210 mg/kg (ratones) y 175 mg/kg (ratas). Los perros toleraron una dosis oral única de hasta 100 mg/kg sin sufrir mortalidad. Los signos clínicos consistieron en sedación, ataxia, temblores, taquicardia, disnea, miosis y anorexia. En los monos, las dosis únicas orales de hasta 100 mg/kg causaron un estado de postración y las dosis mayores, de semiinconsciencia.
Toxicidad de las dosis múltiples
Durante los estudios de hasta 3 meses de duración realizados en ratones y de hasta 1 año en ratas y perros, los efectos predominantes consistieron en depresión del SNC y efectos anticolinérgicos así como alteraciones hematológicas periféricas. Los animales desarrollaron tolerancia a la depresión del SNC. Las dosis altas redujeron los parámetros del crecimiento. Entre los efectos reversibles que están en consonancia con el aumento de la prolactina en la rata se encontraban la disminución del peso de los ovarios y del útero y los cambios morfológicos en el epitelio de la vagina y en la glándula mamaria.
Toxicidad hematológica: en todas las especies se observaron cambios en los parámetros hematológicos, incluidas una reducción dosis-dependiente de los leucocitos circulantes en ratones, y una reducción inespecífica en los leucocitos circulantes de la rata; no se hallaron, por el contrario, signos de citotoxicidad medular. Algunos perros tratados con 8 ó 10 mg/kg/día experimentaron neutropenia, trombocitopenia o anemia reversibles (la exposición total a olanzapina (AUC) es de 12 a 15 veces superior que la de un hombre que reciba una dosis de 12 mg). En los perros con citopenia no se advirtieron efectos adversos sobre las células progenitoras o en estado de proliferación de la médula ósea.
Toxicidad sobre la función reproductora
La olanzapina no ha presentado efecto teratógeno. El estado de sedación modificó la conducta de apareamiento en las ratas macho. Los ciclos menstruales en la rata se alteraron con dosis de 1,1 mg/kg (3 veces la dosis máxima en humanos) y los parámetros de la función reproductora, con dosis de 3 mg/kg (9 veces la dosis máxima en humanos). La descendencia de las ratas tratadas con olanzapina mostró un retraso en el desarrollo fetal así como una disminución transitoria en el grado de actividad.
Mutagenicidad
La olanzapina no ha presentado actividad mutagénica ni tampoco actividad clastogénica en una amplia serie de pruebas normalizadas, entre otras, ensayos de mutación bacteriana y ensayos in vitro e in vivo con mamíferos.
Carcinogenicidad
Olanzapina no es carcinogénica de acuerdo con los estudios llevados a cabo en ratas y ratones.
6. DATOS FARMACÉUTICOS
6.1 Lista de excipientes
Polvo Ninguno Disolvente Carmelosa sódica Manitol Polisorbato 80
Agua para preparaciones inyectables Ácido clorhídrico (para el ajuste del pH)
Hidróxido de sodio (para el ajuste del pH)
6.2 Incompatibilidades
Este medicamento no debe mezclarse con otros medicamentos excepto los indicados en la sección 6.6.
6.3 Periodo de validez
2 años
Una vez reconstituido en el vial: 24 horas. Si no se utiliza el producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Una vez retirada la suspensión del vial a la jeringa, debe usarse de inmediato.
Se ha demostrado la estabilidad química y física de la suspensión en los viales durante 24 horas a 20-25 °C. Desde una perspectiva microbiológica, el medicamento debe administrarse de forma inmediata. Si no se utiliza de forma inmediata, los tiempos de almacenamiento y las condiciones de uso previos a su utilización son responsabilidad del profesional sanitario y normalmente no debe superar las 24 horas a 20-25 °C.
6.4 Precauciones especiales de conservación No refrigerar ni congelar.
6.5 Naturaleza y contenido del envase
210 mg polvo: Vial de vidrio de Tipo I. Tapón de bromobutilo con sello color óxido.
3 ml de disolvente: Vial de vidrio de Tipo I. Tapón de butilo con sello púrpura.
Cada envase contiene un vial de polvo y un vial de disolvente, una jeringa de 3 ml Hipodérmica con una aguja de seguridad pre adjunta del calibre 19, de 38 mm, una aguja de seguridad Hipodérmica del calibre 19 de 38 mm y dos agujas de seguridad Hipodérmicas del calibre 19 de 50 mm.
6.6 Precauciones especiales de eliminación y otras manipulaciones
SÓLO PARA INYECCIÓN INTRAMUSCULAR PROFUNDA EN EL GLÚTEO.
NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él, se realizará de acuerdo con la normativa local.
Reconstitución
PASO 1: Preparación de los materiales
Se recomienda la utilización de guantes ya que Zypadhera puede provocar irritación de la piel.
Reconstituir Zypadhera polvo para suspensión inyectable de liberación prolongada exclusivamente con el disolvente suministrado en el envase mediante técnicas asépticas estándar para la reconstitución de productos parenterales.
PASO 2: Determinación del volumen de disolvente para la reconstitución
Esta tabla indica la cantidad de disolvente necesaria para reconstituir Zypadhera polvo para suspensión inyectable.
|
Concentración del vial de Zypadhera (mg) |
Volumen de disolvente a añadir (ml) |
|
210 |
1,3 |
|
300 |
1,8 |
|
405 |
2,3 |
Es importante resaltar que el vial contiene más disolvente del necesario para reconstituir el
producto.
PASO 3: Reconstitución de Zypadhera
1. Golpear suavemente el vial para soltar el polvo.
2. Abrir la jeringa Hipodérmica y la aguja pre empaquetada con el dispositivo de protección para agujas. Abrir la bolsa de plástico y sacar el dispositivo. Unir la jeringa (si aún no lo está) al conector tipo Luer del dispositivo con un giro sencillo. Colocar la aguja firmemente sobre el dispositivo empujándolo y girándolo en el sentido de las agujas del reloj. A continuación, retire directamente la capucha de la aguja. Si no se siguen estas instrucciones, puede producirse una lesión por pinchazo de aguja.
3. Retirar el volumen de disolvente pre determinado (Paso 2) dentro de la jeringa.
4. Inyectar el volumen de disolvente requerido en el vial de polvo.
5. Retirar el aire para igualar la presión en el vial.
6. Retirar la aguja, con el vial hacia arriba para impedir la pérdida de disolvente.
7. Poner el dispositivo de seguridad para agujas. Colocar la aguja en su funda utilizando una técnica con una sola mano. Realizar esta maniobra con una mano haciendo una presión SUAVE de la funda contra una superficial plana. AL PRESIONAR SOBRE LA FUNDA (Fig. 1), LA AGUJA SE CONECTA A ELLA FIRMEMENTE (Fig. 2)
8. Confirmar visualmente que la aguja está completamente conectada a su funda protectora.. Retirar el dispositivo con la aguja sujeta a la jeringa, cuando sea requerido, mediante un procedimiento medico específico. Retirarlo sujetando el conector tipo Luer del dispositivo de protección de la aguja con ayuda de los dedos pulgar e índice, y dejando
los otros tres dedos restantes alejados del dispositivo donde se encuentra la punta de la
aguja (Fig. 3).
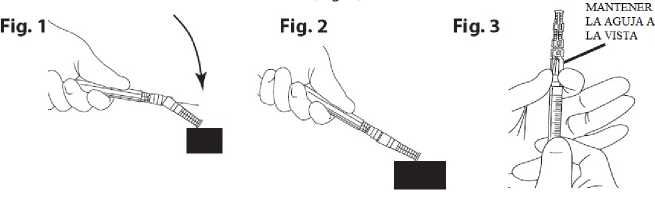
9. Golpear el vial de forma vigorosa repetidas veces sobre una superficie dura hasta que no quede polvo visible. Proteger la superficie para amortiguar el impacto. (Ver Figura A)

f
Figura A: Golpear vigorosamente para mezclar
10. Comprobar el vial visualmente para identificar apelmazamiento del polvo. El polvo que no está en suspensión tiene un aspecto de terrones secos de color amarillo pálido adheridos al vial. Puede ser necesario seguir golpeando si permanecen terrones. (Ver Figura B)

Sin suspender: terrones visibles Suspendido: sin terrones Figura B: Verificar si hay polvo sin suspender y seguir golpeando si es necesario.
11. Agitar el vial enérgicamente hasta que la suspensión tenga un aspecto uniforme con color y texturas homogéneos. El producto suspendido aparecerá amarillo y opaco.
(Ver Figura C)

Figura C: Agitar el vial vigorosamente
Si se forma espuma, deje reposar el vial para que se disipe la espuma. Si no se utiliza el producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Zypadhera reconstituido permanece estable en el vial hasta un máximo de 24 horas.
PASO 1: Inyectar Zypadhera
Esta tabla confirma el volumen final de Zypadhera en suspensión que hay que inyectar. La concentración de la suspensión es 150 mg/ml de olanzapina.
|
Dosis |
Volumen final a inyectar |
|
(mg) |
(ml) |
|
150 |
1,0 |
|
210 |
1,4 |
|
300 |
2,0 |
|
405 |
2,7 |
1. Determinar qué aguja se va a emplear para administrar al paciente la inyección. Para los pacientes obesos, se recomiendan para la inyección agujas de 50 mm:
• Si se emplea la aguja de 50 mm para la inyección, ponga la aguja de seguridad de 38 mm a la jeringa para retirar el volumen de suspensión requerido.
• Si se emplea la aguja de 38 mm para la inyección, ponga la aguja de seguridad de 50 mm para retirar el volumen de suspensión requerido.
2. Retirar lentamente la cantidad deseada. Quedará un poco de producto sobrante en el vial.
3. Poner el dispositivo de seguridad para agujas y retirar la aguja de la jeringa.
4. Poner la aguja de seguridad, seleccionando la de 50 mm o la de 38 mm, en la jeringa antes de la inyección. Una vez extraída la suspensión del vial y pasada a la jeringa, debe inyectarse de forma inmediata.
5. Seleccionar y preparar el lugar de la inyección en la zona glútea. NO INYECTAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
6. Después de insertar la aguja, aspirar durante unos segundos para confirmar que no sale nada de sangre. Si se aspira sangre dentro de la jeringa, descartar la jeringa y preparar una nueva suspensión. La inyección deberá realizarse con presión firme y continua.
NO MASAJEAR EL LUGAR DE LA INYECCIÓN.
7. Poner el dispositivo de seguridad de agujas. (Fig. 1 y 2)
8. Descartar los viales, jeringa, agujas usadas, aguja adicional y el disolvente sobrante de acuerdo con los procedimientos clínicos adecuados. El vial es de un solo uso.
7. TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos.
8. AUTORIZACIÓN DE COMERCIALIZACIÓN NÚMERO
EU/1/08/479/001
9. FECHA DE LA PRIMERA AUTORIZACIÓN/RENOVACIÓN DE LA AUTORIZACIÓN
Fecha de primera autorización: 19/11/2008 Fecha de la última renovación: 26/08/2013
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos http://www.ema.europa.eu/.
Zypadhera 300 mg polvo y disolvente para suspensión inyectable de liberación prolongada.
2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada vial contiene pamoato de olanzapina monohidratado en cantidad equivalente a 300 mg de olanzapina. Una vez reconstituida, cada mililitro de suspensión contiene 150 mg de olanzapina.
Para consultar la lista completa de excipientes, ver sección 6.1.
3. FORMA FARMACÉUTICA
Polvo y disolvente para suspensión inyectable de liberación prolongada Polvo: sólido amarillo
Disolvente: solución transparente, incolora o de color amarillo pálido.
4. DATOS CLÍNICOS
4.1 Indicaciones terapéuticas
Tratamiento de mantenimiento de pacientes adultos con esquizofrenia suficientemente estabilizados durante el tratamiento agudo con olanzapina oral.
4.2 Posología y forma de administración
Zypadhera 300 mg polvo y disolvente para suspensión inyectable de liberación prolongada no debe confundirse con olanzapina 10 mg polvo para solución inyectable.
Posología
Los pacientes, antes de ser tratados con Zypadhera, deben ser tratados inicialmente con olanzapina oral, con el fin de establecer su tolerabilidad y respuesta.
Para determinar la dosis de inicio de Zypadhera para todos los pacientes, debe considerarse el esquema presentado en la Tabla 1.
Tabla 1 Esquema de dosis recomendada entre olanzapina oral y Zypadhera
|
Dosis diana de olanzapina oral |
Dosis inicial recomendada de Zypadhera |
Dosis de mantenimiento después de 2 meses de tratamiento con Zypadhera |
|
10 mg/día |
210 mg/2 semanas ó 405 mg/4 semanas |
150 mg/2 semanas ó 300 mg/4 semanas |
|
15 mg/día |
300 mg/2 semanas |
210 mg/2 semanas ó 405 mg/4 semanas |
|
20 mg/día |
300 mg/2 semanas |
300 mg/2 semanas |
Ajuste de dosis
Los pacientes deben ser cuidadosamente controlados durante los primeros uno a dos meses de tratamiento, con el fin de detectar cualquier signo de recidiva. Durante el tratamiento con antipsicóticos, la mejoría clínica del paciente se puede producir a los
pocos días o puede tardar algunas semanas. Durante este periodo, los pacientes deben estar estrechamente vigilados. Durante el tratamiento, la pauta posológica puede ajustarse de acuerdo con el estado clínico de cada paciente. Después de la revisión clínica, se puede ajustar la dosis dentro del rango de 150 mg a 300 mg cada 2 semanas ó 300 a 405 mg cada 4 semanas. (Tabla 1)
Combinación
No se permitió la combinación con olanzapina oral en ensayos clínicos doble ciego.
Si la combinación con olanzapina oral estuviera clínicamente indicada, la dosis combinada de olanzapina procedente de ambas formulaciones no debería superar la correspondiente dosis máxima oral de olanzapina de 20 mg/día.
Cambios a otros medicamentos antipsicóticos
No hay datos recogidos sistemáticamente para dar una respuesta específica sobre el cambio de los pacientes tratados con Zypadhera a otros medicamentos antipsicóticos. Debido a la lenta disolución de la sal pamoato de olanzapina, lo cual facilita la liberación lenta continuada de olanzapina que se completa en aproximadamente seis a ocho meses después de la ultima inyección, es necesaria la supervisión de un médico, sobre todo durante los dos primeros meses después de la interrupción del tratamiento con Zypadhera, al cambiar a otro medicamento antipsicótico considerado médicamente adecuado.
Poblaciones especiales
Pacientes de edad avanzada
Zypadhera no ha sido objeto de estudio sistemático en pacientes de edad avanzada (> 65 años). No se recomienda Zypadhera para el tratamiento de la población de edad avanzada a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral. No suele estar indicada una dosis inicial inferior (150 mg/4 semanas), pero debe ser considerada en personas de 65 años o más cuando los factores clínicos lo requieran. No se recomienda comenzar el tratamiento con Zypadhera en pacientes > 75 años (ver sección 4.4).
Pacientes con insuficiencia renal y/o hepática
No se debe utilizar Zypadhera a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral en estos pacientes. Se debe considerar una dosis de inicio más baja (150 mg cada 4 semanas) para estos pacientes. En caso de insuficiencia hepática moderada (cirrosis, insuficiencia clase A o B de la escala Child-Pugh), la dosis de inicio debe ser de 150 mg cada 4 semanas y únicamente debe aumentarse con precaución.
Fumadores
Por lo general, en los no fumadores no es necesario modificar la dosis de inicio ni el nivel de dosificación en comparación con los fumadores. Fumar puede inducir el metabolismo de olanzapina. Se recomienda un seguimiento clínico y si fuese necesario se puede considerar el aumento de dosis de olanzapina (ver sección 4.5).
Cuando esté presente más de un factor que pueda desencadenar un enlentecimiento del metabolismo (sexo femenino, edad geriátrica, ausencia de hábito tabáquico), se debe considerar la reducción de la dosis. El aumento de la dosis, si está indicado, debe hacerse con precaución en estos pacientes.
Población pediátrica
No se ha establecido la seguridad y eficacia de Zypadhera en niños y adolescentes menores de 18 años. Los datos actualmente disponibles se describen en las secciones 4.8 y 5.1 pero no se pueden dar recomendaciones sobre posología.
EXCLUSIVAMENTE PARA VÍA INTRAMUSCULAR. NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA (ver sección 4.4).
Zypadhera sólo debe administrarse mediante inyección intramuscular profunda en el glúteo realizada por un profesional sanitario entrenado en la técnica de inyección adecuada y en centros sanitarios donde se puede garantizar la observación después de la inyección y el acceso a una asistencia médica apropiada en caso de sobredosis.
Después de cada inyección, los pacientes deben permanecer bajo supervisión por parte de personal debidamente cualificado en centros sanitarios durante al menos 3 horas para detectar signos y síntomas indicativos de una sobredosis de olanzapina. Inmediatamente antes de abandonar el centro sanitario, se debe confirmar que el paciente esté alerta, orientado y que no presente ningún signo o síntoma de sobredosis. En caso de sospecha de sobredosis, se debe mantener una supervisión médica estrecha y seguimiento hasta que un reconocimiento indique que se han resuelto los signos y síntomas (ver sección 4.4.). En aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, el periodo de observación de 3 horas se debe alargar según el criterio clínico.
Para consultar las instrucciones de uso del medicamento antes de la administración, ver sección 6.6.
4.3 Contraindicaciones
Hipersensibilidad al principio activo o a alguno de los excipientes incluidos en la sección 6.1. Pacientes con riesgo conocido de glaucoma de ángulo estrecho.
4.4 Advertencias y precauciones especiales de empleo
Se debe prestar especial atención en utilizar una técnica de inyección adecuada que evite la administración inadvertida por vía intravascular o subcutánea (ver sección 6.6).
Uso en pacientes con agitación aguda o con un episodio psicótico grave No se debe emplear Zypadhera para tratar pacientes con esquizofrenia que se encuentren en un estado de agitación agudo o con un episodio psicótico grave hasta que no se haya alcanzado el control de los síntomas agudos.
Síndrome Post-inyección
Durante ensayos clínicos pre-comercialización, se notificaron reacciones que se correspondían con signos y síntomas indicativos de sobredosis de olanzapina, en pacientes tras haber recibido una inyección de Zypadhera. Estas reacciones ocurrieron en <0,1% de las inyecciones y aproximadamente en el 2% de los pacientes. La mayoría de estos pacientes desarrollaron síntomas de sedación (oscilando entre una sedación de carácter leve en cuanto a gravedad y coma) y/o delirium (incluyendo confusión, desorientación, agitación, ansiedad y otras alteraciones cognitivas). Entre otros síntomas detectados se incluyeron síntomas extrapiramidales, disartria, ataxia, agresión, mareos, debilidad, hipertensión y convulsiones. En la mayoría de los casos, los signos y síntomas iniciales relacionados con esta reacción aparecieron dentro de la primera hora después de la inyección y en todos los casos se ha notificado una recuperación total en un plazo de entre 24 y 72 horas tras la inyección. Estas reacciones ocurrieron raramente (< 1 de cada 1.000 inyecciones) entre la 1a y la 3a hora, y muy raramente (< 1 de cada 10.000 inyecciones) al cabo de 3 horas. Hay que advertir a los pacientes de este riesgo potencial y de la necesidad de someterse a vigilancia durante 3 horas en un centro sanitario cada vez que se administra Zypadhera. Los informes post
comercialización sobre el síndrome post-inyección, desde la autorización de comercialización de Zypadhera, son generalmente consistentes con la experiencia vista en los estudios clínicos.
Después de cada inyección, los pacientes deben permanecer bajo la supervisión de personal debidamente cualificado en un centro sanitario durante al menos 3 horas para identificar los signos y síntomas indicativos de una sobredosis de olanzapina.
Inmediatamente antes de abandonar el centro sanitario, se debe confirmar que el paciente esté alerta, orientado y que no presenta ningún signo o síntoma de sobredosis. Si se sospecha sobredosis, deben mantenerse la vigilancia médica estrecha y el seguimiento hasta que el examen indique que se han resuelto los signos y síntomas. En aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, el periodo de observación de 3 horas se debe alargar según el criterio clínico.
Se debe recomendar a los pacientes que, después de haber recibido la inyección, estén atentos el resto del día, por si aparecen signos y síntomas de sobredosis secundarias a reacciones adversas post-inyección, que puedan obtener asistencia en caso necesario y que no deben conducir vehículos ni utilizar máquinas (ver sección 4.7).
Si es imprescindible la administración parenteral de benzodiazepinas para tratar las reacciones adversas después de la inyección, se recomienda una evaluación meticulosa del estado clínico del paciente para detectar una sedación excesiva y depresión cardiorrespiratoria (ver sección 4.5).
Acontecimientos adversos relacionados con el lugar de la inyección
La reacción adversa más frecuentemente notificada relacionada con el lugar de la inyección fue dolor. La mayoría de estas reacciones fueron notificadas como reacciones de gravedad de “leve” a “moderada”. Si se produce una reacción adversa relacionada con el lugar de la inyección, hay que adoptar medidas apropiadas para manejar estas incidencias (ver sección 4.8).
Psicosis y/o trastornos del comportamiento asociados a demencia No se recomienda el uso de Olanzapina en pacientes con psicosis y/o trastornos del comportamiento asociados a demencia debido a un incremento en la mortalidad y al riesgo de accidente cerebrovascular. En ensayos clínicos controlados con placebo (de 6 a 12 semanas de duración) en pacientes de edad avanzada (edad media 78 años) con psicosis y/o trastornos del comportamiento asociados a demencia, se duplicó la incidencia de muerte en los pacientes tratados con olanzapina oral comparados con los pacientes tratados con placebo (3,5% frente a 1,5%, respectivamente). La mayor incidencia de muerte no estuvo asociada con la dosis de olanzapina (dosis media diaria de 4,4 mg) ni con la duración del tratamiento. Los factores de riesgo que pueden predisponer a esta población de pacientes a un incremento en la mortalidad incluyen, edad > 65 años, disfagia, sedación, malnutrición y deshidratación, enfermedades pulmonares (p. ej. neumonía con o sin aspiración) o uso concomitante de benzodiazepinas.
Sin embargo, la incidencia de muerte fue mayor en los pacientes tratados con olanzapina oral que en los pacientes tratados con placebo, independientemente de estos factores de riesgo.
En los mismos ensayos clínicos, se notificaron reacciones adversas cerebrovasculares (p. ej. ictus, isquemia cerebral transitoria), algunas de ellas con desenlace mortal. En los pacientes tratados con olanzapina oral se triplicó el número de acontecimientos adversos cerebrovasculares en comparación con los pacientes tratados con placebo (1,3% frente a 0,4%, respectivamente). Todos los pacientes tratados con olanzapina oral o placebo que experimentaron un accidente cerebrovascular como acontecimiento adverso tenían factores de riesgo preexistentes. Se identificaron la edad, mayor de 75 años, y la demencia de tipo vascular/mixta como factores de riesgo para la aparición de acontecimientos adversos cerebrovasculares en asociación con el tratamiento con olanzapina. La eficacia de olanzapina no fue establecida en estos ensayos.
Enfermedad de Parkinson
No se recomienda el uso de olanzapina para el tratamiento de la psicosis inducida por los agonistas dopaminérgicos usados en pacientes con enfermedad de Parkinson. En los ensayos clínicos, se ha notificado con mucha frecuencia un empeoramiento de la sintomatología parkinsoniana y alucinaciones, y con mayor frecuencia que con placebo (ver sección 4.8), y se observó que olanzapina oral no fue más efectiva que placebo en el tratamiento de los síntomas psicóticos. En estos ensayos clínicos, se requirió la previa estabilización de los pacientes con la menor dosis efectiva de antiparkinsoniano (agonista dopaminérgico) y continuar con la misma dosis y con el mismo medicamento antiparkinsoniano a lo largo del estudio. Se comenzó con una dosis de olanzapina oral de 2,5 mg/día y se ajustó la dosis hasta un máximo de 15 mg/día a juicio del investigador.
Síndrome Neuroléptico Maligno (SNM)
El SNM es un trastorno que puede suponer riesgo vital, y que se asocia con medicamentos antipsicóticos. En raras ocasiones se han notificado casos, identificados como SNM, en asociación con olanzapina oral. Las manifestaciones clínicas del SNM comprenden hipertermia, rigidez muscular, alteraciones de conciencia y signos de inestabilidad del sistema nervioso autónomo (pulso o presión arterial irregulares, taquicardia, diaforesis y trastornos del ritmo cardíaco). Entre los signos adicionales se observa un incremento en la creatin-fosfoquinasa, mioglobinuria (rabdomiolisis) e insuficiencia renal aguda. Si un paciente desarrolla signos y síntomas indicativos de SNM o presenta fiebre alta inexplicable sin manifestaciones clínicas adicionales de SNM, se deben suspender todos los medicamentos antipsicóticos, incluida la olanzapina.
Hiperglucemia y diabetes
De manera poco frecuente se han notificado casos de hiperglucemia y/o aparición o exacerbación de diabetes ocasionalmente asociada a cetoacidosis o coma, con algún desenlace mortal (ver sección 4.8). En algunos casos se ha notificado un aumento previo de peso, lo que puede ser un factor de predisposición. Es aconsejable un seguimiento clínico apropiado de acuerdo con las directrices de tratamiento antipsicótico utilizadas, por ejemplo medición de la glucemia basal, a las 12 semanas de comenzar el tratamiento con olanzapina y después anualmente. Los pacientes tratados con cualquier medicamento antipsicótico, incluyendo Zypadhera, deben ser vigilados para detectar signos y síntomas de hiperglucemia (tales como polidipsia, poliuria, polifagia y debilidad) e igualmente se debe controlar de manera regular a los pacientes con diabetes mellitus o con factores de riesgo de padecer diabetes mellitus, para detectar un empeoramiento del control de la glucosa. El peso debe ser vigilado regularmente, por ejemplo, basal, a las 4, 8 y 12 semanas después de haber comenzado el tratamiento con olanzapina y después trimestralmente.
Alteraciones lipídicas
Se han observado alteraciones lipídicas no deseadas en pacientes tratados con olanzapina en ensayos clínicos controlados con placebo (ver sección 4.8). Estas alteraciones lipídicas deben ser controladas de forma adecuada desde un punto de vista clínico, especialmente en pacientes con dislipidemias y en aquellos que presentan factores de riesgo para el desarrollo de alteraciones lipídicas. Los pacientes tratados con cualquier medicamentoantipsicótico, incluyendo Zypadhera, deben vigilar los niveles lipídicos de forma regular, de acuerdo con las directrices de tratamiento antipsicótico utilizadas, por ejemplo, basal, a las 12 semanas de haber comenzado el tratamiento con olanzapina y después cada 5 años.
Actividad anticolinérgica
Aunque la olanzapina ha mostrado una actividad anticolinérgica in vitro, la experiencia durante los ensayos clínicos ha mostrado una baja incidencia de acontecimientos relacionados. Sin embargo, ya que la experiencia clínica con olanzapina en pacientes con enfermedades concomitantes es limitada, se recomienda precaución cuando se prescriba olanzapina a pacientes que presentan hipertrofia prostática o íleo paralítico y enfermedades relacionadas.
Función hepática
Con frecuencia se ha observado una elevación asintomática y transitoria de las aminotransferasas hepáticas, ALT, AST, especialmente en los tratamientos iniciales. Se deben tomar precauciones y establecer un seguimiento en pacientes con ALT y/o AST elevada; en pacientes con signos y síntomas de insuficiencia hepática; en pacientes con condiciones previas asociadas con una reserva funcional hepática limitada y en pacientes que están siendo tratados con medicamentos potencialmente hepatotóxicos. Si se diagnostica hepatitis (incluido el daño hepatocelular, colestásico o mixto), se debe interrumpir el tratamiento con olanzapina.
Neutropenia
Se deben tomar precauciones en pacientes que presentan recuentos bajos de leucocitos y/o neutrófilos por cualquier motivo; en pacientes en tratamiento con medicamentos de los que se conoce que provocan neutropenia; en pacientes con un historial de depresión/toxicidad medular inducida por fármacos; en pacientes con depresión medular causada por enfermedades concomitantes, radioterapia o quimioterapia y en pacientes con trastornos asociados a hipereosinofilia o con enfermedad mieloproliferativa. Se han notificado con frecuencia casos de neutropenia tras el uso concomitante de olanzapina oral y valproato (ver sección 4.8).
Interrupción del tratamiento
Se han notificado en raras ocasiones (> 0,01% y < 0,1%), síntomas agudos tales como sudoración, insomnio, temblor, ansiedad, náuseas o vómitos al interrumpir el tratamiento con olanzapina oral repentinamente.
Intervalo QT
En ensayos clínicos con olanzapina oral, las prolongaciones clínicamente significativas del intervalo QTc (corrección de Fridericia del intervalo QT [QTcF] > 500 milisegundos [mseg] en cualquier momento posterior a la línea de base en pacientes con una situación basal de QTcF < 500 mseg) fueron poco frecuentes (de 0,1% a 1%) en pacientes tratados con olanzapina, no existiendo diferencias significativas en comparación con placebo en lo referente a acontecimientos cardíacos asociados. En ensayos clínicos con olanzapina polvo para solución inyectable o Zypadhera, no se asoció la olanzapina con un aumento persistente de los intervalos absolutos de QT o QTc. Sin embargo, se deben tomar precauciones cuando se prescriba olanzapina junto con medicamentos que aumentan el intervalo QTc, especialmente en pacientes de edad avanzada, en pacientes con síndrome congénito de QT prolongado, insuficiencia cardiaca congestiva, hipertrofia cardiaca, hipocalemia o hipomagnesemia.
Tromboembolismo
Se ha notificado una asociación temporal del tratamiento con olanzapina con tromboembolismo venoso de manera poco frecuente (>0,1% y <1%). No se ha establecido una relación causal entre el tratamiento con olanzapina oral y la aparición de tromboembolismo venoso. Sin embargo, ya que los pacientes con esquizofrenia presentan, a menudo, factores de riesgo adquiridos de tromboembolismo venoso, se deben identificar todos los posibles factores de riesgo asociados por ejemplo, la inmovilización del paciente, y tomar medidas preventivas.
Actividad general del SNC
Teniendo en cuenta los efectos primarios de la olanzapina sobre el SNC, se recomienda precaución cuando se combine este medicamento con otros de acción central o con alcohol. Debido a que muestra antagonismo dopaminérgico in vitro, la olanzapina puede antagonizar los efectos de los agonistas dopaminérgicos directos e indirectos.
Convulsiones
La olanzapina debe ser administrada con precaución a los enfermos con antecedentes de convulsiones o que están sujetos a factores que puedan bajar el umbral convulsivo. De manera poco frecuente, se han notificado convulsiones en este tipo de pacientes cuando se les trata con olanzapina. En la mayoría de estos casos existían antecedentes de convulsiones o factores de riesgo de convulsiones.
Discinesia tardía
En estudios comparativos de un año de duración o menos, la olanzapina oral se asoció de forma estadísticamente significativa con una menor incidencia de discinesia relacionada con el tratamiento. Sin embargo, el riesgo de discinesia tardía aumenta con la exposición a largo plazo y, por tanto, si apareciesen signos o síntomas de discinesia tardía en un enfermo tratado con olanzapina, se debería considerar la reducción de la dosis o la retirada de la medicación. Estos síntomas pueden empeorar temporalmente o incluso aparecer después de terminado el tratamiento.
Hipotensión postural
Durante los ensayos clínicos de olanzapina en pacientes de edad avanzada se observó hipotensión postural de forma poco frecuente. Se recomienda medir la presión arterial de forma periódica en pacientes mayores de 65 años.
Muerte súbita de origen cardíaco
En informes post comercialización con olanzapina, se ha notificado el acontecimiento de muerte súbita de origen cardíaco en pacientes que tomaban olanzapina. En un estudio de cohortes observacional retrospectivo el riesgo de una supuesta muerte súbita de origen cardíaco en pacientes tratados con olanzapina fue aproximadamente el doble que en pacientes que no tomaban antipsicóticos. En el estudio, el riesgo del uso de olanzapina fue comparable al riesgo del uso de antipsicóticos atípicos incluídos en un análisis agrupado.
Población pediátrica
Olanzapina no está indicada para su uso en el tratamiento de niños y adolescentes. Estudios realizados en pacientes de edad comprendida entre los 13 y 17 años, demostraron la aparición de reacciones adversas, incluyendo ganancia de peso, cambios en los parámetros metabólicos e incrementos en los niveles de prolactina. (ver secciones 4.8 y 5.1)
Uso en pacientes de edad avanzada (> 75 años)
No se dispone de información sobre el uso de Zypadhera en pacientes > 75 años. Debido a las modificaciones bioquímicas y fisiológicas, así como la reducción de la masa muscular, no se recomienda comenzar a utilizar esta formulación en este subgrupo de pacientes.
4.5 Interacción con otros medicamentos y otras formas de interacción
Los estudios de interacción sólo se han llevado a cabo en adultos.
Se debe tener precaución en pacientes que estén en tratamiento con medicamentos que pueden producir hipotensión o sedación.
Interacciones potenciales que afectan a olanzapina
Ya que la olanzapina es metabolizada por el CYP1A2, las sustancias que específicamente puedan inducir o inhibir esta isoenzima pueden afectar la farmacocinética de la olanzapina.
Inducción de CYP1A2
El tabaco y la carbamazepina pueden inducir el metabolismo de la olanzapina, lo que puede producir una reducción de las concentraciones de olanzapina. Tan solo se ha observado un incremento de leve a moderado en el aclaramiento de olanzapina. Las consecuencias clínicas parecen ser limitadas, pero se recomienda vigilancia clínica y considerar, si fuera necesario, un incremento de la dosis de olanzapina (ver sección 4.2).
Inhibición de CYP1A2
Se ha demostrado que fluvoxamina, un inhibidor específico del CYP1A2, inhibe significativamente el metabolismo de la olanzapina. El incremento medio de la Cmax de olanzapina después de la administración de fluvoxamina fue del 54% en mujeres no fumadoras y del 77% en varones fumadores. El incremento medio del área bajo la curva de olanzapina fue del 52% y 108%, respectivamente. Se debe considerar una dosis inicial de olanzapina inferior en pacientes en tratamiento con fluvoxamina o cualquier otro inhibidor del CYP1A2, tales como ciprofloxacino. Se debe considerar una reducción de la dosis de olanzapina si se inicia un tratamiento con un inhibidor del CYP1A2.
No se ha podido demostrar que fluoxetina (un inhibidor del CYP2D6), dosis únicas de antiácido (aluminio, magnesio) o cimetidina afecten significativamente la farmacocinética de olanzapina.
Riesgo de que la olanzapina afecte a otros medicamentos
La olanzapina puede antagonizar los efectos de los agonistas dopaminérgicos directos e indirectos.
La olanzapina no inhibe los principales isoenzimas del CYP450 in vitro (p.ej.1A2, 2D6, 2C9, 2C19, 3A4). Por lo tanto, no se espera ninguna interacción especial tal y como se ha comprobado en estudios in vivo donde no se encontró una inhibición del metabolismo de los siguientes principios activos: antidepresivos tricíclicos (metabolizados mayoritariamente por el CYP2D6), warfarina (CYP2C9), teofilina (CYP1A2) o diazepam (CYP3A4 y 2C19).
La olanzapina no mostró interacción cuando se administró conjuntamente con litio o biperideno.
La monitorización terapéutica de los niveles plasmáticos de valproato no indicó la necesidad de un ajuste de la dosis de valproato tras la introducción de olanzapina como tratamiento concomitante.
Actividad general del SNC
Se recomienda precaución con pacientes que reciban medicamentos que pueden causar depresión del sistema nervioso central incluido el alcohol.
No se recomienda el uso conjunto de olanzapina con antiparkinsonianos en pacientes con la enfermedad de Parkinson y demencia (ver sección 4.4).
Intervalo QTc
Se recomienda precaución si se administra olanzapina de forma concomitante con medicamentos que aumentan el intervalo QTc (ver sección 4.4).
4.6 Fertilidad, embarazo y lactancia
Embarazo
No hay ningún estudio adecuado y bien controlado en mujeres embarazadas. Se debe recomendar a las mujeres que notifiquen a su médico si se encuentran embarazadas o piensan quedarse embarazadas durante el tratamiento con olanzapina. De cualquier manera, como la experiencia humana es limitada, la olanzapina sólo se debe usar durante el embarazo si los beneficios potenciales justifican el riesgo potencial para el feto.
Los recién nacidos expuestos a antipsicóticos (como olanzapina) durante el tercer trimestre de embarazo están en peligro de sufrir reacciones adversas como síntomas extrapiramidales y/o síndromes de abstinencia que pueden variar en gravedad y duración tras la exposición. Se han notificado casos de síntomas de agitación, hipertonía, hipotonía, temblor, somnolencia, dificultad respiratoria o alteraciones alimenticias. Por consiguiente, se debe vigilar estrechamente a los recién nacidos.
Lactancia
En un estudio con olanzapina oral en mujeres sanas, durante la lactancia, la olanzapina se excretó en la leche materna. La exposición media en equilibrio (mg/kg) del lactante se estimó en un 1,8% de la dosis materna de olanzapina (mg/kg). Se debe desaconsejar la lactancia materna a las madres tratadas con olanzapina.
Fertilidad
Se desconocen los efectos sobre la fertilidad (ver sección 5.3 para información preclínica)
4.7 Efectos sobre la capacidad para conducir y utilizar máquinas
No se han realizado estudios de los efectos sobre la capacidad para conducir y utilizar máquinas. Puesto que olanzapina puede causar somnolencia y mareos, los pacientes deben ser prevenidos sobre el uso de máquinas y vehículos motorizados.
Se debe advertir a los pacientes para que no conduzcan vehículos ni utilicen máquinas durante el resto del día después de cada inyección debido a la posibilidad de que se produzca un acontecimiento de síndrome post-inyección, el cual conduce a síntomas indicativos de sobredosis de olanzapina (ver sección 4.4).
4.8 Reacciones adversas
Resumen del perfil de seguridad
Reacciones adversas observadas con olanzapina pamoato
Se han notificado reacciones de síndrome de post-inyección provocados por Zypadhera que han llevado a síntomas indicativos de sobredosis de olanzapina (ver sección 4.4). Los signos y síntomas clínicos incluyeron síntomas de sedación (que oscilaron entre una sedación leve en cuanto a gravedad y coma) y/o delirium (incluyendo confusión, desorientación, agitación, ansiedad y otras alteraciones cognitivas). Entre otros síntomas detectados se incluyeron síntomas extrapiramidales, disartria, ataxia, agresión, mareos, debilidad, hipertensión o posibles convulsiones.
Otras reacciones adversas observadas en pacientes tratados con Zypadhera fueron parecidas a las que se observan con olanzapina oral. En ensayos clínicos con Zypadhera, la única reacción adversa notificada con significación estadística y en un porcentaje mayor en el grupo Zypadhera que en el grupo placebo fue la sedación (Zypadhera 8,2%; placebo 2,0%). Se notificó sedación en un 4,7% de todos los pacientes tratados con Zypadhera.
En ensayos clínicos con Zypadhera, la incidencia de reacciones adversas relacionadas con el lugar de la inyección fue aproximadamente del 8%. La reacción adversa más frecuentemente notificada relacionada con el lugar de la inyección fue dolor (5%); otras reacciones adversas notificadas fueron (en frecuencia descendente): reacciones de tipo nodular, reacciones de tipo eritema, reacciones no específicas del lugar de inyección, irritación, reacciones tipo edema, hematomas, hemorragia y anestesia. Estas reacciones adversas se produjeron en aproximadamente de un 0,1 a 1,1% de los pacientes.
Durante una revisión de los datos de seguridad de ensayos clínicos y de notificaciones espontáneas post comercialización, los abcesos en el lugar de la inyección fueron notificados raramente (> 1/10.000 a < 1/1.000).
Reacciones adversas observadas con olanzapina
Los efectos adversos detallados a continuación se observaron después de la administración de olanzapina.
Adultos
Las reacciones adversas notificadas con más frecuencia (observadas en >1% de los pacientes) asociadas al uso de olanzapina en ensayos clínicos fueron somnolencia, aumento de peso, eosinofilia, niveles elevados de prolactina, colesterol, glucosa y triglicéridos (ver sección 4.4), glucosuria, aumento del apetito, mareo, acatisia, parkinsonismo, leucopenia, neutropenia (ver sección 4.4), discinesia, hipotensión ortostática, efectos anticolinérgicos, elevación asintomática y transitoria de las aminotransferasas hepáticas (ver sección 4.4), erupción cutánea, astenia, cansancio, fiebre, artralgia, aumento de la fosfatasa alcalina, gamma glutamil transferasa alta, ácido úrico alto, creatinfosfoquinasa alta y edema.
Tabla de reacciones adversas
La siguiente tabla detalla las reacciones adversas y las investigaciones de laboratorio observadas en notificaciones espontáneas y en los ensayos clínicos. Las reacciones adversas se enumeran en orden descendiente de gravedad dentro de cada intervalo de frecuencia. Los intervalos de frecuencia se definen de la siguiente forma: Muy frecuentes (> 1/10), frecuentes (> 1/100 a < 1/10), poco frecuentes (> 1/1.000 a < 1/100), raras (> 1/10.000 a < 1/1.000), muy raras (< 1/10.000), frecuencia no conocida (no puede estimarse a partir de los datos disponibles).
|
Muy frecuentes |
Frecuentes |
Poco frecuentes |
Raras |
Frecuencia no conocida |
|
Trastornos de la sangre y del sistema |
linfático | |||
|
Eosinofilia Leucopenia10 Neutropenia10 |
T rombocitopenia11 | |||
|
Trastornos del sistema inmunológico | ||||
|
Hipersensibilidad11 | ||||
|
Trastornos del metabolismo y de la nutrición | ||||
|
Aumento de peso1 |
Niveles elevados de colesterol2,3 Niveles elevados de glucosa4 Niveles elevados de triglicéridos2,5 Glucosuria Aumento del apetito |
Aparición o exacerbación de diabetes ocasionalmente asociada a cetoacidosis o coma, incluyendo algún caso mortal (ver sección 4.4) 11 |
Hipotermia12 | |
|
Trastornos del sistema nervioso | ||||
|
Somnolencia |
Mareo Acatisia6 Parkinsonismo6 Discinesia6 |
Convulsiones, en la mayoría de los casos existían antecedentes de convulsiones o factores de riesgo de convulsiones11 Distonía (incluyendo crisis oculógiras) 11 Discinesia tardía11 Amnesia9 Disartria |
Síndrome neuroléptico maligno (ver sección 4.4) 12 Síntomas de abstinencia7, 12 | |
|
Trastornos cardíacos | ||||
|
Bradicardia Prolongación del intervalo QTc (ver sección 4.4) |
Taquicardia/fibrilac ión ventricular, muerte súbita (ver sección 4.4) 11 | |||
|
Trastornos vasculares | ||||
|
Hipotensión ortostática10 |
Tromboembolismo (incluidos tromboembolia pulmonar y trombosis venosa profunda) (ver sección 4.4) | |||
|
Trastornos Respiratorios, Torácicos y Mediastínicos | ||||
|
Epistaxis9 | ||||
|
Trastornos gastrointestinales | ||||
|
Efectos anticolinérgicos leves y transitorios incluido estreñimiento y sequedad de boca |
Distensión abdominal9 |
Pancreatitis11 | ||
|
Trastornos hepatobiliares | ||||
|
Aumentos asintomáticos y transitorios de las aminotransferasas hepáticas (ALT, AST), especialmente al comienzo del tratamiento (ver sección 4.4) |
Hepatitis (incluido el daño hepatocelular, colestásico o mixto) 11 | |||
|
Trastornos de la piel y del tejido subcutáneo | ||||
|
Erupción cutánea |
Reacción de fotosensibilidad Alopecia | |||
|
Trastornos musculoesqueléticos y del tejido conjuntivo | ||||
|
Artralgia9 |
Rabdomiolisis11 | |||
|
Trastornos renales y urinarios | ||||
|
Incontinencia urinaria, retención urinaria, dificultad para iniciar la micción11 | ||||
|
Embarazo, puerperio y enfermedades perinatales | ||||
|
Síndrome de abstinencia neonatal (ver sección 4.6) | ||||
|
Trastornos del aparato reproductor y de la mama | ||||
|
Disfunción eréctil en hombres Disminución de la libido en hombres y mujeres |
Amenorrea Agrandamiento de las mamas Galactorrea en mujeres Ginecomastia o agrandamiento de las mamas en hombres |
Priapismo12 | ||
|
Trastornos generales y alteraciones en el lugar de administración | ||||
|
Astenia Cansancio Edema Fiebre10 Dolor en el lugar de la inyección |
Abcesos en el lugar de la inyección | |||
|
Exploraciones complementarias | ||||
|
Niveles elevados de prolactina en plasma8 |
Aumento de la fosfatasa alcalina10 Niveles elevados de creatinfosfoquinas a11 Gamma glutamil transferasa alta10 Ácido úrico elevado10 |
Aumento de bilirrubina total | ||
1 Se observó un aumento de peso clínicamente significativo en los niveles basales de todas las categorías de índice de masa corporal (IMC). Después del tratamiento a corto plazo (duración media de 47 días), se observó de forma muy frecuente (22,2%) un aumento >7% del nivel basal del peso corporal, de forma frecuente (4,2%) un aumento >15% del mismo y de forma poco frecuente (0,8%) >25%. Se observó de forma muy frecuente una ganancia >7%, >15% y >25% del nivel basal del peso corporal (64,4%, 31,7% y 12,3% respectivamente) con la exposición a largo plazo (al menos 48 semanas).
2 Los aumentos medios de los valores de lípidos en ayunas (colesterol total, colesterol LDL, y triglicéridos) fueron mayores en pacientes sin evidencia de desajustes lipídicos basales.
3 Observados para niveles basales normales en ayunas (< 5,17 mmol/l) que aumentaron a niveles elevados (> 6,2 mmol/l). Fueron muy frecuentes los cambios en los niveles de colesterol en ayunas desde niveles basales límites (> 5,17 - < 6,2 mmol/l) a niveles elevados (> 6,2 mmol/l).
4 Observados para niveles basales normales en ayunas (< 5,56 mmol/l) que aumentaron a niveles elevados (> 7 mmol/l). Fueron muy frecuentes los cambios en los niveles de glucosa en ayunas desde niveles basales límites (> 5,56 - < 7 mmol/l) a niveles elevados (> 7 mmol/l).
5 Observados para niveles basales normales en ayunas (< 1,69 mmol/l) que aumentaron a niveles elevados (> 2,26 mmol/l). Fueron muy frecuentes los cambios en los niveles de triglicéridos en ayunas desde niveles basales límites (> 1,69 mmol/l - < 2,26 mmol/l) a niveles elevados (> 2,26 mmol/l).
6 En ensayos clínicos, la incidencia de parkinsonismo y distonía en pacientes tratados con olanzapina fue numéricamente mayor pero sin diferencia estadísticamente significativa de la de placebo. Los pacientes tratados con olanzapina presentaron una menor incidencia de parkinsonismo, acatisia y distonía en comparación con dosis correspondientes de haloperidol. En ausencia de información detallada de antecedentes individuales sobre alteraciones del movimiento de tipo extrapiramidal, agudas y tardías, en la actualidad no se puede llegar a la conclusión de que olanzapina produzca menos discinesia tardía y/u otros síndromes extrapiramidales tardíos.
7 Se han notificado síntomas agudos tales como sudoración, insomnio, temblor, ansiedad, náuseas o vómitos al interrumpir el tratamiento con olanzapina repentinamente.
8 En ensayos clínicos de hasta 12 semanas, en aproximadamente un 30% de los pacientes tratados con olanzapina que presentaron valores basales normales de prolactina, las concentraciones plasmáticas de prolactina excedieron el límite superior del rango normal. En la mayoría de estos pacientes, las elevaciones fueron moderadas en términos generales, y se mantuvieron por debajo de dos veces el límite superior del rango normal.
9 Reacciones adversas identificadas en los ensayos clínicos de la Base de Datos Integrados de Olanzapina
10 Según la evaluación de los valores medidos en los ensayos clínicos de la Base de Datos Integrados de Olanzapina.
"Reacciones adversas identificadas a partir de notificaciones espontáneas post comercialización con una frecuencia determinada utilizando la Base de Datos Integrados de Olanzapina.
12 Reacciones adversas identificada a partir de informes espostáneos post comercialización con una frecuencia estimada en el límite superior del intervalo de confianza del 95% utilizando la Base de Datos Integrados de Olanzapina.
Exposición a largo plazo (de al menos 48 semanas)
La proporción de pacientes que presentaron cambios adversos, clínicamente significativos en ganancia de peso, glucosa, colesterol total/LDL/HDL o aumento de triglicéridos se incrementó con el tiempo. En pacientes adultos que completaron de 9 a 12 meses de tratamiento, la velocidad de incremento de la glucosa media en sangre se enlenteció después de aproximadamente 6 meses.
Información adicional para poblaciones especiales
En ensayos clínicos realizados en pacientes de edad avanzada que presentan demencia, el tratamiento con olanzapina estuvo asociado con una mayor incidencia de muertes y reacciones adversas cerebrovasculares comparada con placebo (ver también sección 4.4). Las reacciones adversas muy frecuentes asociadas con el uso de olanzapina en este grupo de pacientes fueron trastornos de la marcha y caídas. Se observaron con frecuencia neumonía, aumento de la temperatura corporal, letargo, eritema, alucinaciones visuales e incontinencia urinaria.
En los ensayos clínicos realizados en pacientes con psicosis inducida por fármacos (agonistas dopaminérgicos) asociados con la enfermedad de Parkinson, se ha notificado con mucha frecuencia un empeoramiento de la sintomatología parkinsoniana y alucinaciones, y con mayor frecuencia que con placebo.
En un ensayo clínico realizado con pacientes que presentan manía bipolar, la terapia combinada de valproato con olanzapina dio lugar a una incidencia de neutropenia de 4,1%; los niveles plasmáticos elevados de valproato podrían ser un factor potencialmente tributario. La olanzapina administrada con litio o valproato dio lugar a unos niveles aumentados (>10%) de temblor, sequedad de boca, aumento del apetito y aumento de peso. Los trastornos del lenguaje también fueron notificados con frecuencia. Durante el tratamiento con olanzapina en combinación con litio o divalproex (asociación de ácido valproico y valproato sódico) se produjo un incremento >7% del peso corporal en el 17,4% de los pacientes, desde el momento basal, durante la fase aguda del tratamiento (hasta 6 semanas). El tratamiento a largo plazo con olanzapina (hasta 12 meses) para la prevención de las recaídas en pacientes con trastorno bipolar se asoció a un incremento de >7% del peso, desde el valor basal, en el 39,9% de los pacientes.
Población pediátrica
El uso de olanzapina no está indicado para el tratamiento de niños y adolescentes menores de 18 años. Aunque no se han realizado ensayos clínicos diseñados para comparar adolescentes y adultos, se han comparado los datos de los ensayos clínicos realizados en adolescentes con los de los ensayos clínicos realizados en adultos.
La siguiente tabla resume las reacciones adversas notificadas con mayor frecuencia en pacientes adolescentes (edades comprendidas entre 13 y 17 años) que en pacientes adultos o reacciones adversas que únicamente se han identificado durante los ensayos clínicos en adolescentes. Parece ser que el aumento de peso clínicamente significativo (>7%) se produce con mayor frecuencia en la población adolescente que en los adultos con exposiciones comparables. La magnitud de ganancia de peso y la proporción de pacientes adolescentes que presentaron un aumento de peso clínicamente significativo, fue mayor con exposiciones a largo plazo (de al menos de 24 semanas), que con exposiciones a corto plazo.
Las reacciones adversas se enumeran en orden decreciente de gravedad dentro de cada intervalo de frecuencia. Los intervalos de frecuencia utilizados son: Muy frecuentes (> 1/10), frecuentes (> 1/100 a < 1/10).
13
Después del tratamiento a corto plazo (duración media de 22 días), se observó de forma muy frecuente (40,6%) un aumento del peso corporal >7% con respecto al valor basal del peso corporal (kg), de forma frecuente (7,1%) un aumento >15% del mismo y de forma frecuente (2,5%) un aumento >25%. Con una exposición a largo plazo (al menos de 24 semanas), el 89,4% presentaron una ganancia >7%, el 55,3% presentaron una ganancia >15% y el 29,1% presentaron una ganancia >25% del nivel basal del peso corporal.
14
Observados para niveles basales normales en ayunas (<1,016 mmol/l) que aumentaron a niveles elevados (>1,467 mmol/l) y cambios en los niveles de triglicéridos en ayunas desde niveles basales límites (>1,016 mmol/l - <1,467 mmol/l) a niveles elevados (>1,467 mmol/l)
15 Se observaron de forma muy frecuente cambios en los niveles de colesterol en ayunas desde niveles basales normales (<4,39 mmol/l) que aumentaron a niveles elevados (>5,17 mmol/l). Fueron muy frecuentes los cambios en los niveles de colesterol en ayunas desde niveles basales límites (>4,39 - <5,17 mmol/l) a niveles elevados (>5,17 mmol/l).
16
Trastornos del metabolismo y de la nutrición
Muy frecuentes: Aumento de peso 13, niveles de triglicéridos elevados14, aumento del apetito
Frecuentes: Niveles de colesterol elevados15_
Trastornos del sistema nervioso
Muy,frecuentes: Sedación (incluyendo: hipersomnia, letargía, somnolencia)_
Trastornos gastrointestinales
Frecuentes: Sequedad de boca_
Trastornos hepatobiliares
Muy,frecuentes: Aumento de las aminotransferasas hepáticas (ALT/AST; ver sección 4.4.) Exploraciones complementarias
Muy frecuentes: Disminución de la bilirrubina total, elevación de la GGT, aumento de los niveles plasmáticos de prolactina16_
El aumento de los niveles plasmáticos de prolactina fue notificado en el 47,4% de los pacientes adolescentes.
Notificación de sospechas de reacciones adversas
Es importante notificar sospechas de reacciones adversas al medicamento tras su autorización. Ello permite una supervisión continuada de la relación beneficio/riesgo del medicamento. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones adversas a través del sistema nacional de notificación incluido en el Anexo V.
4.9 Sobredosis
Si se observan signos y síntomas de sobredosis indicativos de síndrome post-inyección hay que adoptar medidas adecuadas de apoyo (ver sección 4.4).
Aunque es menos probable que se produzca sobredosis con medicamentos administrados por vía parenteral que por vía oral, a continuación se presenta información de referencia para la sobredosis con olanzapina oral:
Signos y síntomas
Entre los síntomas muy frecuentes de la sobredosis (con una incidencia >10%) se encuentran: taquicardia, agitación/agresividad, disartria, síntomas extrapiramidales diversos y reducción del nivel de conciencia desde la sedación hasta el coma.
Otras consecuencias de la sobredosis médicamente significativas son delirium, convulsiones, coma, posible síndrome neuroléptico maligno, depresión respiratoria, aspiración, hipertensión o hipotensión, arritmias cardíacas (<2% de los casos de sobredosis) y parada cardiopulmonar. Se han notificado casos mortales en sobredosis orales agudas con cantidades tan bajas como 450 mg, aunque también se han notificado casos de supervivencia tras sobredosis agudas de aproximadamente 2 g de olanzapina oral.
Tratamiento
No hay un antídoto específico para olanzapina. Se debe instaurar un tratamiento sintomático y monitorizar las funciones vitales según la situación clínica, con tratamiento de la hipotensión y el colapso circulatorio además de soporte de la función respiratoria. No se debe utilizar adrenalina, dopamina u otros agentes simpaticomiméticos con actividad agonista beta, puesto que la estimulación beta podría empeorar la hipotensión. Es necesario hacer una monitorización cardiovascular para detectar posibles arritmias. Es necesario que el paciente continúe con una estrecha supervisión y monitorización clínica hasta su recuperación.
5. PROPIEDADES FARMACOLÓGICAS
5.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: antipsicóticos: diazepinas, oxazepinas, tiazepinas y oxepinas; código ATC: N05 AH03.
Efectos farmacodinámicos
La olanzapina es un agente antipsicótico, antimaníaco y estabilizador del ánimo que ha demostrado un amplio perfil farmacológico a través de un número de sistemas receptores.
En estudios no clínicos, la olanzapina mostró una gama de afinidades (Ki < 100 nM) por los receptores de serotonina 5HT2A/2C, 5HT3, 5HT6; receptores de dopamina Du D2, D3, D4 y D5; receptores muscarínicos colinérgicos Mj-M5; receptores aj adrenérgicos y receptores de histamina H1. Los estudios de comportamiento con olanzapina en animales indicaron un antagonismo 5HT, dopaminérgico y colinérgico concordante con el perfil de unión al receptor. La olanzapina demostró una afinidad in vitro mayor sobre los receptores de serotonina 5HT2 que en los receptores de dopamina D2 y mayor actividad in vivo en los modelos de 5HT2 que en los de D2. Estudios electrofisiológicos demostraron que la olanzapina reducía de forma selectiva la actividad de las neuronas dopaminérgicas mesolímbicas (A10), a la vez que mostró escaso efecto en las vías estriadas (A9) relacionadas con la función motora. La olanzapina redujo la respuesta de evitación condicionada, un test indicativo de la actividad antipsicótica, a dosis inferiores a las que producen catalepsia, que es un efecto indicativo de reacciones adversas motoras. Al contrario que algunos agentes antipsicóticos, la olanzapina aumenta la respuesta en un test “ansiolítico”.
En un estudio de Tomografía por Emisión de Positrones (PET) en pacientes tratados con Zypadhera (300 mg/4 semanas), el nivel de ocupación media del receptor D2 era del 60% o mayor al final de un plazo de 6 meses, un nivel acorde con el que se halló durante tratamiento con olanzapina oral.
Eficacia clínica
La eficacia de Zypadhera en el tratamiento inicial y tratamiento de mantenimiento para la esquizofrenia concuerda con la eficacia establecida para la formulación oral de olanzapina.
Un total de 1.469 pacientes con esquizofrenia fueron incluidos en 2 estudios pivotales:
El primero, un ensayo de 8 semanas controlado por placebo y realizado en pacientes adultos (n=404) que experimentaban síntomas psicóticos agudos. Se distribuyeron los pacientes de forma aleatoria para recibir inyecciones de Zypadhera 405 mg cada 4 semanas, 300 mg cada 2 semanas, 210 mg cada 2 semanas, o placebo cada 2 semanas. No se permitió la suplementación con antipsicóticos orales. Las puntuaciones PANSS (Total Positive and Negative Symptom Scores, Puntuaciones de Síntomas Positivos y Negativos) demostraron una mejoría significativa desde el nivel basal (la media de la puntuación basal del PANSS Total era 101) hasta el final del estudio (cambios medios -22,57; -26,32; -22,49 respectivamente) con cada dosis de Zypadhera (405 mg cada 4 semanas, 300 mg cada 2 semanas, y 210 mg cada 2 semanas) en comparación con placebo (cambio medio -8,51). El cambio medio por visita desde el valor basal hasta el punto final en la puntuación PANSS Total indicaba que hacia el Día 3, los pacientes en los grupos terapéuticos con 300 mg/2 semanas y 405 mg/4 semanas tenían reducciones estadísticamente significativamente mayores en la puntuación PANSS Total comparada con placebo (-8,6; -8,2 y -5,2 respectivamente).
Los 3 grupos tratados con Zypadhera mostraron una mayor mejoría de forma estadísticamente significativa que con placebo, la cual comenzaba al final de la Semana 1. Estos resultados apoyan la eficacia de Zypadhera durante las 8 semanas de tratamiento y un efecto farmacológico que se pudo observar tan pronto como en la 1a semana después de iniciar el tratamiento con Zypadhera.
El segundo estudio, un ensayo a largo plazo en pacientes clínicamente estables (n=1.065) (la media basal en la puntuación PANSS Total varía de 54,33 a 57,75), que inicialmente fueron tratados con olanzapina oral durante 4 a 8 semanas y luego cambiaron para continuar con olanzapina oral o con Zypadhera durante 24 semanas. No se permitió suplementación con antipsicóticos orales. Los grupos tratados con Zypadhera recibieron 150 mg y 300 mg administrado cada 2 semanas (se han combinado las dosis para el análisis) y 405 mg administrado cada 4 semanas y no fueron inferiores a los grupos de dosis combinadas de 10, 15 y 20 mg de olanzapina oral (se han combinado las dosis para el análisis) medidos en relación con las tasas de exacerbación de los síntomas de esquizofrenia (tasas de exacerbación respectivas, 10%, 10% y 7%). La exacerbación se midió por el empeoramiento de los ítems en la escala Positiva de BPRS derivada de la PANSS (BPRS Positive scale) y el ingreso hospitalario debido al agravamiento de los síntomas psicóticos positivos. El grupo combinado de 150 mg y 300 mg/2 semanas no fue inferior al grupo tratado con 405 mg/4 semanas (tasas de exacerbación 10% para cada grupo) a las 24 semanas tras la fase de aleatorización.
Población pediátrica
No se ha estudiado Zypadhera en la población pediátrica. Los datos controlados de eficacia en adolescentes (de edades comprendidas entre 13 y 17 años) se limitan a ensayos de eficacia a corto plazo en esquizofrenia (6 semanas) y manía asociada con trastorno bipolar I (3 semanas), involucrando a menos de 200 adolescentes. Olanzapina oral fue utilizada como una dosis flexible comenzando con 2,5 y llegando hasta 20 mg/día. Durante el tratamiento con olanzapina oral, los adolescentes ganaron de manera significativa más peso, comparado con adultos. La magnitud de los cambios de colesterol total, colesterol LDL, triglicéridos, y prolactina en ayunas (ver sección 4.4 y 4.8) fueron mayores en adolescentes que en adultos. No existen datos controlados sobre el mantenimiento del efecto o la seguridad a largo plazo (ver sección 4.4_y 4.8). La información sobre seguridad a largo plazo se limita principalmente a datos abiertos, no controlados.
5.2 Propiedades farmacocinéticas
Absorción
La olanzapina se metaboliza en el hígado a través de reacciones de conjugación y oxidación. El principal metabolito circulante es el 10-N-glucurónido. Los citocromos P450-CYP1A2 y P450-CYP2D6 contribuyen a la síntesis de los metabolitos N-desmetilo y 2-hidroximetilo; ambos mostraron una actividad farmacológica in vivo significativamente menor que olanzapina en estudios con animales. La actividad farmacológica predominante deriva del fármaco progenitor, olanzapina.
Después de una única inyección IM de Zypadhera, empieza de forma inmediata la disolución lenta de la sal de pamoato de olanzapina en tejido muscular y facilita una liberación lenta continuada de olanzapina durante más de cuatro semanas. La liberación va disminuyendo de forma paulatina entre ocho y doce semanas. No se requiere suplementación con antipsicóticos al inicio del tratamiento con Zypadhera (ver sección 4.2).
La combinación del perfil de liberación y el régimen posológico (inyección IM cada dos o cuatro semanas) dan como resultado unas concentraciones sostenidas de olanzapina en plasma. Estas concentraciones plasmáticas se pueden medir durante varios meses después de cada inyección de Zypadhera. La semivida de olanzapina después de Zypadhera es 30 días comparada con las 30 horas después de la administración oral. La absorción y eliminación se completan aproximadamente seis a ocho meses después de la última inyección.
Distribución
Olanzapina oral se distribuye rápidamente. La unión de la olanzapina a las proteínas plasmáticas representa aproximadamente un 93%, en todo el intervalo de concentración de 7 hasta aproximadamente 1.000 ng/mL. En plasma, la olanzapina se une a la albúmina y a la a1-glucoproteína ácida.
Después de inyecciones IM repetidas con 150 a 300 mg de Zypadhera cada dos semanas, los percentiles 10 a 90 de concentraciones plasmáticas en equilibrio de olanzapina estaban entre
4,2 y 73,2 ng/ml. Las concentraciones plasmáticas de olanzapina observadas en el intervalo de dosis de 150 mg cada 4 semanas a 300 mg cada 2 semanas ilustran una exposición aumentada de olanzapina sistémica al aumentarse la dosis de Zypadhera. Durante los tres primeros meses de tratamiento con Zypadhera, se observó acumulación de olanzapina pero no hubo acumulación adicional durante la utilización a largo plazo (12 meses) en pacientes inyectados con hasta 300 mg cada dos semanas.
Eliminación
El aclaramiento plasmático de olanzapina después de administrar olanzapina vía oral es menor en las mujeres (18,9 l/h) que en los varones (27,3 l/h), y en los no fumadores (18,6 l/h) que en los fumadores (27,7 l/h). En los ensayos clínicos con Zypadhera las diferencias en cuanto a la farmacocinética fueron similares entre hombres y mujeres y entre fumadores y no fumadores. Sin embargo, la magnitud del impacto del género o del tabaco sobre el aclaramiento es reducida en comparación con la variabilidad global entre los diferentes sujetos.
Pacientes de edad avanzada
No se han realizado investigaciones específicas con Zypadhera en pacientes de edad avanzada. Zypadhera no está recomendado para el tratamiento de la población de edad avanzada (65 o más años de edad) a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral. En sujetos sanos de edad avanzada (65 años o más) comparados con sujetos más jóvenes, la semivida de eliminación media estaba prolongada (51,8 frente a 33,8 horas) y el aclaramiento estaba reducido (17,5 frente a 18,2 l/h). La variabilidad farmacocinética observada en los sujetos de edad avanzada está dentro del rango observado para pacientes no ancianos. En 44 pacientes con esquizofrenia, mayores de 65 años, la dosis de 5 a 20 mg/día no se asoció con ningún perfil diferenciado de reacciones adversas.
Insuficiencia renal
En pacientes con alteración renal (aclaramiento de creatinina < 10 ml/min) comparados con pacientes sanos, no hubo diferencia significativa ni en la semivida de eliminación media (37,7 frente a 32,4 horas) ni en el aclaramiento (21,2 frente a 25,0 l/h). Un estudio de balance de masas ha demostrado que aproximadamente el 57% de la olanzapina radiactiva se elimina en la orina, principalmente en forma de metabolitos. Aunque no se han estudiado pacientes con deterioro renal que recibían Zypadhera, se recomienda establecer un régimen posológico eficaz y bien tolerado con olanzapina oral en pacientes con deterioro renal antes de iniciar tratamiento con Zypadhera (ver sección 4.2).
Fumadores
En fumadores con ligera disfunción hepática, se prolongó la semivida de eliminación de olanzapina de administración oral (39,3 horas) y se redujo el aclaramiento (18,0 litros/hora) de manera similar a pacientes sanos no fumadores (48,8 horas y 14,1 litros/hora, respectivamente). Aunque no se han estudiado pacientes con deterioro hepático que recibían Zypadhera, se recomienda establecer un régimen posológico eficaz y bien tolerado con olanzapina oral en pacientes con deterioro hepático antes de iniciar tratamiento con Zypadhera (ver sección 4.2).
En un estudio de olanzapina oral realizado con sujetos caucásicos, japoneses y chinos, no se encontraron diferencias entre los parámetros farmacocinéticos de las tres poblaciones.
5.3 Datos preclínicos sobre seguridad
Se han realizado estudios preclínicos sobre seguridad con el pamoato de olanzapina monohidratado. Los hallazgos principales en estudios de toxicidad con dosis repetidas (ratas, perros), en un estudio de carcinogenicidad en ratas durante 2 años y en estudios de toxicidad para la reproducción (ratas, conejos), se limitaron a las reacciones en el lugar de inyección para las que no se podía determinar ningún valor para el nivel sin efectos adversos observables (NOAEL). No se ha podido identificar ningún nuevo efecto tóxico que pueda proceder de la exposición sistémica a la olanzapina. Sin embargo, las concentraciones sistémicas en estos estudios fueron generalmente inferiores a las encontradas en niveles con efecto tóxico en los estudios orales; por tanto, a continuación se facilita la información sobre olanzapina oral como referencia.
Toxicidad aguda (dosis únicas)
Los signos de la toxicidad oral en los roedores son característicos de los compuestos antipsicóticos potentes: hipoactividad, coma, temblores, convulsiones clónicas, salivación y reducción del aumento de peso. La mediana de las dosis letales fue aproximadamente 210 mg/kg (ratones) y 175 mg/kg (ratas). Los perros toleraron una dosis oral única de hasta 100 mg/kg sin sufrir mortalidad. Los signos clínicos consistieron en sedación, ataxia, temblores, taquicardia, disnea, miosis y anorexia. En los monos, las dosis únicas orales de hasta 100 mg/kg causaron un estado de postración y las dosis mayores, de semiinconsciencia.
Toxicidad de las dosis múltiples
Durante los estudios de hasta 3 meses de duración realizados en ratones y de hasta 1 año en ratas y perros, los efectos predominantes consistieron en depresión del SNC y efectos anticolinérgicos así como alteraciones hematológicas periféricas. Los animales desarrollaron tolerancia a la depresión del SNC. Las dosis altas redujeron los parámetros del crecimiento. Entre los efectos reversibles que están en consonancia con el aumento de la prolactina en la rata se encontraban la disminución del peso de los ovarios y del útero y los cambios morfológicos en el epitelio de la vagina y en la glándula mamaria.
Toxicidad hematológica: en todas las especies se observaron cambios en los parámetros hematológicos, incluidas una reducción dosis-dependiente de los leucocitos circulantes en ratones, y una reducción inespecífica en los leucocitos circulantes de la rata; no se hallaron, por el contrario, signos de citotoxicidad medular. Algunos perros tratados con 8 ó 10 mg/kg/día experimentaron neutropenia, trombocitopenia o anemia reversibles (la exposición total a olanzapina (AUC) es de 12 a 15 veces superior que la de un hombre que reciba una dosis de 12 mg). En los perros con citopenia no se advirtieron efectos adversos sobre las células progenitoras o en estado de proliferación de la médula ósea.
Toxicidad sobre la función reproductora
La olanzapina no ha presentado efecto teratógeno. El estado de sedación modificó la conducta de apareamiento en las ratas macho. Los ciclos menstruales en la rata se alteraron con dosis de 1,1 mg/kg (3 veces la dosis máxima en humanos) y los parámetros de la función reproductora, con dosis de 3 mg/kg (9 veces la dosis máxima en humanos). La descendencia de las ratas tratadas con olanzapina mostró un retraso en el desarrollo fetal así como una disminución transitoria en el grado de actividad.
Mutagenicidad
La olanzapina no ha presentado actividad mutagénica ni tampoco actividad clastogénica en una amplia serie de pruebas normalizadas, entre otras, ensayos de mutación bacteriana y ensayos in vitro e in vivo con mamíferos.
Carcinogenicidad
Olanzapina no es carcinogénica de acuerdo con los estudios llevados a cabo en ratas y ratones.
6. DATOS FARMACÉUTICOS
6.1 Lista de excipientes
Polvo
Ninguno
Disolvente Carmelosa sódica Manitol Polisorbato 80
Agua para preparaciones inyectables Ácido clorhídrico (para el ajuste del pH)
Hidróxido de sodio (para el ajuste del pH)
6.2 Incompatibilidades
Este medicamento no debe mezclarse con otros medicamentos excepto los indicados en la sección 6.6.
6.3 Periodo de validez
2 años
Una vez reconstituido en el vial: 24 horas. Si no se utiliza el producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Una vez retirada la suspensión del vial a la jeringa, debe usarse de inmediato.
Se ha demostrado la estabilidad química y física de la suspensión en los viales durante 24 horas a 20-25 °C. Desde una perspectiva microbiológica, el medicamento debe administrarse de forma inmediata. Si no se utiliza de forma inmediata, los tiempos de almacenamiento y las condiciones de uso previos a su utilización son responsabilidad del profesional sanitario y normalmente no debe superar las 24 horas a 20-25 °C.
6.4 Precauciones especiales de conservación No refrigerar ni congelar.
6.5 Naturaleza y contenido del envase
300 mg polvo: Vial de vidrio de Tipo I. Tapón de bromobutilo con sello color aceituna.
3 ml de disolvente: Vial de vidrio de Tipo I. Tapón de butilo con sello púrpura.
Cada envase contiene un vial de polvo y un vial de disolvente, una jeringa de 3 ml Hipodérmica con una aguja de seguridad pre adjunta del calibre 19, de 38 mm, una aguja de seguridad Hipodérmica del calibre 19 de 38 mm y dos agujas de seguridad Hipodérmicas del calibre 19 de 50 mm.
6.6 Precauciones especiales de eliminación y otras manipulaciones
SÓLO PARA INYECCIÓN INTRAMUSCULAR PROFUNDA EN EL GLÚTEO.
NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él, se realizará de acuerdo con la normativa local.
Reconstitución
PASO 1: Preparación de los materiales
Se recomienda la utilización de guantes ya que Zypadhera puede provocar irritación de la piel.
Reconstituir Zypadhera polvo para suspensión inyectable de liberación prolongada exclusivamente con el disolvente suministrado en el envase mediante técnicas asépticas estándar para la reconstitución de productos parenterales.
PASO 2: Determinación del volumen de disolvente para la reconstitución
Esta tabla indica la cantidad de disolvente necesaria para reconstituir Zypadhera polvo para suspensión inyectable.
|
Concentración del vial de Zypadhera (mg) |
Volumen de disolvente a añadir (ml) |
|
210 |
1,3 |
|
300 |
1,8 |
|
405 |
2,3 |
Es importante resaltar que el vial contiene más disolvente del necesario para reconstituir el
producto.
PASO 3: Reconstitución de Zypadhera
1. Golpear suavemente el vial para soltar el polvo.
2. Abrir la jeringa Hipodérmica y la aguja pre empaquetada con el dispositivo de protección para agujas. Abrir la bolsa de plástico y sacar el dispositivo. Unir la jeringa (si aún no lo está) al conector tipo Luer del dispositivo con un giro sencillo. Colocar la aguja firmemente sobre el dispositivo empujándolo y girándolo en el sentido de las agujas del reloj. A continuación, retire directamente la capucha de la aguja. Si no se siguen estas instrucciones, puede producirse una lesión por pinchazo de aguja.
3. Retirar el volumen de disolvente pre determinado (Paso 2) dentro de la jeringa.
4. Inyectar el volumen de disolvente requerido en el vial de polvo.
5. Retirar el aire para igualar la presión en el vial.
6. Retirar la aguja, con el vial hacia arriba para impedir la pérdida de disolvente.
7. Poner el dispositivo de seguridad para agujas. Colocar la aguja en su funda utilizando una técnica con una sola mano. Realizar esta maniobra con una mano haciendo una presión SUAVE de la funda contra una superficial plana. AL PRESIONAR SOBRE LA FUNDA (Fig. 1), LA AGUJA SE CONECTA A ELLA FIRMEMENTE (Fig.2)
8. Confirmar visualmente que la aguja está completamente conectada a su funda protectora. Retirar el dispositivo con la aguja sujeta a la jeringa, cuando sea requerido, mediante un procedimiento medico específico. Retirarlo sujetando el conector tipo Luer del dispositivo de protección de la aguja con ayuda de los dedos pulgar e índice, y dejando los otros tres dedos restantes alejados del dispositivo donde se encuentra la punta de la aguja (Fig. 3).
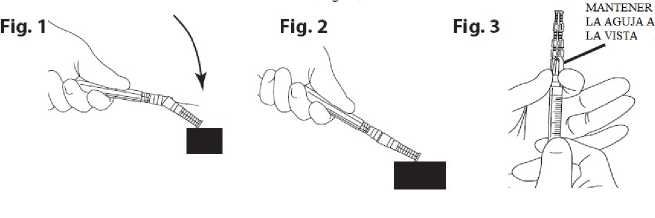
9. Golpear el vial de forma vigorosa repetidas veces sobre una superficie dura hasta que no quede polvo visible. Proteger la superficie para amortiguar el impacto. (Ver Figura A)

7*
Figura A: Golpear vigorosamente para mezclar
10. Comprobar el vial visualmente para identificar apelmazamiento del polvo. El polvo que no está en suspensión tiene un aspecto de terrones secos de color amarillo pálido adheridos al vial. Puede ser necesario seguir golpeando si permanecen terrones. (Ver Figura B)

Sin suspender: terrones visibles Suspendido: sin terrones Figura B: Verificar si hay polvo sin suspender y seguir golpeando si es necesario.
11. Agitar el vial enérgicamente hasta que la suspensión tenga un aspecto uniforme con color y texturas homogéneos. El producto suspendido aparecerá amarillo y opaco.
(Ver Figura C)
Figura C: Agitar el vial vigorosamente
Si se forma espuma, deje reposar el vial para que se disipe la espuma. Si no se utiliza el producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Zypadhera reconstituido permanece estable en el vial hasta un máximo de 24 horas.
Administración
PASO 1: Inyectar Zypadhera
Esta tabla confirma el volumen final de Zypadhera en suspensión que hay que inyectar. La concentración de la suspensión es 150 mg/ml de olanzapina.
|
Dosis |
Volumen final a inyectar |
|
(mg) |
(ml) |
|
150 |
1,0 |
|
210 |
1,4 |
|
300 |
2,0 |
|
405 |
2,7 |
1. Determinar qué aguja se va a emplear para administrar al paciente la inyección. Para los pacientes obesos, se recomiendan para la inyección agujas de 50 mm:
• Si se emplea la aguja de 50 mm para la inyección, ponga la aguja de seguridad de 38 mm a la jeringa para retirar el volumen de suspensión requerido.
• Si se emplea la aguja de 38 mm para la inyección, ponga la aguja de seguridad de 50 mm para retirar el volumen de suspensión requerido.
2. Retirar lentamente la cantidad deseada. Quedará un poco de producto sobrante en el vial.
3. Poner el dispositivo de seguridad para agujas y retirar la aguja de la jeringa.
4. Poner la aguja de seguridad, seleccionando la de 50 mm o la de 38 mm, en la jeringa antes de la inyección. Una vez extraída la suspensión del vial y pasada a la jeringa, debe inyectarse de forma inmediata.
5. Seleccionar y preparar el lugar de la inyección en la zona glútea. NO INYECTAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
6. Después de insertar la aguja, aspirar durante unos segundos para confirmar que no sale nada de sangre. Si se aspira sangre dentro de la jeringa, descartar la jeringa y preparar una nueva suspensión. La inyección deberá realizarse con presión firme y continua.
NO MASAJEAR EL LUGAR DE LA INYECCIÓN.
7. Poner el dispositivo de seguridad de agujas. (Fig. 1 y 2)
8. Descartar los viales, jeringa, agujas usadas, aguja adicional y el disolvente sobrante de acuerdo con los procedimientos clínicos adecuados. El vial es de un solo uso.
7. TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos.
8. AUTORIZACIÓN DE COMERCIALIZACIÓN NÚMERO
9. FECHA DE LA PRIMERA AUTORIZACIÓN/RENOVACIÓN DE LA AUTORIZACIÓN
Fecha de primera autorización: 19/11/2008 Fecha de la última renovación: 26/08/2013
10. FECHA DE REVISIÓN DEL TEXTO
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos http://www.ema.europa.eu/.
1. NOMBRE DEL MEDICAMENTO
Zypadhera 405 mg polvo y disolvente para suspensión inyectable de liberación prolongada.
2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada vial contiene pamoato de olanzapina monohidratado en cantidad equivalente a 405 mg de olanzapina. Una vez reconstituida, cada mililitro de suspensión contiene 150 mg de olanzapina.
Para consultar la lista completa de excipientes, ver sección 6.1.
3. FORMA FARMACÉUTICA
Polvo y disolvente para suspensión inyectable de liberación prolongada Polvo: sólido amarillo
Disolvente: solución transparente, incolora o de color amarillo pálido.
4. DATOS CLÍNICOS
4.1 Indicaciones terapéuticas
Tratamiento de mantenimiento de pacientes adultos con esquizofrenia suficientemente estabilizados durante el tratamiento agudo con olanzapina oral.
4.2 Posología y forma de administración
Zypadhera 405 mg polvo y disolvente para suspensión inyectable de liberación prolongada no debe confundirse con olanzapina 10 mg polvo para solución inyectable.
Posología
Los pacientes, antes de ser tratados con Zypadhera, deben ser tratados inicialmente con olanzapina oral, con el fin de establecer su tolerabilidad y respuesta.
Para determinar la dosis de inicio de Zypadhera para todos los pacientes, debe considerarse el esquema presentado en la Tabla 1.
Tabla 1 Esquema de dosis recomendada entre olanzapina oral y Zypadhera
|
Dosis diana de olanzapina oral |
Dosis inicial recomendada de Zypadhera |
Dosis de mantenimiento después de 2 meses de tratamiento con Zypadhera |
|
10 mg/día |
210 mg/2 semanas ó 405 mg/4 semanas |
150 mg/2 semanas ó 300 mg/4 semanas |
|
15 mg/día |
300 mg/2 semanas |
210 mg/2 semanas ó 405 mg/4 semanas |
|
20 mg/día |
300 mg/2 semanas |
300 mg/2 semanas |
Ajuste de dosis
Los pacientes deben ser cuidadosamente controlados durante los primeros uno a dos meses de tratamiento, con el fin de detectar cualquier signo de recidiva. Durante el tratamiento con antipsicóticos, la mejoría clínica del paciente se puede producir a los pocos días o puede tardar algunas semanas. Durante este periodo, los pacientes deben
estar estrechamente vigilados. Durante el tratamiento, la pauta posológica puede ajustarse de acuerdo con el estado clínico de cada paciente. Después de la revisión clínica, se puede ajustar la dosis dentro del rango de 150 mg a 300 mg cada 2 semanas ó 300 a 405 mg cada 4 semanas. (Tabla 1)
Combinación
No se permitió la combinación con olanzapina oral en ensayos clínicos doble ciego.
Si la combinación con olanzapina oral estuviera clínicamente indicada, la dosis combinada de olanzapina procedente de ambas formulaciones no debería superar la correspondiente dosis máxima oral de olanzapina de 20 mg/día.
Cambios a otros medicamentos antipsicóticos
No hay datos recogidos sistemáticamente para dar una respuesta específica sobre el cambio de los pacientes tratados con Zypadhera a otros medicamentos antipsicóticos. Debido a la lenta disolución de la sal pamoato de olanzapina, lo cual facilita la liberación lenta continuada de olanzapina que se completa en aproximadamente seis a ocho meses después de la ultima inyección, es necesaria la supervisión de un médico, sobre todo durante los dos primeros meses después de la interrupción del tratamiento con Zypadhera, al cambiar a otro medicamento antipsicótico considerado médicamente adecuado.
Poblaciones especiales
Pacientes de edad avanzada
Zypadhera no ha sido objeto de estudio sistemático en pacientes de edad avanzada (> 65 años). No se recomienda Zypadhera para el tratamiento de la población de edad avanzada a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral. No suele estar indicada una dosis inicial inferior (150 mg/4 semanas), pero debe ser considerada en personas de 65 años o más cuando los factores clínicos lo requieran. No se recomienda comenzar el tratamiento con Zypadhera en pacientes > 75 años (ver sección 4.4).
Pacientes con insuficiencia renal y/o hepática
No se debe utilizar Zypadhera a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral en estos pacientes. Se debe considerar una dosis de inicio más baja (150 mg cada 4 semanas) para estos pacientes. En caso de insuficiencia hepática moderada (cirrosis, insuficiencia clase A o B de la escala Child-Pugh), la dosis de inicio debe ser de 150 mg cada 4 semanas y únicamente debe aumentarse con precaución.
Fumadores
Por lo general, en los no fumadores no es necesario modificar la dosis de inicio ni el nivel de dosificación en comparación con los fumadores. Fumar puede inducir el metabolismo de olanzapina. Se recomienda un seguimiento clínico y si fuese necesario se puede considerar el aumento de dosis de olanzapina (ver sección 4.5).
Cuando esté presente más de un factor que pueda desencadenar un enlentecimiento del metabolismo (sexo femenino, edad geriátrica, ausencia de hábito tabáquico), se debe considerar la reducción de la dosis. El aumento de la dosis, si está indicado, debe hacerse con precaución en estos pacientes.
Población pediátrica
No se ha establecido la seguridad y eficacia de Zypadhera en niños y adolescentes menores de 18 años. Los datos actualmente disponibles se describen en las secciones 4.8 y 5.1 pero no se pueden dar recomendaciones sobre posología.
Forma de administración
EXCLUSIVAMENTE PARA VÍA INTRAMUSCULAR. NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA (ver sección 4.4).
Zypadhera sólo debe administrarse mediante inyección intramuscular profunda en el glúteo realizada por un profesional sanitario entrenado en la técnica de inyección adecuada y en centros sanitarios donde se puede garantizar la observación después de la inyección y el acceso a una asistencia médica apropiada en caso de sobredosis.
Después de cada inyección, los pacientes deben permanecer bajo supervisión por parte de personal debidamente cualificado en centros sanitarios durante al menos 3 horas para detectar signos y síntomas indicativos de una sobredosis de olanzapina. Inmediatamente antes de abandonar el centro sanitario, se debe confirmar que el paciente esté alerta, orientado y que no presente ningún signo o síntoma de sobredosis. En caso de sospecha de sobredosis, se debe mantener una supervisión médica estrecha y seguimiento hasta que un reconocimiento indique que se han resuelto los signos y síntomas (ver sección 4.4.). En aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, el periodo de observación de 3 horas se debe alargar según el criterio clínico.
Para consultar las instrucciones de uso del medicamento antes de la administración, ver sección 6.6.
4.3 Contraindicaciones
Hipersensibilidad al principio activo o a alguno de los excipientes incluidos en la sección 6.1. Pacientes con riesgo conocido de glaucoma de ángulo estrecho.
4.4 Advertencias y precauciones especiales de empleo
Se debe prestar especial atención en utilizar una técnica de inyección adecuada que evite la administración inadvertida por vía intravascular o subcutánea (ver sección 6.6).
Uso en pacientes con agitación aguda o con un episodio psicótico grave.
No se debe emplear Zypadhera para tratar pacientes con esquizofrenia que se encuentren en un estado de agitación agudo o con un episodio psicótico grave hasta que no se haya alcanzado el control de los síntomas agudos.
Síndrome Post-inyección
Durante ensayos clínicos pre-comercialización, se notificaron reacciones que se correspondían con signos y síntomas indicativos de sobredosis de olanzapina, en pacientes tras haber recibido una inyección de Zypadhera. Estas reacciones ocurrieron en <0,1% de las inyecciones y aproximadamente en el 2% de los pacientes. La mayoría de estos pacientes desarrollaron síntomas de sedación (oscilando entre una sedación de carácter leve en cuanto a gravedad y coma) y/o delirium (incluyendo confusión, desorientación, agitación, ansiedad y otras alteraciones cognitivas). Entre otros síntomas detectados se incluyeron síntomas extrapiramidales, disartria, ataxia, agresión, mareos, debilidad, hipertensión y convulsiones. En la mayoría de los casos, los signos y síntomas iniciales relacionados con esta reacción aparecieron dentro de la primera hora después de la inyección y en todos los casos se ha notificado una recuperación total en un plazo de entre 24 y 72 horas tras la inyección. Estas reacciones ocurrieron raramente (< 1 de cada 1.000 inyecciones) entre la 1a y la 3a hora, y muy raramente (< 1 de cada 10.000 inyecciones) al cabo de 3 horas. Hay que advertir a los pacientes de este riesgo potencial y de la necesidad de someterse a vigilancia durante 3 horas en un centro sanitario cada vez que se administra Zypadhera. Los informes post comercialización sobre el síndrome post-inyección, desde la autorización de comercialización de Zypadhera, son generalmente consistentes con la experiencia vista en los estudios clínicos.
Después de cada inyección, los pacientes deben permanecer bajo la supervisión de personal debidamente cualificado en un centro sanitario durante al menos 3 horas para identificar los signos y síntomas indicativos de una sobredosis de olanzapina.
Inmediatamente antes de abandonar el centro sanitario, se debe confirmar que el paciente esté alerta, orientado y que no presenta ningún signo o síntoma de sobredosis. Si se sospecha sobredosis, deben mantenerse la vigilancia médica estrecha y el seguimiento hasta que el examen indique que se han resuelto los signos y síntomas. En aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, el periodo de observación de 3 horas se debe alargar según el criterio clínico.
Se debe recomendar a los pacientes que, después de haber recibido la inyección, estén atentos el resto del día, por si aparecen signos y síntomas de sobredosis secundarias a reacciones adversas post-inyección, que puedan obtener asistencia en caso necesario y que no deben conducir vehículos ni utilizar máquinas (ver sección 4.7).
Si es imprescindible la administración parenteral de benzodiazepinas para tratar las reacciones adversas después de la inyección, se recomienda una evaluación meticulosa del estado clínico del paciente para detectar una sedación excesiva y depresión cardiorrespiratoria (ver sección 4.5).
Acontecimientos adversos relacionados con el lugar de la inyección
La reacción adversa más frecuentemente notificada relacionada con el lugar de la inyección fue dolor. La mayoría de estas reacciones fueron notificadas como reacciones de gravedad de “leve” a “moderada”. Si se produce una reacción adversa relacionada con el lugar de la inyección, hay que adoptar medidas apropiadas para manejar estas incidencias (ver sección 4.8).
Psicosis y/o trastornos del comportamiento asociados a demencia No se recomienda el uso de Olanzapina en pacientes con psicosis y/o trastornos del comportamiento asociados a demencia debido a un incremento en la mortalidad y al riesgo de accidente cerebrovascular. En ensayos clínicos controlados con placebo (de 6 a 12 semanas de duración) en pacientes de edad avanzada (edad media 78 años) con psicosis y/o trastornos del comportamiento asociados a demencia, se duplicó la incidencia de muerte en los pacientes tratados con olanzapina oral comparados con los pacientes tratados con placebo (3,5% frente a 1,5%, respectivamente). La mayor incidencia de muerte no estuvo asociada con la dosis de olanzapina (dosis media diaria de 4,4 mg) ni con la duración del tratamiento. Los factores de riesgo que pueden predisponer a esta población de pacientes a un incremento en la mortalidad incluyen, edad > 65 años, disfagia, sedación, malnutrición y deshidratación, enfermedades pulmonares (p. ej. neumonía con o sin aspiración) o uso concomitante de benzodiazepinas.
Sin embargo, la incidencia de muerte fue mayor en los pacientes tratados con olanzapina oral que en los pacientes tratados con placebo, independientemente de estos factores de riesgo.
En los mismos ensayos clínicos, se notificaron reacciones adversas cerebrovasculares (p. ej. ictus, isquemia cerebral transitoria), algunas de ellas con desenlace mortal. En los pacientes tratados con olanzapina oral se triplicó el número de acontecimientos adversos cerebrovasculares en comparación con los pacientes tratados con placebo (1,3% frente a 0,4%, respectivamente). Todos los pacientes tratados con olanzapina oral o placebo que experimentaron un accidente cerebrovascular como acontecimiento adverso tenían factores de riesgo preexistentes. Se identificaron la edad, mayor de 75 años, y la demencia de tipo vascular/mixta como factores de riesgo para la aparición de acontecimientos adversos cerebrovasculares en asociación con el tratamiento con olanzapina. La eficacia de olanzapina no fue establecida en estos ensayos.
Enfermedad de Parkinson
No se recomienda el uso de olanzapina para el tratamiento de la psicosis inducida por los agonistas dopaminérgicos usados en pacientes con enfermedad de Parkinson. En los ensayos clínicos, se ha notificado con mucha frecuencia un empeoramiento de la sintomatología parkinsoniana y alucinaciones, y con mayor frecuencia que con placebo (ver sección 4.8), y se observó que olanzapina oral no fue más efectiva que placebo en el tratamiento de los síntomas psicóticos. En estos ensayos clínicos, se requirió la previa estabilización de los pacientes con la menor dosis efectiva de antiparkinsoniano (agonista dopaminérgico) y continuar con la misma dosis y con el mismo medicamento antiparkinsoniano a lo largo del estudio. Se comenzó con una dosis de olanzapina oral de 2,5 mg/día y se ajustó la dosis hasta un máximo de 15 mg/día a juicio del investigador.
Síndrome Neuroléptico Maligno (SNM)
El SNM es un trastorno que puede suponer riesgo vital, y que se asocia con medicamentos antipsicóticos. En raras ocasiones se han notificado casos, identificados como SNM, en asociación con olanzapina oral. Las manifestaciones clínicas del SNM comprenden hipertermia, rigidez muscular, alteraciones de conciencia y signos de inestabilidad del sistema nervioso autónomo (pulso o presión arterial irregulares, taquicardia, diaforesis y trastornos del ritmo cardíaco). Entre los signos adicionales se observa un incremento en la creatin-fosfoquinasa, mioglobinuria (rabdomiolisis) e insuficiencia renal aguda. Si un paciente desarrolla signos y síntomas indicativos de SNM o presenta fiebre alta inexplicable sin manifestaciones clínicas adicionales de SNM, se deben suspender todos los medicamentos antipsicóticos, incluida la olanzapina.
Hiperglucemia y diabetes
De manera poco frecuente se han notificado casos de hiperglucemia y/o aparición o exacerbación de diabetes ocasionalmente asociada a cetoacidosis o coma, con algún desenlace mortal (ver sección 4.8). En algunos casos se ha notificado un aumento previo de peso, lo que puede ser un factor de predisposición. Es aconsejable un seguimiento clínico apropiado de acuerdo con las directrices de tratamiento antipsicótico utilizadas, por ejemplo medición de la glucemia basal, a las 12 semanas de comenzar el tratamiento con olanzapina y después anualmente. Los pacientes tratados con cualquier medicamento antipsicótico, incluyendo Zypadhera, deben ser vigilados para detectar signos y síntomas de hiperglucemia (tales como polidipsia, poliuria, polifagia y debilidad) e igualmente se debe controlar de manera regular a los pacientes con diabetes mellitus o con factores de riesgo de padecer diabetes mellitus, para detectar un empeoramiento del control de la glucosa. El peso debe ser vigilado regularmente, por ejemplo, basal, a las 4, 8 y 12 semanas después de haber comenzado el tratamiento con olanzapina y después trimestralmente.
Alteraciones lipídicas
Se han observado alteraciones lipídicas no deseadas en pacientes tratados con olanzapina en ensayos clínicos controlados con placebo (ver sección 4.8). Estas alteraciones lipídicas deben ser controladas de forma adecuada desde un punto de vista clínico, especialmente en pacientes con dislipidemias y en aquellos que presentan factores de riesgo para el desarrollo de alteraciones lipídicas. Los pacientes tratados con cualquier medicamento antipsicótico, incluyendo Zypadhera, deben vigilar los niveles lipídicos de forma regular, de acuerdo con las directrices de tratamiento antipsicótico utilizadas, por ejemplo, basal, a las 12 semanas de haber comenzado el tratamiento con olanzapina y después cada 5 años.
Actividad anticolinérgica
Aunque la olanzapina ha mostrado una actividad anticolinérgica in vitro, la experiencia durante los ensayos clínicos ha mostrado una baja incidencia de acontecimientos relacionados. Sin embargo, ya que la experiencia clínica con olanzapina en pacientes con enfermedades concomitantes es limitada, se recomienda precaución cuando se prescriba olanzapina a pacientes que presentan hipertrofia prostática o íleo paralítico y enfermedades relacionadas.
Función hepática
Con frecuencia se ha observado una elevación asintomática y transitoria de las aminotransferasas hepáticas, ALT, AST, especialmente en los tratamientos iniciales. Se deben tomar precauciones y establecer un seguimiento en pacientes con ALT y/o AST elevada; en pacientes con signos y síntomas de insuficiencia hepática; en pacientes con condiciones previas asociadas con una reserva funcional hepática limitada y en pacientes que están siendo tratados con medicamentos potencialmente hepatotóxicos. Si se diagnostica hepatitis (incluido el daño hepatocelular, colestásico o mixto), se debe interrumpir el tratamiento con olanzapina.
Neutropenia
Se deben tomar precauciones en pacientes que presentan recuentos bajos de leucocitos y/o neutrófilos por cualquier motivo; en pacientes en tratamiento con medicamentos de los que se conoce que provocan neutropenia; en pacientes con un historial de depresión/toxicidad medular inducida por fármacos; en pacientes con depresión medular causada por enfermedades concomitantes, radioterapia o quimioterapia y en pacientes con trastornos asociados a hipereosinofilia o con enfermedad mieloproliferativa. Se han notificado con frecuencia casos de neutropenia tras el uso concomitante de olanzapina oral y valproato (ver sección 4.8).
Interrupción del tratamiento
Se han notificado en raras ocasiones (> 0,01% y < 0,1%), síntomas agudos tales como sudoración, insomnio, temblor, ansiedad, náuseas o vómitos al interrumpir el tratamiento con olanzapina oral repentinamente.
Intervalo QT
En ensayos clínicos con olanzapina oral, las prolongaciones clínicamente significativas del intervalo QTc (corrección de Fridericia del intervalo QT [QTcF] > 500 milisegundos [mseg] en cualquier momento posterior a la línea de base en pacientes con una situación basal de QTcF < 500 mseg) fueron poco frecuentes (de 0,1% a 1%) en pacientes tratados con olanzapina, no existiendo diferencias significativas en comparación con placebo en lo referente a acontecimientos cardíacos asociados. En ensayos clínicos con olanzapina polvo para solución inyectable o Zypadhera, no se asoció la olanzapina con un aumento persistente de los intervalos absolutos de QT o QTc. Sin embargo, se deben tomar precauciones cuando se prescriba olanzapina junto con medicamentos que aumentan el intervalo QTc, especialmente en pacientes de edad avanzada, en pacientes con síndrome congénito de QT prolongado, insuficiencia cardiaca congestiva, hipertrofia cardiaca, hipocalemia o hipomagnesemia.
Tromboembolismo
Se ha notificado una asociación temporal del tratamiento con olanzapina con tromboembolismo venoso de manera poco frecuente (>0,1% y <1%). No se ha establecido una relación causal entre el tratamiento con olanzapina oral y la aparición de tromboembolismo venoso. Sin embargo, ya que los pacientes con esquizofrenia presentan, a menudo, factores de riesgo adquiridos de tromboembolismo venoso, se deben identificar todos los posibles factores de riesgo asociados por ejemplo, la inmovilización del paciente, y tomar medidas preventivas.
Actividad general del SNC
Teniendo en cuenta los efectos primarios de la olanzapina sobre el SNC, se recomienda precaución cuando se combine este medicamento con otros de acción central o con alcohol. Debido a que muestra antagonismo dopaminérgico in vitro, la olanzapina puede antagonizar los efectos de los agonistas dopaminérgicos directos e indirectos.
Convulsiones
La olanzapina debe ser administrada con precaución a los enfermos con antecedentes de convulsiones o que están sujetos a factores que puedan bajar el umbral convulsivo. De manera poco frecuente, se han notificado convulsiones en este tipo de pacientes cuando se les trata con olanzapina. En la mayoría de estos casos existían antecedentes de convulsiones o factores de riesgo de convulsiones.
Discinesia tardía
En estudios comparativos de un año de duración o menos, la olanzapina oral se asoció de forma estadísticamente significativa con una menor incidencia de discinesia relacionada con el tratamiento. Sin embargo, el riesgo de discinesia tardía aumenta con la exposición a largo plazo y, por tanto, si apareciesen signos o síntomas de discinesia tardía en un enfermo tratado con olanzapina, se debería considerar la reducción de la dosis o la retirada de la medicación. Estos síntomas pueden empeorar temporalmente o incluso aparecer después de terminado el tratamiento.
Hipotensión postural
Durante los ensayos clínicos de olanzapina en pacientes de edad avanzada se observó hipotensión postural de forma poco frecuente. Se recomienda medir la presión arterial de forma periódica en pacientes mayores de 65 años.
Muerte súbita de origen cardíaco
En informes post comercialización con olanzapina, se ha notificado el acontecimiento de muerte súbita de origen cardíaco en pacientes que tomaban olanzapina. En un estudio de cohortes observacional retrospectivo el riesgo de una supuesta muerte súbita de origen cardíaco en pacientes tratados con olanzapina fue aproximadamente el doble que en pacientes que no tomaban antipsicóticos. En el estudio, el riesgo del uso de olanzapina fue comparable al riesgo del uso de antipsicóticos atípicos incluídos en un análisis agrupado.
Población pediátrica
Olanzapina no está indicada para su uso en el tratamiento de niños y adolescentes. Estudios realizados en pacientes de edad comprendida entre los 13 y 17 años, demostraron la aparición de reacciones adversas, incluyendo ganancia de peso, cambios en los parámetros metabólicos e incrementos en los niveles de prolactina (ver secciones 4.8 y 5.1).
Uso en pacientes de edad avanzada (> 75 años)
No se dispone de información sobre el uso de Zypadhera en pacientes > 75 años. Debido a las modificaciones bioquímicas y fisiológicas, así como la reducción de la masa muscular, no se recomienda comenzar a utilizar esta formulación en este subgrupo de pacientes.
4.5 Interacción con otros medicamentos y otras formas de interacción
Los estudios de interacción sólo se han llevado a cabo en adultos.
Se debe tener precaución en pacientes que estén en tratamiento con medicamentos que pueden producir hipotensión o sedación.
Interacciones potenciales que afectan a olanzapina
Ya que la olanzapina es metabolizada por el CYP1A2, las sustancias que específicamente puedan inducir o inhibir esta isoenzima pueden afectar la farmacocinética de la olanzapina.
Inducción de CYP1A2
El tabaco y la carbamazepina pueden inducir el metabolismo de la olanzapina, lo que puede producir una reducción de las concentraciones de olanzapina. Tan solo se ha observado un incremento de leve a moderado en el aclaramiento de olanzapina. Las consecuencias clínicas parecen ser limitadas, pero se recomienda vigilancia clínica y considerar, si fuera necesario, un incremento de la dosis de olanzapina (ver sección 4.2).
Inhibición de CYP1A2
Se ha demostrado que fluvoxamina, un inhibidor específico del CYP1A2, inhibe significativamente el metabolismo de la olanzapina. El incremento medio de la Cmax de olanzapina después de la administración de fluvoxamina fue del 54% en mujeres no fumadoras y del 77% en varones fumadores. El incremento medio del área bajo la curva de olanzapina fue del 52% y 108%, respectivamente. Se debe considerar una dosis inicial de olanzapina inferior en pacientes en tratamiento con fluvoxamina o cualquier otro inhibidor del CYP1A2, tales como ciprofloxacino. Se debe considerar una reducción de la dosis de olanzapina si se inicia un tratamiento con un inhibidor del CYP1A2.
No se ha podido demostrar que fluoxetina (un inhibidor del CYP2D6), dosis únicas de antiácido (aluminio, magnesio) o cimetidina afecten significativamente la farmacocinética de olanzapina.
Riesgo de que la olanzapina afecte a otros medicamentos
La olanzapina puede antagonizar los efectos de los agonistas dopaminérgicos directos e indirectos.
La olanzapina no inhibe los principales isoenzimas del CYP450 in vitro (p.ej.1A2, 2D6, 2C9, 2C19, 3A4). Por lo tanto, no se espera ninguna interacción especial tal y como se ha comprobado en estudios in vivo donde no se encontró una inhibición del metabolismo de los siguientes principios activos: antidepresivos tricíclicos (metabolizados mayoritariamente por el CYP2D6), warfarina (CYP2C9), teofilina (CYP1A2) o diazepam (CYP3A4 y 2C19).
La olanzapina no mostró interacción cuando se administró conjuntamente con litio o biperideno.
La monitorización terapéutica de los niveles plasmáticos de valproato no indicó la necesidad de un ajuste de la dosis de valproato tras la introducción de olanzapina como tratamiento concomitante.
Actividad general del SNC
Se recomienda precaución con pacientes que reciban medicamentos que pueden causar depresión del sistema nervioso central incluido el alcohol.
No se recomienda el uso conjunto de olanzapina con antiparkinsonianos en pacientes con la enfermedad de Parkinson y demencia (ver sección 4.4).
Intervalo QTc
Se recomienda precaución si se administra olanzapina de forma concomitante con medicamentos que aumentan el intervalo QTc (ver sección 4.4).
4.6 Fertilidad, embarazo y lactancia
Embarazo
No hay ningún estudio adecuado y bien controlado en mujeres embarazadas. Se debe recomendar a las mujeres que notifiquen a su médico si se encuentran embarazadas o piensan quedarse embarazadas durante el tratamiento con olanzapina. De cualquier manera, como la experiencia humana es limitada, la olanzapina sólo se debe usar durante el embarazo si los beneficios potenciales justifican el riesgo potencial para el feto.
Los recién nacidos expuestos a antipsicóticos (como olanzapina) durante el tercer trimestre de embarazo están en peligro de sufrir reacciones adversas como síntomas extrapiramidales y/o síndromes de abstinencia que pueden variar en gravedad y duración tras la exposición. Se han notificado casos de síntomas de agitación, hipertonía, hipotonía, temblor, somnolencia, dificultad respiratoria o alteraciones alimenticias. Por consiguiente, se debe vigilar estrechamente a los recién nacidos.
Lactancia
En un estudio con olanzapina oral en mujeres sanas, durante la lactancia, la olanzapina se excretó en la leche materna. La exposición media en equilibrio (mg/kg) del lactante se estimó en un 1,8% de la dosis materna de olanzapina (mg/kg). Se debe desaconsejar la lactancia materna a las madres tratadas con olanzapina.
Fertilidad
Se desconocen los efectos sobre la fertilidad (ver sección 5.3 para información preclínica)
4.7 Efectos sobre la capacidad para conducir y utilizar máquinas
No se han realizado estudios de los efectos sobre la capacidad para conducir y utilizar máquinas. Puesto que olanzapina puede causar somnolencia y mareos, los pacientes deben ser prevenidos sobre el uso de máquinas y vehículos motorizados.
Se debe advertir a los pacientes para que no conduzcan vehículos ni utilicen máquinas durante el resto del día después de cada inyección debido a la posibilidad de que se produzca un acontecimiento de síndrome post-inyección, el cual conduce a síntomas indicativos de sobredosis de olanzapina (ver sección 4.4).
4.8 Reacciones adversas
Resumen del perfil de seguridad
Reacciones adversas observadas con olanzapina pamoato
Se han notificado reacciones de síndrome de post-inyección provocados por Zypadhera que han llevado a síntomas indicativos de sobredosis de olanzapina (ver sección 4.4). Los signos y síntomas clínicos incluyeron síntomas de sedación (que oscilaron entre una sedación leve en cuanto a gravedad y coma) y/o delirium (incluyendo confusión, desorientación, agitación, ansiedad y otras alteraciones cognitivas). Entre otros síntomas detectados se incluyeron síntomas extrapiramidales, disartria, ataxia, agresión, mareos, debilidad, hipertensión o posibles convulsiones.
Otras reacciones adversas observadas en pacientes tratados con Zypadhera fueron parecidas a las que se observan con olanzapina oral. En ensayos clínicos con Zypadhera, la única reacción adversa notificada con significación estadística y en un porcentaje mayor en el grupo Zypadhera que en el grupo placebo fue la sedación (Zypadhera 8,2%; placebo 2,0%). Se notificó sedación en un 4,7% de todos los pacientes tratados con Zypadhera.
En ensayos clínicos con Zypadhera, la incidencia de reacciones adversas relacionadas con el lugar de la inyección fue aproximadamente del 8%. La reacción adversa más frecuentemente notificada relacionada con el lugar de la inyección fue dolor (5%); otras reacciones adversas notificadas fueron (en frecuencia descendente): reacciones de tipo nodular, reacciones de tipo eritema, reacciones no específicas del lugar de inyección, irritación, reacciones tipo edema, hematomas, hemorragia y anestesia. Estas reacciones adversas se produjeron en aproximadamente de un 0,1 a 1,1% de los pacientes.
Durante una revisión de los datos de seguridad de ensayos clínicos y de notificaciones espontáneas post comercialización, los abcesos en el lugar de la inyección fueron notificados raramente (> 1/10.000 a < 1/1.000).
Reacciones adversas observadas con olanzapina
Los efectos adversos detallados a continuación se observaron después de la administración de olanzapina.
Adultos
Las reacciones adversas notificadas con más frecuencia (observadas en >1% de los pacientes) asociadas al uso de olanzapina en ensayos clínicos fueron somnolencia, aumento de peso, eosinofilia, niveles elevados de prolactina, colesterol, glucosa y triglicéridos (ver sección 4.4), glucosuria, aumento del apetito, mareo, acatisia, parkinsonismo, leucopenia, neutropenia (ver sección 4.4), discinesia, hipotensión ortostática, efectos anticolinérgicos, elevación asintomática y transitoria de las aminotransferasas hepáticas (ver sección 4.4), erupción cutánea, astenia, cansancio, fiebre, artralgia, aumento de la fosfatasa alcalina, gamma glutamil transferasa alta, ácido úrico alto, creatinfosfoquinasa alta y edema.
Tabla de reacciones adversas
La siguiente tabla detalla las reacciones adversas y las investigaciones de laboratorio observadas en notificaciones espontáneas y en los ensayos clínicos. Las reacciones adversas se enumeran en orden descendiente de gravedad dentro de cada intervalo de frecuencia. Los intervalos de frecuencia se definen de la siguiente forma: Muy frecuentes (> 1/10), frecuentes (> 1/100 a < 1/10), poco frecuentes (> 1/1.000 a < 1/100), raras (> 1/10.000 a < 1/1.000), muy raras (< 1/10.000), frecuencia no conocida (no puede estimarse a partir de los datos disponibles).
|
Muy frecuentes |
Frecuentes |
Poco frecuentes |
Raras |
Frecuencia no conocida |
|
Trastornos de la sangre y del sistema |
linfático | |||
|
Eosinofilia Leucopenia10 Neutropenia10 |
T rombocitopenia11 | |||
|
Trastornos del sistema inmunológico | ||||
|
Hipersensibilidad11 | ||||
|
Trastornos del metabolismo y de la nutrición | ||||
|
Aumento de peso1 |
Niveles elevados de colesterol2,3 Niveles elevados de glucosa4 Niveles elevados de triglicéridos2,5 Glucosuria Aumento del apetito |
Aparición o exacerbación de diabetes ocasionalmente asociada a cetoacidosis o coma, incluyendo algún caso mortal (ver sección 4.4) 11 |
Hipotermia12 | |
|
Trastornos del sistema nervioso | ||||
|
Somnolencia |
Mareo Acatisia6 Parkinsonismo6 Discinesia6 |
Convulsiones, en la mayoría de los casos existían antecedentes de convulsiones o factores de riesgo de convulsiones11 Distonía (incluyendo crisis oculógiras) 11 Discinesia tardía11 Amnesia9 Disartria |
Síndrome neuroléptico maligno (ver sección 4.4) 12 Síntomas de abstinencia7, 12 | |
|
Trastornos cardíacos | ||||
|
Bradicardia Prolongación del intervalo QTc (ver sección 4.4) |
Taquicardia/fibrilac ión ventricular, muerte súbita (ver sección 4.4) 11 | |||
|
Trastornos vasculares | ||||
|
Hipotensión ortostática10 |
Tromboembolismo (incluidos tromboembolia pulmonar y trombosis venosa profunda) (ver sección 4.4) | |||
|
Trastornos Respiratorios, Torácicos y Mediastínicos | ||||
|
Epistaxis9 | ||||
|
Trastornos gastrointestinales | ||||
|
Efectos anticolinérgicos leves y transitorios incluido estreñimiento y sequedad de boca |
Distensión abdominal9 |
Pancreatitis11 | ||
|
Trastornos hepatobiliares | ||||
|
Aumentos asintomáticos y transitorios de las aminotransferasas hepáticas (ALT, AST), especialmente al comienzo del tratamiento (ver sección 4.4) |
Hepatitis (incluido el daño hepatocelular, colestásico o mixto) 11 | |||
|
Trastornos de la piel y del tejido subcutáneo | ||||
|
Erupción cutánea |
Reacción de fotosensibilidad Alopecia | |||
|
Trastornos musculoesqueléticos y del tejido conjuntivo | ||||
|
Artralgia9 |
Rabdomiolisis11 | |||
|
Trastornos renales y urinarios | ||||
|
Incontinencia urinaria, retención urinaria, dificultad para iniciar la micción11 | ||||
|
Embarazo, puerperio y enfermedades perinatales | ||||
|
Síndrome de abstinencia neonatal (ver sección 4.6) | ||||
|
Trastornos del aparato reproductor y de la mama | ||||
|
Disfunción eréctil en hombres Disminución de la libido en hombres y mujeres |
Amenorrea Agrandamiento de las mamas Galactorrea en mujeres Ginecomastia o agrandamiento de las mamas en hombres |
Priapismo12 | ||
|
Trastornos generales y alteraciones en el lugar de administración | ||||
|
Astenia Cansancio Edema Fiebre10 Dolor en el lugar de la inyección |
Abcesos en el lugar de la inyección | |||
|
Exploraciones complementarias | ||||
|
Niveles elevados de prolactina en plasma8 |
Aumento de la fosfatasa alcalina10 Niveles elevados de creatinfosfoquinas a11 Gamma glutamil transferasa alta10 Ácido úrico elevado10 |
Aumento de bilirrubina total | ||
1 Se observó un aumento de peso clínicamente significativo en los niveles basales de todas las categorías de índice de masa corporal (IMC). Después del tratamiento a corto plazo (duración media de 47 días), se observó de forma muy frecuente (22,2%) un aumento >7% del nivel basal del peso corporal, de forma frecuente (4,2%) un aumento >15% del mismo y de forma poco frecuente (0,8%) >25%. Se observó de forma muy frecuente una ganancia >7%, >15% y >25% del nivel basal del peso corporal (64,4%, 31,7% y 12,3% respectivamente) con la exposición a largo plazo (al menos 48 semanas).
2 Los aumentos medios de los valores de lípidos en ayunas (colesterol total, colesterol LDL, y triglicéridos) fueron mayores en pacientes sin evidencia de desajustes lipídicos basales.
3 Observados para niveles basales normales en ayunas (< 5,17 mmol/l) que aumentaron a niveles elevados (> 6,2 mmol/l). Fueron muy frecuentes los cambios en los niveles de colesterol en ayunas desde niveles basales límites (> 5,17 - < 6,2 mmol/l) a niveles elevados (> 6,2 mmol/l).
4 Observados para niveles basales normales en ayunas (< 5,56 mmol/l) que aumentaron a niveles elevados (> 7 mmol/l). Fueron muy frecuentes los cambios en los niveles de glucosa en ayunas desde niveles basales límites (> 5,56 - < 7 mmol/l) a niveles elevados (> 7 mmol/l).
5 Observados para niveles basales normales en ayunas (< 1,69 mmol/l) que aumentaron a niveles elevados (> 2,26 mmol/l). Fueron muy frecuentes los cambios en los niveles de triglicéridos en ayunas desde niveles basales límites (> 1,69 mmol/l - < 2,26 mmol/l) a niveles elevados (> 2,26 mmol/l).
6 En ensayos clínicos, la incidencia de parkinsonismo y distonía en pacientes tratados con olanzapina fue numéricamente mayor pero sin diferencia estadísticamente significativa de la de placebo. Los pacientes tratados con olanzapina presentaron una menor incidencia de parkinsonismo, acatisia y distonía en comparación con dosis correspondientes de haloperidol. En ausencia de información detallada de antecedentes individuales sobre alteraciones del movimiento de tipo extrapiramidal, agudas y tardías, en la actualidad no se puede llegar a la conclusión de que olanzapina produzca menos discinesia tardía y/u otros síndromes extrapiramidales tardíos.
7 Se han notificado síntomas agudos tales como sudoración, insomnio, temblor, ansiedad, náuseas o vómitos al interrumpir el tratamiento con olanzapina repentinamente.
8 En ensayos clínicos de hasta 12 semanas, en aproximadamente un 30% de los pacientes tratados con olanzapina que presentaron valores basales normales de prolactina, las concentraciones plasmáticas de prolactina excedieron el límite superior del rango normal. En la mayoría de estos pacientes, las elevaciones fueron moderadas en términos generales, y se mantuvieron por debajo de dos veces el límite superior del rango normal.
9 Reacciones adversas identificadas en los ensayos clínicos de la Base de Datos Integrados de Olanzapina
10 Según la evaluación de los valores medidos en los ensayos clínicos de la Base de Datos Integrados de Olanzapina.
"Reacciones adversas identificadas a partir de notificaciones espontáneas post comercialización con una frecuencia determinada utilizando la Base de Datos Integrados de Olanzapina.
12 Reacciones adversas identificada a partir de informes espostáneos post comercialización con una frecuencia estimada en el límite superior del intervalo de confianza del 95% utilizando la Base de Datos Integrados de Olanzapina.
Exposición a largo plazo (de al menos 48 semanas)
La proporción de pacientes que presentaron cambios adversos, clínicamente significativos en ganancia de peso, glucosa, colesterol total/LDL/HDL o aumento de triglicéridos se incrementó con el tiempo. En pacientes adultos que completaron de 9 a 12 meses de tratamiento, la velocidad de incremento de la glucosa media en sangre se enlenteció después de aproximadamente 6 meses.
Información adicional para poblaciones especiales
En ensayos clínicos realizados en pacientes de edad avanzada que presentan demencia, el tratamiento con olanzapina estuvo asociado con una mayor incidencia de muertes y reacciones adversas cerebrovasculares comparada con placebo (ver también sección 4.4). Las reacciones adversas muy frecuentes asociadas con el uso de olanzapina en este grupo de pacientes fueron trastornos de la marcha y caídas. Se observaron con frecuencia neumonía, aumento de la temperatura corporal, letargo, eritema, alucinaciones visuales e incontinencia urinaria.
En los ensayos clínicos realizados en pacientes con psicosis inducida por fármacos (agonistas dopaminérgicos) asociados con la enfermedad de Parkinson, se ha notificado con mucha frecuencia un empeoramiento de la sintomatología parkinsoniana y alucinaciones, y con mayor frecuencia que con placebo.
En un ensayo clínico realizado con pacientes que presentan manía bipolar, la terapia combinada de valproato con olanzapina dio lugar a una incidencia de neutropenia de 4,1%; los niveles plasmáticos elevados de valproato podrían ser un factor potencialmente tributario. La olanzapina administrada con litio o valproato dio lugar a unos niveles aumentados (>10%) de temblor, sequedad de boca, aumento del apetito y aumento de peso. Los trastornos del lenguaje también fueron notificados con frecuencia. Durante el tratamiento con olanzapina en combinación con litio o divalproex (asociación de ácido valproico y valproato sódico) se produjo un incremento >7% del peso corporal en el 17,4% de los pacientes, desde el momento basal, durante la fase aguda del tratamiento (hasta 6 semanas). El tratamiento a largo plazo con olanzapina (hasta 12 meses) para la prevención de las recaídas en pacientes con trastorno bipolar se asoció a un incremento de >7% del peso, desde el valor basal, en el 39,9% de los pacientes.
Población pediátrica
El uso de olanzapina no está indicado para el tratamiento de niños y adolescentes menores de 18 años. Aunque no se han realizado ensayos clínicos diseñados para comparar adolescentes y adultos, se han comparado los datos de los ensayos clínicos realizados en adolescentes con los de los ensayos clínicos realizados en adultos.
La siguiente tabla resume las reacciones adversas notificadas con mayor frecuencia en pacientes adolescentes (edades comprendidas entre 13 y 17 años) que en pacientes adultos o reacciones adversas que únicamente se han identificado durante los ensayos clínicos en adolescentes. Parece ser que el aumento de peso clínicamente significativo (>7%) se produce con mayor frecuencia en la población adolescente que en los adultos con exposiciones comparables. La magnitud de ganancia de peso y la proporción de pacientes adolescentes que presentaron un aumento de peso clínicamente significativo, fue mayor con exposiciones a largo plazo (de al menos de 24 semanas), que con exposiciones a corto plazo.
Las reacciones adversas se enumeran en orden decreciente de gravedad dentro de cada intervalo de frecuencia. Los intervalos de frecuencia utilizados son: Muy frecuentes (> 1/10), frecuentes (> 1/100 a < 1/10).
Trastornos del metabolismo y de la nutrición
Muy frecuentes: Aumento de peso 13, niveles de triglicéridos elevados14, aumento del apetito
Frecuentes: Niveles de colesterol elevados15_
Trastornos del sistema nervioso
Muy,frecuentes: Sedación (incluyendo: hipersomnia, letargía, somnolencia)_
Trastornos gastrointestinales
Frecuentes: Sequedad de boca_
Trastornos hepatobiliares
Muy,frecuentes: Aumento de las aminotransferasas hepáticas (ALT/AST; ver sección 4.4.) Exploraciones complementarias
Muy frecuentes: Disminución de la bilirrubina total, elevación de la GGT, aumento de los niveles plasmáticos de prolactina16_
Después del tratamiento a corto plazo (duración media de 22 días), se observó de forma muy frecuente (40,6%) un aumento del peso corporal >7% con respecto al valor basal del peso corporal (kg), de forma frecuente (7,1%) un aumento >15% del mismo y de forma frecuente (2,5%) un aumento >25%. Con una exposición a largo plazo (al menos de 24 semanas), el 89,4% presentaron una ganancia >7%, el 55,3% presentaron una ganancia >15% y el 29,1% presentaron una ganancia >25% del nivel basal del peso corporal.
14 Observados para niveles basales normales en ayunas (<1,016 mmol/l) que aumentaron a niveles elevados (>1,467 mmol/l) y cambios en los niveles de triglicéridos en ayunas desde niveles basales límites (>1,016 mmol/l - <1,467 mmol/l) a niveles elevados (>1,467 mmol/l)
15 Se observaron de forma muy frecuente cambios en los niveles de colesterol en ayunas desde niveles basales normales (<4,39 mmol/l) que aumentaron a niveles elevados (>5,17 mmol/l). Fueron muy frecuentes los cambios en los niveles de colesterol en ayunas desde niveles basales límites (>4,39 - <5,17 mmol/l) a niveles elevados (>5,17 mmol/l).
16 El aumento de los niveles plasmáticos de prolactina fue notificado en el 47,4% de los pacientes adolescentes.
Notificación de sospechas de reacciones adversas
Es importante notificar sospechas de reacciones adversas al medicamento tras su autorización. Ello permite una supervisión continuada de la relación beneficio/riesgo del medicamento. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones
adversas a través del sistema nacional de notificación incluido en el Anexo V
4.9 Sobredosis
Si se observan signos y síntomas de sobredosis indicativos de síndrome post-inyección hay que adoptar medidas adecuadas de apoyo (ver sección 4.4).
Aunque es menos probable que se produzca sobredosis con medicamentos administrados por vía parenteral que por vía oral, a continuación se presenta información de referencia para la sobredosis con olanzapina oral:
Signos y síntomas
Entre los síntomas muy frecuentes de la sobredosis (con una incidencia >10%) se encuentran: taquicardia, agitación/agresividad, disartria, síntomas extrapiramidales diversos y reducción del nivel de conciencia desde la sedación hasta el coma.
Otras consecuencias de la sobredosis médicamente significativas son delirium, convulsiones, coma, posible síndrome neuroléptico maligno, depresión respiratoria, aspiración, hipertensión o hipotensión, arritmias cardíacas (<2% de los casos de sobredosis) y parada cardiopulmonar. Se han notificado casos mortales en sobredosis orales agudas con cantidades tan bajas como 450 mg, aunque también se han notificado casos de supervivencia tras sobredosis agudas de aproximadamente 2 g de olanzapina oral.
Tratamiento
No hay un antídoto específico para olanzapina. Se debe instaurar un tratamiento sintomático y monitorizar las funciones vitales según la situación clínica, con tratamiento de la hipotensión y el colapso circulatorio además de soporte de la función respiratoria. No se debe utilizar adrenalina, dopamina u otros agentes simpaticomiméticos con actividad agonista beta, puesto que la estimulación beta podría empeorar la hipotensión. Es necesario hacer una monitorización cardiovascular para detectar posibles arritmias. Es necesario que el paciente continúe con una estrecha supervisión y monitorización clínica hasta su recuperación.
5. PROPIEDADES FARMACOLÓGICAS
5.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: antipsicóticos: diazepinas, oxazepinas, tiazepinas y oxepinas; código ATC: N05 AH03.
Efectos farmacodinámicos
La olanzapina es un agente antipsicótico, antimaníaco y estabilizador del ánimo que ha demostrado un amplio perfil farmacológico a través de un número de sistemas receptores.
En estudios no clínicos, la olanzapina mostró una gama de afinidades (Ki < 100 nM) por los receptores de serotonina 5HT2A/2C, 5HT3, 5HT6; receptores de dopamina Di, D2, D3, D4 y D5; receptores muscarínicos colinérgicos M1-M5; receptores a1 adrenérgicos y receptores de histamina H1. Los estudios de comportamiento con olanzapina en animales indicaron un antagonismo 5HT, dopaminérgico y colinérgico concordante con el perfil de unión al receptor. La olanzapina demostró una afinidad in vitro mayor sobre los receptores de serotonina 5HT2 que en los receptores de dopamina D2 y mayor actividad in vivo en los modelos de 5HT2 que en los de D2. Estudios electrofisiológicos demostraron que la olanzapina reducía de forma selectiva la actividad de las neuronas dopaminérgicas mesolímbicas (A10), a la vez que mostró escaso efecto en las vías estriadas (A9) relacionadas con la función motora. La olanzapina redujo la respuesta de evitación condicionada, un test indicativo de la actividad antipsicótica, a dosis inferiores a las que producen catalepsia, que es un efecto indicativo de reacciones adversas motoras. Al contrario que algunos agentes antipsicóticos, la olanzapina aumenta la respuesta en un test “ansiolítico”.
En un estudio de Tomografía por Emisión de Positrones (PET) en pacientes tratados con Zypadhera (300 mg/4 semanas), el nivel de ocupación media del receptor D2 era del 60% o mayor al final de un plazo de 6 meses, un nivel acorde con el que se halló durante tratamiento con olanzapina oral.
Eficacia clínica
La eficacia de Zypadhera en el tratamiento inicial y tratamiento de mantenimiento para la esquizofrenia concuerda con la eficacia establecida para la formulación oral de olanzapina.
Un total de 1.469 pacientes con esquizofrenia fueron incluidos en 2 estudios pivotales:
El primero, un ensayo de 8 semanas controlado por placebo y realizado en pacientes adultos (n=404) que experimentaban síntomas psicóticos agudos. Se distribuyeron los pacientes de forma aleatoria para recibir inyecciones de Zypadhera 405 mg cada 4 semanas, 300 mg cada 2 semanas, 210 mg cada 2 semanas, o placebo cada 2 semanas. No se permitió la suplementación con antipsicóticos orales. Las puntuaciones PANSS (Total Positive and Negative Symptom Scores, Puntuaciones de Síntomas Positivos y Negativos) demostraron una mejoría significativa desde el nivel basal (la media de la puntuación basal del PANSS Total era 101) hasta el final del estudio (cambios medios -22,57; -26,32; -22,49 respectivamente) con cada dosis de Zypadhera (405 mg cada 4 semanas, 300 mg cada 2 semanas, y 210 mg cada 2 semanas) en comparación con placebo (cambio medio -8,51). El cambio medio por visita desde el valor basal hasta el punto final en la puntuación PANSS Total indicaba que hacia el Día 3, los pacientes en los grupos terapéuticos con 300 mg/2 semanas y 405 mg/4 semanas tenían reducciones estadísticamente significativamente mayores en la puntuación PANSS Total comparada con placebo (-8,6; -8,2 y -5,2 respectivamente).
Los 3 grupos tratados con Zypadhera mostraron una mayor mejoría de forma estadísticamente significativa que con placebo, la cual comenzaba al final de la Semana 1. Estos resultados apoyan la eficacia de Zypadhera durante las 8 semanas de tratamiento y un efecto farmacológico que se pudo observar tan pronto como en la 1a semana después de iniciar el tratamiento con Zypadhera.
El segundo estudio, un ensayo a largo plazo en pacientes clínicamente estables (n=1.065) (la media basal en la puntuación PANSS Total varía de 54,33 a 57,75), que inicialmente fueron tratados con olanzapina oral durante 4 a 8 semanas y luego cambiaron para continuar con olanzapina oral o con Zypadhera durante 24 semanas. No se permitió suplementación con antipsicóticos orales. Los grupos tratados con Zypadhera recibieron 150 mg y 300 mg administrado cada 2 semanas (se han combinado las dosis para el análisis) y 405 mg administrado cada 4 semanas y no fueron inferiores a los grupos de dosis combinadas de 10, 15 y 20 mg de olanzapina oral (se han combinado las dosis para el análisis) medidos en relación con las tasas de exacerbación de los síntomas de esquizofrenia (tasas de exacerbación respectivas, 10%, 10% y 7%). La exacerbación se midió por el empeoramiento de los ítems en la escala Positiva de BPRS derivada de la PANSS (BPRS Positive scale) y el ingreso hospitalario debido al agravamiento de los síntomas psicóticos positivos. El grupo combinado de 150 mg y 300 mg/2 semanas no fue inferior al grupo tratado con 405 mg/4 semanas (tasas de exacerbación 10% para cada grupo) a las 24 semanas tras la fase de aleatorización.
Población pediátrica
No se ha estudiado Zypadhera en la población pediátrica. Los datos controlados de eficacia en adolescentes (de edades comprendidas entre 13 y 17 años) se limitan a ensayos a corto plazo en esquizofrenia (6 semanas) y manía asociada con trastorno bipolar I (3 semanas), involucrando a menos de 200 adolescentes. Olanzapina oral fue utilizada como una dosis flexible comenzando con 2,5 y llegando hasta 20 mg/día. Durante el tratamiento con olanzapina oral, los adolescentes ganaron de manera significativa más peso, comparado con adultos. La magnitud de los cambios de colesterol total, colesterol LDL, triglicéridos, y prolactina en ayunas (ver sección 4.4 y 4.8) fueron mayores en adolescentes que en adultos. No existen datos controlados sobre el mantenimiento del efecto o la seguridad a largo plazo (ver sección 4.4 y 4.8). La información sobre seguridad a largo plazo se limita principalmente a datos abiertos, no controlados.
5.2 Propiedades farmacocinéticas
Absorción
La olanzapina se metaboliza en el hígado a través de reacciones de conjugación y oxidación. El principal metabolito circulante es el 10-N-glucurónido. Los citocromos P450-CYP1A2 y P450-CYP2D6 contribuyen a la síntesis de los metabolitos N-desmetilo y 2-hidroximetilo; ambos mostraron una actividad farmacológica in vivo significativamente menor que olanzapina en estudios con animales. La actividad farmacológica predominante deriva del fármaco progenitor, olanzapina.
Después de una única inyección IM de Zypadhera, empieza de forma inmediata la disolución lenta de la sal de pamoato de olanzapina en tejido muscular y facilita una liberación lenta continuada de olanzapina durante más de cuatro semanas. La liberación va disminuyendo de forma paulatina entre ocho y doce semanas. No se requiere suplementación con antipsicóticos al inicio del tratamiento con Zypadhera (ver sección 4.2).
La combinación del perfil de liberación y el régimen posológico (inyección IM cada dos o cuatro semanas) dan como resultado unas concentraciones sostenidas de olanzapina en plasma. Estas concentraciones plasmáticas se pueden medir durante varios meses después de cada inyección de Zypadhera. La semivida de olanzapina después de Zypadhera es 30 días comparada con las 30 horas después de la administración oral. La absorción y eliminación se completan aproximadamente seis a ocho meses después de la última inyección.
Distribución
Olanzapina oral se distribuye rápidamente. La unión de la olanzapina a las proteínas plasmáticas representa aproximadamente un 93%, en todo el intervalo de concentración de 7 hasta aproximadamente 1.000 ng/mL. En plasma, la olanzapina se une a la albúmina y a la a1-glucoproteína ácida.
Después de inyecciones IM repetidas con 150 a 300 mg de Zypadhera cada dos semanas, los percentiles 10 a 90 de concentraciones plasmáticas en equilibrio de olanzapina estaban entre
4,2 y 73,2 ng/ml. Las concentraciones plasmáticas de olanzapina observadas en el intervalo de dosis de 150 mg cada 4 semanas a 300 mg cada 2 semanas ilustran una exposición aumentada de olanzapina sistémica al aumentarse la dosis de Zypadhera. Durante los tres primeros meses de tratamiento con Zypadhera, se observó acumulación de olanzapina pero no hubo acumulación adicional durante la utilización a largo plazo (12 meses) en pacientes inyectados con hasta 300 mg cada dos semanas.
Eliminación
El aclaramiento plasmático de olanzapina después de administrar olanzapina vía oral es menor en las mujeres (18,9 l/h) que en los varones (27,3 l/h), y en los no fumadores (18,6 l/h) que en los fumadores (27,7 l/h). En los ensayos clínicos con Zypadhera las diferencias en cuanto a la farmacocinética fueron similares entre hombres y mujeres y entre fumadores y no fumadores. Sin embargo, la magnitud del impacto del género o del tabaco sobre el aclaramiento es reducida en comparación con la variabilidad global entre los diferentes sujetos.
Pacientes de edad avanzada
No se han realizado investigaciones específicas con Zypadhera en pacientes de edad avanzada. Zypadhera no está recomendado para el tratamiento de la población de edad avanzada (65 o más años de edad) a menos que se haya establecido un régimen posológico eficaz y bien tolerado con olanzapina oral. En sujetos sanos de edad avanzada (65 años o más) comparados con sujetos más jóvenes, la semivida de eliminación media estaba prolongada (51,8 frente a 33,8 horas) y el aclaramiento estaba reducido (17,5 frente a 18,2 l/h). La variabilidad farmacocinética observada en los sujetos de edad avanzada está dentro del rango observado para pacientes no ancianos. En 44 pacientes con esquizofrenia, mayores de 65 años, la dosis de 5 a 20 mg/día no se asoció con ningún perfil diferenciado de reacciones adversas.
Insuficiencia renal
En pacientes con alteración renal (aclaramiento de creatinina < 10 ml/min) comparados con pacientes sanos, no hubo diferencia significativa ni en la semivida de eliminación media (37,7 frente a 32,4 horas) ni en el aclaramiento (21,2 frente a 25,0 l/h). Un estudio de balance de masas ha demostrado que aproximadamente el 57% de la olanzapina radiactiva se elimina en la orina, principalmente en forma de metabolitos. Aunque no se han estudiado pacientes con deterioro renal que recibían Zypadhera, se recomienda establecer un régimen posológico eficaz y bien tolerado con olanzapina oral en pacientes con deterioro renal antes de iniciar tratamiento con Zypadhera (ver sección 4.2).
Fumadores
En fumadores con ligera disfunción hepática, se prolongó la semivida de eliminación de olanzapina de administración oral (39,3 horas) y se redujo el aclaramiento (18,0 litros/hora) de manera similar a pacientes sanos no fumadores (48,8 horas y 14,1 litros/hora, respectivamente). Aunque no se han estudiado pacientes con deterioro hepático que recibían Zypadhera, se recomienda establecer un régimen posológico eficaz y bien tolerado con olanzapina oral en pacientes con deterioro hepático antes de iniciar tratamiento con Zypadhera (ver sección 4.2).
En un estudio de olanzapina oral realizado con sujetos caucásicos, japoneses y chinos, no se encontraron diferencias entre los parámetros farmacocinéticos de las tres poblaciones.
5.3 Datos preclínicos sobre seguridad
Se han realizado estudios preclínicos sobre seguridad con el pamoato de olanzapina monohidratado. Los hallazgos principales en estudios de toxicidad con dosis repetidas (ratas, perros), en un estudio de carcinogenicidad en ratas durante 2 años y en estudios de toxicidad para la reproducción (ratas, conejos), se limitaron a las reacciones en el lugar de inyección para las que no se podía determinar ningún valor para el nivel sin efectos adversos observables (NOAEL). No se ha podido identificar ningún nuevo efecto tóxico que pueda proceder de la exposición sistémica a la olanzapina. Sin embargo, las concentraciones sistémicas en estos estudios fueron generalmente inferiores a las encontradas en niveles con efecto tóxico en los estudios orales; por tanto, a continuación se facilita la información sobre olanzapina oral como referencia.
Toxicidad aguda (dosis únicas)
Los signos de la toxicidad oral en los roedores son característicos de los compuestos antipsicóticos potentes: hipoactividad, coma, temblores, convulsiones clónicas, salivación y reducción del aumento de peso. La mediana de las dosis letales fue aproximadamente 210 mg/kg (ratones) y 175 mg/kg (ratas). Los perros toleraron una dosis oral única de hasta 100 mg/kg sin sufrir mortalidad. Los signos clínicos consistieron en sedación, ataxia, temblores, taquicardia, disnea, miosis y anorexia. En los monos, las dosis únicas orales de hasta 100 mg/kg causaron un estado de postración y las dosis mayores, de semiinconsciencia.
Toxicidad de las dosis múltiples
Durante los estudios de hasta 3 meses de duración realizados en ratones y de hasta 1 año en ratas y perros, los efectos predominantes consistieron en depresión del SNC y efectos anticolinérgicos así como alteraciones hematológicas periféricas. Los animales desarrollaron tolerancia a la depresión del SNC. Las dosis altas redujeron los parámetros del crecimiento. Entre los efectos reversibles que están en consonancia con el aumento de la prolactina en la rata se encontraban la disminución del peso de los ovarios y del útero y los cambios morfológicos en el epitelio de la vagina y en la glándula mamaria.
Toxicidad hematológica: en todas las especies se observaron cambios en los parámetros hematológicos, incluidas una reducción dosis-dependiente de los leucocitos circulantes en ratones, y una reducción inespecífica en los leucocitos circulantes de la rata; no se hallaron, por el contrario, signos de citotoxicidad medular. Algunos perros tratados con 8 ó 10 mg/kg/día experimentaron neutropenia, trombocitopenia o anemia reversibles (la exposición total a olanzapina (AUC) es de 12 a 15 veces superior que la de un hombre que reciba una dosis de 12 mg). En los perros con citopenia no se advirtieron efectos adversos sobre las células progenitoras o en estado de proliferación de la médula ósea.
Toxicidad sobre la función reproductora
La olanzapina no ha presentado efecto teratógeno. El estado de sedación modificó la conducta de apareamiento en las ratas macho. Los ciclos menstruales en la rata se alteraron con dosis de 1,1 mg/kg (3 veces la dosis máxima en humanos) y los parámetros de la función reproductora, con dosis de 3 mg/kg (9 veces la dosis máxima en humanos). La descendencia de las ratas tratadas con olanzapina mostró un retraso en el desarrollo fetal así como una disminución transitoria en el grado de actividad.
Mutagenicidad
La olanzapina no ha presentado actividad mutagénica ni tampoco actividad clastogénica en una amplia serie de pruebas normalizadas, entre otras, ensayos de mutación bacteriana y ensayos in vitro e in vivo con mamíferos.
Carcinogenicidad
Olanzapina no es carcinogénica de acuerdo con los estudios llevados a cabo en ratas y ratones.
6. DATOS FARMACÉUTICOS
6.1 Lista de excipientes
Polvo
Ninguno.
Disolvente Ccarmelosa sódica Manitol Polisorbato 80
Agua para preparaciones inyectables Ácido clorhídrico (para el ajuste del pH)
Hidróxido de sodio (para el ajuste del pH)
6.2 Incompatibilidades
Este medicamento no debe mezclarse con otros medicamentos excepto los indicados en la sección 6.6.
6.3 Periodo de validez
2 años
Una vez reconstituido en el vial: 24 horas. Si no se utiliza el producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Una vez retirada la suspensión del vial a la jeringa, debe usarse de inmediato.
Se ha demostrado la estabilidad química y física de la suspensión en los viales durante 24 horas a 20-25 °C. Desde una perspectiva microbiológica, el medicamento debe administrarse de forma inmediata. Si no se utiliza de forma inmediata, los tiempos de almacenamiento y las condiciones de uso previos a su utilización son responsabilidad del profesional sanitario y normalmente no debe superar las 24 horas a 20-25 °C.
6.4 Precauciones especiales de conservación No refrigerar ni congelar.
6.5 Naturaleza y contenido del envase
405 mg polvo: Vial de vidrio de Tipo I. Tapón de bromobutilo con sello color azul acerado.
3 ml de disolvente: Vial de vidrio de Tipo I. Tapón de butilo con sello púrpura.
Cada envase contiene un vial de polvo y un vial de disolvente, una jeringa de 3 ml Hipodérmica con una aguja de seguridad pre adjunta del calibre 19, de 38 mm, una aguja de seguridad Hipodérmica del calibre 19 de 38 mm y dos agujas de seguridad Hipodérmicas del calibre 19 de 50 mm.
6.6 Precauciones especiales de eliminación y otras manipulaciones
SÓLO PARA INYECCIÓN INTRAMUSCULAR PROFUNDA EN EL GLÚTEO.
NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él, se realizará de acuerdo con la normativa local.
Reconstitución
PASO 1: Preparación de los materiales
Se recomienda la utilización de guantes ya que Zypadhera puede provocar irritación de la piel.
Reconstituir Zypadhera polvo para suspensión inyectable de liberación prolongada exclusivamente con el disolvente suministrado en el envase mediante técnicas asépticas estándar para la reconstitución de productos parenterales.
PASO 2: Determinación del volumen de disolvente para la reconstitución
Esta tabla indica la cantidad de disolvente necesaria para reconstituir Zypadhera polvo para suspensión inyectable.
|
Concentración del vial de Zypadhera (mg) |
Volumen de disolvente a añadir (ml) |
|
210 |
1,3 |
|
300 |
1,8 |
|
405 |
2,3 |
Es importante resaltar que el vial contiene más disolvente del necesario para reconstituir el
producto.
PASO 3: Reconstitución de Zypadhera
1. Golpear suavemente el vial para soltar el polvo.
2. Abrir la jeringa Hipodérmica y la aguja pre empaquetada con el dispositivo de protección para agujas. Abrir la bolsa de plástico y sacar el dispositivo. Unir la jeringa (si aún no lo está) al conector tipo Luer del dispositivo con un giro sencillo. Colocar la aguja firmemente sobre el dispositivo empujándolo y girándolo en el sentido de las agujas del
reloj. A continuación, retire directamente la capucha de la aguja. Si no se siguen estas instrucciones, puede producirse una lesión por pinchazo de aguja.
3. Retirar el volumen de disolvente pre determinado (Paso 2) dentro de la jeringa.
4. Inyectar el volumen de disolvente requerido en el vial de polvo.
5. Retirar el aire para igualar la presión en el vial.
6. Retirar la aguja, con el vial hacia arriba para impedir la pérdida de disolvente.
7. Poner el dispositivo de seguridad para agujas. Colocar la aguja en su funda utilizando una técnica con una sola mano. Realizar esta maniobra con una mano haciendo una presión SUAVE de la funda contra una superficial plana. AL PRESIONAR SOBRE LA FUNDA (Fig. 1), LA AGUJA SE CONECTA A ELLA FIRMEMENTE (Fig.2)
8. Confirmar visualmente que la aguja está completamente conectada a su funda protectora. Retirar el dispositivo con la aguja sujeta a la jeringa, cuando sea requerido, mediante un procedimiento medico específico. Retirarlo sujetando el conector tipo Luer del dispositivo de protección de la aguja con ayuda de los dedos pulgar e índice, y dejando los otros tres dedos restantes alejados del dispositivo donde se encuentra la punta de la aguja (Fig. 3).

9. Golpear el vial de forma vigorosa repetidas veces sobre una superficie dura hasta que no quede polvo visible. Proteger la superficie para amortiguar el impacto. (Ver Figura A)
■> * .i*

/
Figura A: Golpear vigorosamente para mezclar
10. Comprobar el vial visualmente para identificar apelmazamiento del polvo. El polvo que no está en suspensión tiene un aspecto de terrones secos de color amarillo pálido adheridos al vial. Puede ser necesario seguir golpeando si permanecen terrones. (Ver Figura B)

Sin suspender: terrones visibles Suspendido: sin terrones Figura B: Verificar si hay polvo sin suspender y seguir golpeando si es necesario.
11. Agitar el vial enérgicamente hasta que la suspensión tenga un aspecto uniforme con color y texturas homogéneos. El producto suspendido aparecerá amarillo y opaco.
(Ver Figura C)
Figura C: Agitar el vial vigorosamente
Si se forma espuma, deje reposar el vial para que se disipe la espuma. Si no se utiliza producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Zypadhera reconstituido permanece estable en el vial hasta un máximo 24 horas.

el de
Administración
PASO 1: Inyectar Zypadhera
Esta tabla confirma el volumen final de Zypadhera en suspensión que hay que inyectar. La concentración de la suspensión es 150 mg/ml de olanzapina.
|
Dosis |
Volumen final a inyectar |
|
(mg) |
(ml) |
|
150 |
1,0 |
|
210 |
1,4 |
|
300 |
2,0 |
|
405 |
2,7 |
1. Determinar qué aguja se va a emplear para administrar al paciente la inyección. Para los pacientes obesos, se recomiendan para la inyección agujas de 50 mm:
• Si se emplea la aguja de 50 mm para la inyección, ponga la aguja de seguridad de 38 mm a la jeringa para retirar el volumen de suspensión requerido.
• Si se emplea la aguja de 38 mm para la inyección, ponga la aguja de seguridad de 50 mm para retirar el volumen de suspensión requerido.
2. Retirar lentamente la cantidad deseada. Quedará un poco de producto sobrante en el vial.
3. Poner el dispositivo de seguridad para agujas y retirar la aguja de la jeringa.
4. Poner la aguja de seguridad, seleccionando la de 50 mm o la de 38 mm, en la jeringa antes de la inyección. Una vez extraída la suspensión del vial y pasada a la jeringa, debe inyectarse de forma inmediata.
5. Seleccionar y preparar el lugar de la inyección en la zona glútea. NO INYECTAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
6. Después de insertar la aguja, aspirar durante unos segundos para confirmar que no sale nada de sangre. Si se aspira sangre dentro de la jeringa, descartar la jeringa y preparar una nueva suspensión. La inyección deberá realizarse con presión firme y continua.
NO MASAJEAR EL LUGAR DE LA INYECCIÓN.
7. Poner el dispositivo de seguridad de agujas. (Fig. 1 y 2)
8. Descartar los viales, jeringa, agujas usadas, aguja adicional y el disolvente sobrante de acuerdo con los procedimientos clínicos adecuados. El vial es de un solo uso.
7. TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos.
8. AUTORIZACIÓN DE COMERCIALIZACIÓN NÚMERO
EU/1/08/479/003
9. FECHA DE LA PRIMERA AUTORIZACIÓN/RENOVACIÓN DE LA AUTORIZACIÓN
Fecha de primera autorización: 19/11/2008 Fecha de la última renovación: 26/08/2013
10. FECHA DE REVISIÓN DEL TEXTO
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos http://www.ema.europa.eu/.
ANEXO II
A. FABRICANTE RESPONSABLE DE LA LIBERACIÓN DE LOS LOTES
B. CONDICIONES O RESTRICCIONES DE SUMINISTRO Y USO
C. OTRAS CONDICIONES Y REQUISITOS DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
D. CONDICIONES O RESTRICCIONES EN RELACIÓN CON LA UTILIZACIÓN SEGURA Y EFICAZ DEL MEDICAMENTO
A. FABRICANTE RESPONSABLE DE LA LIBERACIÓN DE LOS LOTES
Nombre y dirección del fabricante responsable de la liberación de los lotes
Lilly S.A., Avda. de la Industria 30, 28108 Alcobendas, Madrid, España.
B. CONDICIONES O RESTRICCIONES DE SUMINISTRO Y USO
Medicamento sujeto a prescripción médica restringida (ver Anexo I: Ficha técnica o resumen de las características del producto, sección 4.2).
C. OTRAS CONDICIONES Y REQUISITOS DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
• Informes periódicos de seguridad
El Titular de la Autorización de Comercialización (TAC) presentará los informes periódicos de seguridad para este medicamento de conformidad con las exigencias establecidas en la lista de fechas de referencia de la Unión (lista EURD), prevista en el artículo 107 ter, párrafo 7, de la Directiva 2001/83/CE y publicada en el portal web europeo sobre medicamentos.
D. CONDICIONES O RESTRICCIONES EN RELACIÓN CON LA UTILIZACIÓN SEGURA Y EFICAZ DEL MEDICAMENTO
• Plan de Gestión de Riesgos (PGR)
El TAC realizará las actividades e intervenciones de farmacovigilancia necesarias según lo acordado en la versión del PGR incluido en el Módulo 1.8.2. de la Autorización de Comercialización y en cualquier actualización del PGR que se acuerde posteriormente.
Se debe presentar un PGR actualizado:
• A petición de la Agencia Europea de Medicamentos
• Cuando se modifique el sistema de gestión de riesgos, especialmente como resultado de nueva información disponible que pueda conllevar cambios relevantes en el perfil beneficio/riesgo, o como resultado de la consecución de un hito importante (farmacovigilancia o minimización de riesgos).
Si coincide la presentación de un IPS con la actualización del PGR, ambos documentos se pueden presentar conjuntamente.
• Medidas adicionales de minimización de riesgos
Un programa educativo para los profesionales sanitarios (doctores-enfermeros-farmacéuticos) que deberá contemplar,
1) Descripción del síndrome post-inyección
- Educación acerca de las dos formulaciones intramusculares de olanzapina, incluyendo diferencias del embalaje
- Descripción de la reconstitución y técnica de administración adecuada
- Recomendación de un periodo de observación post-inyección de 3 horas en el centro sanitario
- Recomendación sobre la confirmación, justo antes de abandonar el centro sanitario, que el paciente esté alerta, orientado y que no presente ningún signo o síntoma de sobredosis
- Recomendación para aquellos pacientes que muestren signos y síntomas indicativos de una sobredosis de olanzapina, de que el periodo de observación de 3 horas debe alargarse según el criterio clínico.
- Recomendación de informar a los pacientes de que lo que quede del día tras la inyección, no deberán conducir ni utilizar maquinarias, deberán vigilar la aparición de signos y síntomas de un acontecimiento post-inyección, y que deberán disponer de asistencia en caso de ser necesario
- Descripción de los síntomas más comunes notificados tras una sobredosis de olanzapina, que sean representativos de la manifestación clínica en un síndrome post-inyección
- Recomendación de un control apropiado hasta que se resuelva el acontecimiento, en caso que este se haya producido
2) Recomendaciones para el control de los pacientes en cuanto a niveles de glucosa, lípidos y
peso corporal.
- Promover el conocimiento del control metabólico adecuado mediante la distribución de las directrices sobre tratamiento antipsicótico utilizadas.
Se deberá distribuir a todos los pacientes una tarjeta de paciente en la que se incluya:
- Descripción del síndrome post-inyección
- Recomendación de un periodo de observación post-inyección de 3 horas en el centro sanitario
- Recomendación de informar a los pacientes de que lo que quede del día tras la inyección, no deberán conducir ni utilizar maquinarias, deberán vigilar la aparición de signos y síntomas de un acontecimiento post-inyección, y que deberán disponer de asistencia en caso de ser necesario
- Descripción de los síntomas más comunes notificados tras una sobredosis de olanzapina, que sean representativos de la manifestación clínica en un síndrome post-inyección
- Recomendación de un control apropiado hasta que se resuelva el acontecimiento, en caso que este se haya producido
ANEXO III
ETIQUETADO Y PROSPECTO
A. ETIQUETADO
Caja exterior Zypadhera 210 mg polvo y disolvente para suspensión inyectable de liberación prolongada
Zypadhera 210 mg polvo y disolvente para suspensión inyectable de liberación prolongada Olanzapina
Pamoato de olanzapina monohidratado equivalente a 210 mg de olanzapina. Una vez reconstituido: 150 mg/ml olanzapina.
Los excipientes del disolvente son: carmelosa sódica, manitol, polisorbato 80, agua para preparaciones inyectables, ácido clorhídrico, hidróxido de sodio.
Un vial de polvo para suspensión inyectable de liberación prolongada. Un vial de 3 ml de disolvente.
Una jeringa Hipodérmica y una aguja de seguridad.
Tres agujas de seguridad Hipodérmicas.
Leer el prospecto antes de utilizar este medicamento. Uso intramuscular.
No administrar por vía intravenosa o subcutánea.
6. ADVERTENCIA ESPECIAL DE QUE EL MEDICAMENTO DEBE
MANTENERSE FUERA DE LA VISTA Y DEL ALCANCE DE LOS NIÑOS
Mantener fuera de la vista y del alcance de los niños.
CAD {MM/AAAA}
Vial de suspensión una vez reconstituida: 24 horas.
9. CONDICIONES ESPECIALES DE CONSERVACIÓN
No refrigerar o congelar.
10. PRECAUCIONES ESPECIALES DE ELIMINACIÓN DEL MEDICAMENTO NO UTILIZADO Y DE LOS MATERIALES DERIVADOS DE SU USO (CUANDO CORRESPONDA)_
11. NOMBRE Y DIRECCIÓN DEL TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos
12. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU/1/08/479/001
13. NÚMERO DE LOTE
Lote
14. CONDICIONES GENERALES DE DISPENSACIÓN
Medicamento sujeto a prescripción médica.
15. INSTRUCCIONES DE USO
16. INFORMACIÓN EN BRAILLE
Se acepta la justificación para no incluir la información en Braille
Etiqueta del Vial de Zypadhera 210 mg polvo para suspensión inyectable de liberación prolongada
1. NOMBRE DEL MEDICAMENTO Y VÍA(S) DE ADMINISTRACIÓN
Zypadhera 210 mg polvo para suspensión inyectable de liberación prolongada olanzapina
IM
|
2. |
FORMA DE ADMINISTRACIÓN |
|
Leer el prospecto antes de utilizar este medicamento. | |
|
3. |
FECHA DE CADUCIDAD |
|
CAD | |
|
4. |
NÚMERO DE LOTE |
|
Lote | |
|
5. |
CONTENIDO EN PESO, EN VOLUMEN O EN UNIDADES |
|
210 |
mg |
|
6. |
OTROS |
Caja exterior Zypadhera 300 mg polvo y disolvente para suspensión inyectable de liberación prolongada
Zypadhera 300 mg polvo y disolvente para suspensión inyectable de liberación prolongada Olanzapina
Pamoato de olanzapina monohidratado, equivalente a 300 mg de olanzapina. Una vez reconstituido: 150 mg/ml de olanzapina.
Los excipientes del disolvente son: carmelosa sódica, manitol, polisorbato 80, agua para preparaciones inyectables, ácido clorhídrico, hidróxido de sodio.
Un vial de polvo para suspensión inyectable de liberación prolongada. Un vial de 3 ml de disolvente.
Una jeringa Hipodérmica y una aguja de seguridad.
Tres agujas de seguridad Hipodérmicas.
Leer el prospecto antes de utilizar este medicamento Uso intramuscular.
No administrar por vía intravenosa o subcutánea.
6. ADVERTENCIA ESPECIAL DE QUE EL MEDICAMENTO DEBE
MANTENERSE FUERA DE LA VISTA Y DEL ALCANCE DE LOS NIÑOS
Mantener fuera de la vista y del alcance y de los niños.
CAD {MM/AAAA}
Vial de suspensión una vez reconstituida: 24 horas.
9. CONDICIONES ESPECIALES DE CONSERVACIÓN
No refrigerar o congelar.
10. PRECAUCIONES ESPECIALES DE ELIMINACIÓN DEL MEDICAMENTO NO UTILIZADO Y DE LOS MATERIALES DERIVADOS DE SU USO (CUANDO CORRESPONDA)_
11. NOMBRE Y DIRECCIÓN DEL TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos
12. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU/1/08/479/002
13. NÚMERO DE LOTE
Lote
14. CLASIFICACIÓN PARA LA DISPENSACIÓN
Medicamento sujeto a prescripción médica.
15. INSTRUCCIONES DE USO
16. INFORMACIÓN EN BRAILLE
Se acepta la justificación para no incluir la información en Braille
Etiqueta del Vial de Zypadhera 300 mg polvo para suspensión inyectable de liberación prolongada
1. NOMBRE DEL MEDICAMENTO Y VÍA(S) DE ADMINISTRACIÓN
Zypadhera 300 mg polvo para suspensión inyectable de liberación prolongada Olanzapina
IM
|
2. |
FORMA DE ADMINISTRACIÓN |
|
Leer el prospecto antes de utilizar este medicamento. | |
|
3. |
FECHA DE CADUCIDAD |
|
CAD | |
|
4. |
NÚMERO DE LOTE |
|
Lote | |
|
5. |
CONTENIDO EN PESO, EN VOLUMEN O EN UNIDADES |
|
300 |
mg |
|
6. |
OTROS |
Caja exterior Zypadhera 405 mg polvo y disolvente para suspensión inyectable de liberación prolongada
Zypadhera 405 mg polvo y disolvente para suspensión inyectable de liberación prolongada Olanzapina
Pamoato de olanzapina monohidratado equivalente a 405 mg de olanzapina. Una vez reconstituido: 150 mg/ml olanzapina.
Los excipientes del disolvente son: carmelosa sódica, manitol, polisorbato 80, agua para preparaciones inyectables, ácido clorhídrico, hidróxido de sodio.
Un vial de polvo para suspensión inyectable de liberación prolongada. Un vial de 3 ml disolvente.
Una jeringa Hipodérmica y una aguja de seguridad.
Tres agujas de seguridad Hipodérmica.
Leer el prospecto antes de utilizar este medicamento Uso intramuscular.
No administrar por vía intravenosa o subcutánea.
6. ADVERTENCIA ESPECIAL DE QUE EL MEDICAMENTO DEBE
MANTENERSE FUERA DE LA VISTA Y DEL ALCANCE DE LOS NIÑOS
Mantener fuera de la vista y del alcance y de los niños.
CAD {MM/AAAA}
Vial de suspensión una vez reconstituida: 24 horas.
Una vez retirada la suspensión del vial a la jeringa, debe administrarse de inmediato.
9. CONDICIONES ESPECIALES DE CONSERVACIÓN
No refrigerar o congelar.
10. PRECAUCIONES ESPECIALES DE ELIMINACIÓN DEL MEDICAMENTO NO UTILIZADO Y DE LOS MATERIALES DERIVADOS DE SU USO (CUANDO CORRESPONDA)_
11. NOMBRE Y DIRECCIÓN DEL TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos
12. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU/1/08/479/003
13. NÚMERO DE LOTE
Lote
14. CONDICIONES GNERALES DE DISPENSACIÓN
Medicamento sujeto a prescripción médica.
15. INSTRUCCIONES DE USO
16. INFORMACIÓN EN BRAILLE
Se acepta laustificación para no incluir la información en Braille
Etiqueta del Vial de Zypadhera 405 mg polvo para suspensión inyectable de liberación prolongada de liberación prolongada
1. NOMBRE DEL MEDICAMENTO Y VÍA(S) DE ADMINISTRACIÓN
Zypadhera 405 mg polvo para suspensión inyectable de liberación prolongada Olanzapina
IM
|
2. |
FORMA DE ADMINISTRACIÓN |
|
Leer el prospecto antes de utilizar este medicamento. | |
|
3. |
FECHA DE CADUCIDAD |
|
CAD | |
|
4. |
NÚMERO DE LOTE |
|
Lote | |
|
5. |
CONTENIDO EN PESO, EN VOLUMEN O EN UNIDADES |
|
405 |
mg |
|
6. |
OTROS |
Etiqueta del Vial Disolvente para Zypadhera
1. NOMBRE DEL MEDICAMENTO Y VÍA(S) DE ADMINISTRACIÓN
Disolvente para Zypadhera IM
2. FORMA DE ADMINISTRACIÓN
Leer el prospecto antes de utilizar este medicamento.
3. FECHA DE CADUCIDAD
CAD
4. NÚMERO DE LOTE
Lote
5. CONTENIDO EN PESO, EN VOLUMEN O EN UNIDADES
3 ml
6. OTROS
B. PROSPECTO
Prospecto: información para el usuario
Zypadhera 210 mg, polvo y disolvente para suspensión inyectable de liberación
prolongada
Zypadhera 300 mg, polvo y disolvente para suspensión inyectable de liberación
prolongada
Zypadhera 405 mg, polvo y disolvente para suspensión inyectable de liberación
prolongada
Olanzapina
Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información importante para usted.
- Conserve este prospecto, ya que puede tener que volver a leerlo.
- Si tiene alguna duda, consulte a su médico o enfermero.
- Si experimenta efectos adversos, consulte a su médico o enfermero, incluso si se trata de efectos adversos que no aparecen en este prospecto. Ver sección 4.
Contenido del prospecto:
1. Qué es Zypadhera y para qué se utiliza
2. Qué necesita saber antes de empezar a usar Zypadhera
3. Cómo usar Zypadhera
4. Posibles efectos adversos
5. Conservación de Zypadhera
6. Contenido del envase e información adicional
1. Qué es Zypadhera y para qué se utiliza
Zypadhera contiene olanzapina como sustancia activa. Zypadhera pertenece a un grupo de medicamentos denominados antipsicóticos y se utiliza para tratar la esquizofrenia - una enfermedad con síntomas tales como oír, ver o percibir cosas que no existen, creencias erróneas, suspicacia inusual y retraimiento. Las personas con esta enfermedad también pueden sentirse deprimidas, ansiosas o tensas.
Zypadhera está indicado en pacientes adultos que han sido estabilizados previamente durante el tratamiento con olanzapina oral.
2. Qué necesita saber antes de empezar a usar Zypadhera
No use Zypadhera:
• si es alérgico a olanzapina o a cualquiera de los demás componentes de este medicamento (incluidos en la sección 6). Una reacción alérgica puede manifestarse en forma de erupción cutánea, picor, hinchazón de la cara, de los labios, o dificultad para respirar. Si ha sufrido alguno de estos síntomas alguna vez, por favor informe a su médico o enfermero.
• si previamente se le ha diagnosticado problemas oculares, tales como ciertos tipos de glaucoma (aumento de presión en el ojo).
Advertencias y precauciones
Consulte a su médico o enfermera antes de recibir Zypadhera
• Una reacción poco frecuente pero grave, puede ocurrir después de que reciba cada inyección. A veces, Zypadhera puede entrar en el torrente sanguíneo demasiado rápido. Si esto le ocurriese, podría sufrir alguno de los síntomas enumerados a continuación después de cada inyección. En algunos casos, estos síntomas pueden provocar la pérdida del conocimiento.
excesiva somnolencia
confusión
irritabilidad
agresividad
dificultad para hablar
dificultad para caminar
convulsiones
mareo
desorientación
ansiedad
aumento en la presión
sanguínea
debilidad
rigidez muscular o agitación
Estos síntomas normalmente desaparecen en 24 a 72 horas después de la inyección. Después de cada inyección deberá de permanecer en observación en su centro sanitario durante al menos 3 horas por si presenta alguno de los síntomas arriba indicados.
Aunque sea poco probable, puede sufrir estos síntomas una vez transcurridas 3 horas después de la inyección. Si esto le ocurriese, póngase en contacto con su médico o enfermero inmediatamente. Como consecuencia de este riesgo, no debe conducir vehículos ni manejar máquinas durante el resto del día después de cada inyección.
• Si se siente mareado o se desmaya después de la inyección, informe a su médico o enfermero. Es probable que tenga que acostarse hasta que se sienta mejor. Puede que el médico o enfermero quiera tomarle la tensión y comprobar su pulso.
• No se recomienda el uso de Zypadhera en pacientes de edad avanzada con demencia (confusión o pérdida de memoria) ya que puede provocar efectos adversos graves.
• En muy raras ocasiones, los medicamentos de este tipo pueden causar movimientos inusuales, principalmente en la cara o la lengua o una combinación de fiebre, respiración acelerada, sudoración, rigidez muscular y sopor o somnolencia. Si esto le ocurriese después de recibir Zypadhera, informe a su médico o a su enfermero de forma inmediata.
• Se ha observado un aumento de peso en los pacientes que están tomando Zypadhera. Usted y su médico deben comprobar su peso con regularidad. Si fuera necesario, su médico le puede ayudar a planificar una dieta o considerar la posibilidad de remitirle a un nutricionista.
• Se han observado niveles elevados de azúcar y grasas (triglicéridos y colesterol) en sangre en los pacientes que están usando Zypadhera. Su médico debe hacerle análisis de sangre para controlar su azúcar en sangre y los niveles de grasa antes de que comience ausar Zypadhera y de forma regular durante el tratamiento.
• Informe a su médico si usted o alguien en su familia tiene antecedentes de coágulos sanguíneos, ya que los medicamentos de este tipo han sido asociados con la formación de coágulos en la sangre.
Informe a su médico lo antes posible si sufre alguna de las siguientes afecciones:
• Ictus o “mini” ictus (síntomas transitorios de accidente cerebrovascular)
• Enfermedad de Parkinson
• Problemas de próstata
• Obstrucción intestinal (Íleo paralítico)
• Enfermedad hepática o renal
• Trastornos de la sangre
• Un infarto reciente, enfermedad coronaria, síndrome del seno enfermo (ritmos cardíacos anormales), angina inestable o tensión arterial baja.
• Diabetes
• Convulsiones
• Si cree que puede tener pérdida de sales como consecuencia de tener diarrea y vómitos intensos de forma prolongada o por el uso de medicamentos diuréticos (comprimidos para orinar)
Como precaución rutinaria, se recomienda medir la tensión arterial periódicamente en pacientes mayores de 65 años.
No se recomienda comenzar el tratamiento con Zypadhera si usted es mayor de 75 años.
Niños y adolescentes
Los pacientes menores de 18 años no deben usar Zypadhera Uso de Zypadhera con otros medicamentos
Informe a su médico si está utilizando, ha utilizado recientemente o podría tener que utilizar cualquier otro medicamento.
Especialmente, informe a su médico si está tomando:
• medicamentos para la enfermedad de Parkinson.
• carbamazepina (un antiepiléptico y estabilizador del humor), fluvoxamina (un antidepresivo) o ciprofloxacina (un antibiótico) - es posible que se tenga que modificar su dosis de Zypadhera.
Si ya está tomando antidepresivos, medicamentos para aliviar la ansiedad o para ayudarle a dormir (tranquilizantes), puede sentirse más somnoliento si toma Zypadhera.
Uso de Zypadhera con alcohol
Debe evitar todo consumo de alcohol si se le ha administrado Zypadhera, ya que en combinación con alcohol, puede causar somnolencia.
Embarazo y lactancia
Si está emabarazada o en periodo de lactancia, cree que podría estar embarazada o tiene intención de quedarse embarazada, consulte a su médico antes de recibir esta inyección.
No debe recibir esta inyección si está dando el pecho, ya que pequeñas cantidades de olanzapina pueden pasar a la leche materna.
Se pueden producir los siguientes síntomas en bebés recién nacidos, de madres que han sido tratadas con Zypadhera en el último trimestre de embarazo (últimos tres meses de su embarazo): temblor, rigidez y/o debilidad muscular, somnolencia, agitación, problemas al respirar, y dificultad en la alimentación.Si su bebé desarrolla cualquiera de estos síntomas se debe poner en contacto con su médico.
Conducción y uso de máquinas
No conduzca ni utilice máquinas durante el resto del día después de cada inyección
3. Cómo usar Zypadhera
Su médico decidirá la cantidad de Zypadhera que necesita y con qué frecuencia necesita recibir una inyección. Zypadhera se administra en dosis de 150 mg a 300 mg cada 2 semanas o de 300 mg a 405 mg cada 4 semanas.
Zypadhera se vende en forma de polvo que su médico o enfermero reconstituirá para crear una suspensión que después le será inyectada en el músculo de la nalga.
Si usa más Zypadhera del que debe
Este medicamento se le administrará bajo supervisión médica. Por lo tanto, es poco probable que reciba una cantidad excesiva.
Los pacientes que han recibido más olanzapina de la que debían, también han experimentado los siguientes síntomas:
• ritmo cardíaco acelerado, agitación/agresividad, problemas de habla, movimientos inusuales (especialmente en la cara o la lengua) y niveles disminuidos de conciencia.
Otros síntomas podrían incluir:
• confusión aguda, convulsiones (epilepsia), coma, una combinación de fiebre, respiración acelerada, sudoración, entumecimiento muscular, y un estado de sopor o somnolencia, respiración más lenta, aspiración, tensión arterial elevada o baja, ritmos cardíacos anómalos.
Póngase en contacto con su médico u hospital de forma inmediata si experimenta cualquiera de los síntomas previamente descritos.
Si olvidó usar Zypadhera
No interrumpa su tratamiento sólo porque empieza a sentirse mejor. Es importante que se le siga administrando Zypadhera durante todo el tiempo indicado por su médico.
Si falta a la cita para su inyección, debe ponerse en contacto con su médico para concertar la próxima inyección lo antes posible.
Si tiene cualquier otra duda sobre el uso de este producto, pregunte a su médico o enfermero.
4. Posibles efectos adversos
Al igual que todos los medicamentos, Zypadhera puede producir efectos adversos, aunque no todas las personas los sufran.
Póngase en contacto inmediatamente con su médico si usted tiene:
• somnolencia excesiva, mareos, confusión, desorientación, dificultad para hablar, dificultad para andar, rigidez muscular o agitación, debilidad, irritabilidad, agresión, ansiedad, aumento de la presión sanguínea o convulsiones y puede llegar a provocar pérdida de conocimiento. Estos signos y síntomas pueden deberse a que a veces Zypadhera puede entrar en el torrente sanguíneo demasiado rápido (efecto adverso frecuente que puede afectar hasta 1 de cada 10 personas)
• movimientos inusuales (un efecto adveso frecuente que puede afectar hasta 1 de cada 10 personas) especialmente de la cara o de la lengua
• coágulos sanguíneos en las venas (un efecto adverso poco frecuente que puede afectar hasta 1 de cada 100 personas), especialmente en las piernas (los síntomas incluyen sudoración, dolor y enrojecimiento en la pierna), que pueden viajar a través de la sangre hacia los pulmones, causando dolor en el pecho y dificultad para respirar. Si experimenta cualquiera de estos síntomas, acuda al médico de inmediato.
• combinación de fiebre, respiración acelerada, sudoración, rigidez muscular y un estado de obnubilación o somnolencia (la frecuencia no puede ser estimada a partir de los datos disponibles)
Otros efectos adversos frecuentes (pueden afectar hasta 1 de cada 10 personas) con Zypadhera incluyen somnolencia y dolor en el lugar de inyección.
Dentro de los efectos adversos raros con Zypadhera (pueden afectar a 1 de cada 1.000 personas) se incluye infección en el lugar de la inyección.
Los efectos adversos que se enumeran a continuación se han observado al administrar olanzapina por vía oral, pero pueden aparecer después de la administración de Zypadhera.
Otros efectos adversos muy frecuentes (pueden afectar a más de 1 de cada 10 personas) incluyenaumento de peso y aumento de los niveles de prolactina en sangre. En las primeras fases del tratamiento, algunas personas pueden sentir mareos o desmayos (con latidos del corazón más lentos), sobre todo al incorporarse cuando están tumbados o sentados. Esta sensación suele desaparecer espontáneamente, pero si no ocurriera así, consulte con su médico.
Otros efectos adversos frecuentes (pueden afectar hasta 1 de cada 10 personas) incluyen cambios en los niveles de algunas células sanguíneas, grasas en el torrente sanguíneo y al comienzo del tratamiento aumentos temporales de las enzimas hepáticas, aumentos del nivel de azúcares en sangre y orina, aumento de los niveles de ácido úrico y creatinfosfoquinasa en sangre, aumento del apetito, mareos, agitación, temblor, movimientos extraños (discinesia), estreñimiento, sequedad de boca, erupción cutánea, pérdida de fuerza, cansancio exagerado, retención de líquidos produciendo hinchazón en las manos, tobillos o pies, fiebre, dolor en las articulaciones y disfunciones sexuales tales como disminución de la líbido en hombres y mujeres o disfunción eréctil en hombres.
Otros efectos adversos poco frecuentes (pueden afectar hasta 1 de cada 100 personas) incluyen hipersensibilidad (p. ej. inflamación de la boca y de la garganta, picores, erupción en la piel), diabetes o empeoramiento de la diabetes, relacionados ocasionalmente con cetoacidosis (acetona en sangre y orina) o coma, convulsiones, en la mayoría de los casos se relacionan con antecedentes de convulsiones (epilepsia), rigidez muscular o espasmos (incluyendo movimientos de los ojos), problemas con el habla, ritmo cardíaco lento, sensibilidad a la luz solar, sangrado por la nariz, distensión abdominal, pérdida de memoria u olvidos, incontinencia urinaria, pérdida de la habilidad para orinar, caída del pelo, ausencia o disminución de los períodos menstruales y cambios en la glándula mamaria en hombes y en mujeres tales como producción anormal de leche materna o crecimiento anormal.
Efectos adversos raros (pueden afectar hasta 1 persona de cada 1000) incluyen disminución de la temperatura corporal normal, ritmos cardíacos anómalos, muerte súbita de origen desconocido, inflamación del páncreas que provoca dolor de estómago intenso, fiebre y vómitos, enfermedad hepática que se manifiesta como una coloración amarillenta de la piel y de la parte blanca de los ojos, enfermedad muscular que se manifiesta con dolores articulares de origen desconocido yderección prolongada y/o dolorosa.
Durante el tratamiento con olanzapina, los pacientes de edad avanzada con demencia pueden sufrir ictus, neumonía, incontinencia urinaria, caídas, cansancio exagerado, alucinaciones visuales, aumento de la temperatura corporal, enrojecimiento de la piel y dificultad para caminar. Algunos casos de fallecimiento se han observado en este grupo de pacientes en particular.
Olanzapina puede agravar los síntomas en pacientes con la enfermedad de Parkinson.
Comunicación de efectos adversos
Si experimenta cualquier tipo de efecto adverso, consulte a su médico o enfermero, incluso si se trata de posibles efectos adversos que no aparecen en este prospecto. También puede comunicarlos directamente a través del sistema nacional de notificación incluido en el Anexo V. Mediante la comunicación de efectos adversos usted puede contribuir a proporcionar más información sobre la seguridad de este medicamento.
5. Conservación de Zypadhera
Mantener fuera de la vista y del alcance de los niños.
No administrar la inyección después de la fecha de caducidad indicada en el envase.
No refrigerar ni congelar.
Se ha demostrado la estabilidad química y física de la suspensión en los viales durante 24 horas a 20 - 25°C. Desde un punto de vista microbiológico, el medicamento debe administrarse inmediatamente. Si no es así, los tiempos de almacenamiento y las condiciones de uso antes de su empleo, son responsabilidad del profesional sanitario y normalmente no debe superar las 24 horas a 20 - 25 °C. No use este producto si nota descoloración u otros signos visibles de deterioro.
Si no se utiliza el medicamento de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Una vez retirada la suspensión del vial a la jeringa, debe usarse de inmediato.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que no necesita. De esta manera ayudará a proteger el medio ambiente.
6. Contenido del envase e información adicional
Composición de Zypadhera El principio activo es olanzapina.
Zypadhera 210 mg: Cada vial contiene pamoato de olanzapina monohidratado, equivalente a 210 mg de olanzapina.
Zypadhera 300 mg: Cada vial contiene pamoato de olanzapina monohidratado, equivalente a 300 mg de olanzapina.
Zypadhera 405 mg: Cada vial contiene pamoato de olanzapina monohidratado, equivalente a 405 mg de olanzapina
Una vez reconstituida, cada mililitro de la suspensión contiene 150 mg/ml de olanzapina.
Los componentes del disolvente son carmelosa sódica, manitol, polisorbato 80, agua para preparaciones inyectables, ácido clorhídrico e hidróxido de sodio.
Aspecto del producto y contenido del envase
Zypadhera polvo para suspensión inyectable de liberación prolongada se presenta como un polvo amarillo en un vial de vidrio transparente. Su médico o enfermero lo reconstituirá en una suspensión que se administrará en forma de inyección utilizando el contenido del vial de disolvente para Zypadhera que se presenta como una solución transparente, incolora o de color amarillo pálido, dentro de un vial de vidrio transparente.
Zypadhera es un polvo y disolvente para suspensión inyectable de liberación prolongada. Cada envase contiene un vial de polvo para suspensión inyectable de liberación prolongada, un vial de 3 ml de disolvente, una jeringa con una aguja de seguridad de calibre 19 y de 38 mm adjunta y tres agujas de seguridad separadas; una aguja de calibre 19 y de 38 mm y dos agujas de calibre 19 y de 50 mm.
Titular de la autorización de comercialización
Eli Lilly Nederland B.V., Papendorpseweg 83, 3528 BJ Utrecht, Países Bajos. Responsable de la fabricación
Lilly S.A., Avda. de la Industria 30, 28108 Alcobendas, Madrid, España.
Para obtener más información acerca de este medicamento, póngase en contacto con el representante local del titular de la autorización de comercialización:
Belgie/Belgique/Belgien
Eli Lilly Benelux S.A./N.V.
Tlf./Tél/Tel: + 32 (0)2 548 84 84 Bt^rapnn
Tn "Enn HnnH HegepnaHg" E.B. - Etnrapna Tlf./Ten.: + 359 2 491 41 40 Ceská republika Eli Lilly CR, s.r.o.
Tlf./Tel: + 420 234 664 111 Danmark
Eli Lilly Danmark A/S
Tlf.: + 45 45 26 60 00
Deutschland
Lilly Deutschland GmbH
Tlf./Tel: + 49-(0) 6172 273 2222
Eesti
Eli Lilly Holdings Limited. Eesti filiaal
Tlf./Tel: + 372 6817 280
EXláóa
OAPMAIEPB-AIAAY A.E.B.E.
Tlf./TpA.: + 30 210 629 4600
España
Lilly S.A.
Tel: +34 91 663 50 00 France
Lilly France S.A.S
Tlf./Tél: + 33 (0) 1 55 49 34 34
Hrvatska
Eli Lilly Hrvatska d.o.o.
Tel: +385 1 2350 999 Ireland
Eli Lilly and Company (Ireland) Limited Tlf./Tel: + 353 (0) 1 661 4377 Ísland
Icepharma hf.
Tlf./Sími: + 354 540 8000 Italia
Eli Lilly Italia S.p.A.
Tlf./Tel: + 39 055 42571
Kúnpoq
Phadisco Ltd
Tlf./TpA.: + 357 22 715000 Latvija
Eli Lilly Holdings Limited, parstavmeciba Latvija Tlf./Tel: + 371 7364000
Lietuva
Eli Lilly Holdings Limited atstovybé Tlf./Tel: + 370 (5) 2649600 Luxembourg/Luxemburg Eli Lilly Benelux S.A./N.V.
Tlf./Tél/Tel: + 32-(0)2 548 84 84
Magyarország
Lilly Hungária Kft.
Tlf./Tel: + 36 1 328 5100 Malta
Charles de Giorgio Ltd.
Tlf./Tel: + 356 25600 500 Nederland
Eli Lilly Nederland B.V.
Tlf./Tel: + 31(0)30 6025800 Norge
Eli Lilly Norge A.S Tlf.: + 47 22 88 18 00 Osterreich Eli Lilly Ges. m.b.H.
Tlf./Tel: + 43 (0) 1 711 780 Polska
Eli Lilly Polska Sp. z o.o.
Tlf./Tel: + 48 (0) 22 440 33 00 Portugal
Lilly Portugal Produtos Farmacéuticos, Lda
Tlf./Tel: + 351 21 412 66 00
Romania
Eli Lilly Romania S.R.L.
Tlf./Tel: + 40 21 4023000 Slovenija
Eli Lilly farmacevtska druzba, d.o.o. Tlf./Tel: + 386 (0)1 580 00 10 Slovenská republika Eli Lilly Slovakia, s.r.o.
Tlf./Tel: + 421 220 663 111 Suomi/Finland Oy Eli Lilly Finland Ab Tlf./Puh/Tel: + 358 (0)9 8545 250 Sverige
Eli Lilly Sweden AB Tlf./Tel: + 46 (0)8 7378800 United Kingdom Eli Lilly and Company Limited Tlf./Tel: +44 (0) 1256 315000
Fecha de la última revisión de este prospecto:
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos http://www.ema.europa.eu/.
(Perforado que separa la información dirigida al profesional sanitario)
INSTRUCCIONES PARA LOS PROFESIONALES SANITARIOS
INSTRUCCIONES PARA LA RECONSTITUCIÓN Y ADMINISTRACIÓN
Zypadhera olanzapina polvo y disolvente para suspensión inyectable de liberación prolongada
SÓLO PARA INYECCIÓN INTRAMUSCULAR PROFUNDA EN EL GLÚTEO. NO ADMINISTRAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
Reconstitución
PASO 1: Preparación de los materiales
El envase incluye:
■ Vial de Zypadhera polvo para suspensión inyectable de liberación prolongada
■ Vial de disolvente para Zypadhera
■ Una jeringa Hipodérmica y una aguja de seguridad (dispositivo Hipodérmico)
■ Una aguja de seguridad Hipodérmica del calibre 19, de 38 mm
■ Dos agujas de seguridad Hipodérmicas del calibre 19, de 50 mm
■ Prospecto
■ Tarjeta de instrucciones para la Reconstitución y Administración (este documento)
■ Información de Seguridad e Instrucciones de Uso del Dispositivo Hipodérmico

Se recomienda la utilización de guantes ya que Zypadhera puede provocar irritación de la piel.
Reconstituir Zypadhera polvo para suspensión inyectable de liberación prolongada exclusivamente con el disolvente suministrado en el envase mediante técnicas asépticas estándar para la reconstitución de productos parenterales.
PASO 2: Determinación del volumen de disolvente para la reconstitución
Esta tabla indica la cantidad de disolvente necesaria para reconstituir Zypadhera polvo para suspensión inyectable.
|
Concentración del vial de Zypadhera (mg) |
Volumen de disolvente a añadir (ml) |
|
210 |
1,3 |
|
300 |
1,8 |
|
405 |
2,3 |
Es importante resaltar que el vial contiene más disolvente del necesario para reconstituir el
producto.
PASO 3: Reconstitución de Zypadhera
1. Golpear suavemente el vial para soltar el polvo.
2. Abrir la jeringa Hipodérmica y la aguja pre empaquetada con el dispositivo de protección para agujas. Abrir la bolsa de plástico y sacar el dispositivo. Unir la jeringa (si aún no lo está) al conector tipo Luer del dispositivo con un giro sencillo. Colocar la aguja firmemente sobre el dispositivo empujándolo y girándolo en el sentido de las agujas del reloj. A continuación, retire directamente la capucha de la aguja. Si no se siguen estas instrucciones, puede producirse una lesión por pinchazo de aguja.
3. Retirar el volumen de disolvente pre determinado (Paso 2) dentro de la jeringa.
4. Inyectar el volumen de disolvente requerido en el vial de polvo.
5. Retirar el aire para igualar la presión en el vial.
6. Retirar la aguja, con el vial hacia arriba para impedir la pérdida de disolvente.
7. Poner el dispositivo de seguridad para agujas. Colocar la aguja en su funda utilizando una técnica con una sola mano. Realizar esta maniobra con una mano haciendo una presión SUAVE de la funda contra una superficial plana. AL PRESIONAR SOBRE LA FUNDA (Fig. 1), LA AGUJA SE CONECTA A ELLA FIRMEMENTE (Fig. 2)
8. Confirmar visualmente que la aguja está completamente conectada a su funda protectora. Retirar el dispositivo con la aguja sujeta a la jeringa, cuando sea requerido, mediante un procedimiento medico específico. Retirarlo sujetando el conector tipo Luer del dispositivo de protección de la aguja con ayuda de los dedos pulgar e índice, y dejando los otros tres dedos restantes alejados del dispositivo donde se encuentra la punta de la aguja (Fig. 3).
■> * .i*

f

9. Golpear el vial de forma vigorosa repetidas veces sobre una superficie dura hasta que no quede polvo visible. Proteger la superficie para amortiguar el impacto. (Ver Figura A)
Figura A: Golpear vigorosamente para mezclar
10. Comprobar el vial visualmente para identificar apelmazamiento del polvo. El polvo que no está en suspensión tiene un aspecto de terrones secos de color amarillo pálido adheridos al vial. Puede ser necesario seguir golpeando si permanecen terrones. (Ver Figura B)

Sin suspender: terrones visibles Suspendido: sin terrones Figura B: Verificar si hay polvo sin suspender y seguir golpeando si es necesario.
11. Agitar el vial enérgicamente hasta que la suspensión tenga un aspecto uniforme con color y texturas homogéneos. El producto suspendido aparecerá amarillo y opaco.
(Ver Figura C)

Figura C: Agitar el vial vigorosamente
Si se forma espuma, deje reposar el vial para que se disipe la espuma. Si no se utiliza el producto de forma inmediata, debe agitarse de forma vigorosa para conseguir la resuspensión. Zypadhera reconstituido permanece estable en el vial hasta un máximo de 24 horas.
Administración
PASO 1: Inyectar Zypadhera
|
Dosis |
Volumen final a inyectar |
|
(mg) |
(ml) |
|
150 |
1,0 |
|
210 |
1,4 |
|
300 |
2,0 |
|
405 |
2,7 |
Esta tabla confirma el volumen final de Zypadhera en suspensión que hay que inyectar. La concentración de la suspensión es 150 mg/ml de olanzapina._
1. Determinar qué aguja se va a emplear para administrar al paciente la inyección. Para los pacientes obesos, se recomiendan para la inyección agujas de 50 mm:
■ Si se emplea la aguja de 50 mm para la inyección, ponga la aguja de seguridad de 38 mm a la jeringa para retirar el volumen de suspensión requerido.
■ Si se emplea la aguja de 38 mm para la inyección, ponga la aguja de seguridad de 50 mm para retirar el volumen de suspensión requerido.
2. Retirar lentamente la cantidad deseada. Quedará un poco de producto sobrante en el vial.
3. Poner el dispositivo de seguridad para agujas y retirar la aguja de la jeringa.
4. Poner la aguja de seguridad, seleccionando la de 50 mm o la de 38 mm, en la jeringa antes de la inyección. Una vez extraída la suspensión del vial y pasada a la jeringa, debe inyectarse de forma inmediata.
5. Seleccionar y preparar el lugar de la inyección en la zona glútea. NO INYECTAR POR VÍA INTRAVENOSA O SUBCUTÁNEA.
6. Después de insertar la aguja, aspirar durante unos segundos para confirmar que no sale nada de sangre. Si se aspira sangre dentro de la jeringa, descartar la jeringa y preparar una nueva suspensión. La inyección deberá realizarse con presión firme y continua.
NO MASAJEAR EL LUGAR DE LA INYECCIÓN.
7. Poner el dispositivo de seguridad de agujas. (Fig. 1 y 2)
8. Descartar los viales, jeringa, agujas usadas, aguja adicional y el disolvente sobrante de acuerdo con los procedimientos clínicos adecuados. El vial es de un solo uso.
101