Xeomin 50 Unidades Polvo Para Solucion Inyectable
FICHA TÉCNICA
1. NOMBRE DEL MEDICAMENTO
XEOMIN 50 unidades polvo para solución inyectable
2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Un vial contiene 50 unidades de neurotoxina de Clostridium Botulinum de tipo A (150 kD), sin proteínas complejantes*.
* Neurotoxina botulínica tipo A, purificada a partir de cultivos de Clostridium Botulinum (cepa Hall)
Para consultar la lista completa de excipientes ver sección 6.1.
3. FORMA FARMACÉUTICA
Polvo para solución inyectable Polvo blanco
4. DATOS CLÍNICOS
4.1 Indicaciones terapéuticas
XEOMIN está indicado para el tratamiento sintomático del blefarospasmo, la distonía cervical predominantemente rotacional (tortícolis espasmódica) y la espasticidad del miembro superior secundaria a un ictus, manifestada con un patrón clínico de flexión de muñeca y puño cerrado, en adultos.
4.2 Posología y forma de administración
Debido a las diferencias en el ensayo de potencia las unidades de dosis de XEOMIN no son intercambiables con las de otras preparaciones de toxina botulínica.
Para información detallada relativa a ensayos clínicos con XEOMIN en comparación con el complejo convencional de toxina botulínica de tipo A (900kD) ver sección 5.1.
General
XEOMIN sólo puede ser administrado por médicos con la formación adecuada y con experiencia demostrada en la aplicación de la toxina botulínica.
XEOMIN reconstituido está indicado para el uso intramuscular.
El médico deberá elegir individualmente, para cada paciente, la dosificación óptima y el número de puntos de inyección en el músculo tratado. Deberá realizarse un ajuste gradual de la dosis.
Para consultar las instrucciones de reconstitución o dilución del medicamento antes de la administración y sobre la eliminación de los viales, ver sección 6.6. Después de la reconstitución, XEOMIN deberá utilizarse para una sola inyección y para un único paciente.
Blefarospasmo
Posología
La dosis inicial recomendada es de 1,25 a 2,5 unidades (0,05-0,1 ml) por punto de inyección. La dosis inicial no deberá ser superior a 25 unidades en cada ojo. La dosificación total no deberá sobrepasar 100 unidades cada 12semanas. Los intervalos de tratamiento se deben determinar en función de la necesidad clínica real del paciente individual.
La mediana de tiempo hasta el comienzo de la acción se observa en un plazo de cuatro días después de la inyección. El efecto de cada tratamiento generalmente dura aproximadamente de 3 a 4 meses; sin embargo, la duración puede ser significativamente más larga o más corta. Si es necesario, puede repetirse el tratamiento.
En sesiones repetidas de tratamiento, la dosis puede aumentarse hasta el doble si la respuesta al tratamiento inicial se considera insuficiente. No obstante, no parece obtenerse ningún beneficio adicional al inyectar una dosis superior a 5,0 unidades en cada punto de administración.
Forma de administración
Después de la reconstitución, la solución de XEOMIN se inyecta con una aguja estéril adecuada (por ejemplo, de calibre 27 a 30 / 0,30 a 0,40 mm). No se requiere orientación electromiográfica. Se recomienda un volumen de inyección de aproximadamente 0,05 a 0,1 ml.
XEOMIN se inyecta en las partes medial y lateral del músculo orbicular del ojo, en el párpado superior y en la región lateral del músculo orbicular del ojo del párpado inferior. También pueden inyectarse otros lugares de la región de la ceja, del músculo orbicular y de la región superior de la cara, si los calambres musculares en estas zonas interfieren con la visión.
Tortícolis espasmódica
Posología
En el tratamiento de la tortícolis espasmódica con XEOMIN, la dosificación deberá ajustarse individualmente, basándose en la posición de la cabeza y del cuello del paciente, la localización del posible dolor, la existencia de hipertrofia muscular, el peso corporal del paciente y la respuesta a la inyección.
No se deben inyectar más de 200 unidades durante la primera sesión de tratamiento realizándose ajustes en las siguientes sesiones en función de la respuesta. No debe excederse una dosis total de 300 unidades en una sesión. No debe administrarse más de 50 unidades en ningún punto de inyección.La mediana hasta el comienzo del efecto se produce en un plazo de siete días después de la inyección. El efecto de un tratamiento con XEOMIN dura generalmente de 3 a 4 meses; sin embargo, la duración puede ser significativamente más larga o más corta. No se recomiendan intervalos de tratamiento inferiores a 10 semanas. Los intervalos de tratamiento se deben determinar en función de la necesidad clínica real del paciente individual.
Forma de administración
Para la inyección de los músculos superficiales se utiliza una aguja estéril adecuada (por ejemplo, de calibre 25 a 30 / 0,30 a 0,50 mm), y para la inyección de la musculatura más profunda se utiliza una aguja de, por ejemplo, calibre 22 / 0,70 mm. Se recomienda un volumen de inyección de aproximadamente 0,1 a 0,5 ml por punto de inyección.
En el tratamiento de la tortícolis espasmódica, XEOMIN se inyecta generalmente en el músculo (s) esternocleidomastoideo, elevador de la escápula, escaleno, esplenio de la cabeza y/o el trapecio. Esta lista no es exhaustiva, ya que cualquiera de los músculos responsables del control de la posición de la cabeza puede estar afectado y, por lo tanto, requerir tratamiento. Si hay alguna dificultad para aislar algún músculo, la inyección deberá efectuarse con ayuda electromiográfica. La masa muscular y el grado de hipertrofia o atrofia son factores que deben tenerse en cuenta a la hora de seleccionar la dosis adecuada.
La inyección en varios puntos permite que XEOMIN tenga una cobertura más uniforme de las zonas de inervación del músculo distónico y esto es especialmente útil en los músculos de mayor tamaño. El número óptimo de puntos de inyección depende del tamaño del músculo que se denerva químicamente.
El músculo estemocleidomastoideo no deberá inyectarse bilateralmente, ya que aumenta el riesgo de efectos secundarios (sobre todo, disfagia) si se administran inyecciones bilaterales o dosis superiores a 100 unidades en este músculo.
Espasticidad del miembro superior secundaria a un ictus Posología
La posología exacta y el número de puntos de inyección se deben ajustar en cada caso de forma individual, según el tamaño, número y localización de los músculos afectados, la gravedad de la espasticidad y la presencia de debilidad muscular local.
Dosis iniciales recomendadas:
|
Patrón clínico Músculo |
Unidades |
|
Muñeca flexionada | |
|
Flexor radial del carpo |
50 |
|
Flexor cubital del carpo |
40 |
|
Puño cerrado | |
|
Flexor superficial de los dedos |
40 |
|
Flexor profundo de los dedos |
40 |
|
Codo flexionado | |
|
Supinador largo |
60 |
|
Biceps |
80 |
|
Braquial anterior |
50 |
|
Antebrazo en pronación | |
|
Pronador cuadrado |
25 |
|
Pronador redondo |
40 |
|
Pulgar pegado a la palma | |
|
Flexor largo del pulgar |
20 |
|
Abductor del pulgar |
10 |
|
Flexor corto del pulgar/ |
10 |
|
Oponente del pulgar |
En el ensayo clínico pivotal, las dosis mínima y máxima totales administradas fueron de 170 unidades y 400 unidades por sesión de tratamiento, respectivamente.
Dosis recomendadas para tratamientos repetidos:
|
Patrón clínico Músculo |
Unidades (Rango) |
Número de puntos de inyección por músculo |
|
Muñeca flexionada | ||
|
Flexor radial del carpo |
25-100 |
1-2 |
|
Flexor cubital del carpo |
20-100 |
1-2 |
|
Puño cerrado | ||
|
Flexor superficial de los dedos |
40-100 |
2 |
|
Flexor profundo de los dedos |
40-100 |
2 |
|
Codo flexionado | ||
|
Supinador largo |
25-100 |
1-3 |
|
Biceps |
75-200 |
1-4 |
|
Braquial anterior |
25-100 |
1-2 |
|
Antebrazo en pronación | ||
|
Pronador cuadrado |
10-50 |
1 |
|
Pronador redondo |
25-75 |
1-2 |
|
Pulgar pegado a la palma | ||
|
Flexor largo del pulgar |
10-50 |
1 |
|
Abductor del pulgar |
5-30 |
1 |
|
Flexor corto del pulgar/ |
5-30 |
1 |
|
Oponente del pulgar |
La dosis máxima total recomendada no debe exceder las 400 unidades por sesión de tratamiento.
Los pacientes informaron del inicio del efecto a los 4 días del comienzo del tratamiento. El efecto máximo de mejora del tono muscular se produjo a las 4 semanas. En general, el efecto del tratamiento dura 12 semanas. La repetición del tratamiento no debe, en general, realizarse en intervalos de menos de 12 semanas.
Forma de administración
La solución reconstituída de XEOMIN se inyecta utilizando una aguja estéril adecuada (p.e. de calibre 26 / 0,45 mm de diámetro / 37 mm de longitud, para músculos superficiales y una aguja más larga, p.e. de calibre 22 / 0,7 mm diametro / 75 mm longitud, para musculatura más profunda).
En caso de dificultad para el aislamiento de los músculos afectados, se pueden realizar las inyecciones con la ayuda de electromiografía. La inyección del producto en múltiples puntos puede permitir un contacto más uniforme de XEOMIN con las áreas de inervación del músculo, y es especialmente útil cuando se inyecta en músculos de mayor tamaño.
Todas las indicaciones
Si no se produce ningún efecto del tratamiento un mes después de la inyección inicial, deberán tomarse las siguientes medidas:
- Verificación clínica del efecto de la neurotoxina en el músculo inyectado: por ejemplo, una investigación electromiográfica en un centro especializado
- Análisis de la causa de la falta de respuesta, por ejemplo, una selección errónea de los músculos a inyectar, una dosis insuficiente, una mala técnica de inyección, una contractura fija, antagonista demasiado débil y/o la posible aparición de anticuerpos
- Revisión del tratamiento con neurotoxina botulínica de tipo A como tratamiento adecuado
- En ausencia de cualquier efecto indeseable durante el tratamiento inicial, puede realizarse un ciclo de tratamiento adicional en las siguientes condiciones: 1) ajuste de la dosis teniendo en cuenta el análisis del fracaso más reciente al tratamiento ; 2) orientación electromiográfica; 3) seguimiento del intervalo mínimo recomendado entre el tratamiento inicial y el siguiente
Población pediátrica
No se ha establecido todavía la seguridad y eficacia de XEOMIN en niños de 0 a 17 años. Por lo tanto, no se recomienda XEOMIN en la población pediátrica hasta que se disponga de datos adicionales.
4.3 Contraindicaciones
• Hipersensibilidad a la neurotoxina botulínica de tipo A o a alguno de los excipientes incluidos en la sección 6.1.
• Trastornos generalizados de la actividad muscular (por ejemplo, miastenia grave, síndrome de Lambert-Eaton).
Presencia de infección en el lugar propuesto para la inyección..
4.4 Advertencias y precauciones especiales de empleo
General
Antes de administrar XEOMIN, el médico debe familiarizarse con la anatomía del paciente y con cualquier posible alteración de la misma debida a procedimientos quirúrgicos previos.
Debe tenerse precaución para asegurar que XEOMIN no se inyecta en un vaso sanguíneo. Para el tratamiento de la distonía cervical y de la espasticidad post-ictus, debe administrarse XEOMIN cuidadosamente cuando se inyecta en lugares próximos a estructuras sensibles, tales como los ápices pulmonares de la arteria carótida y el esófago.
Se debe utilizar XEOMIN con precaución:
• en caso de trastornos hemorrágicos de cualquier tipo
• en pacientes que reciben terapia anticoagulante o están tomando sustancias que puedan tener un efecto anticoagulante.
No se deben exceder las dosis únicas recomendadas de XEOMIN.
A los pacientes previamente acinéticos o sedentarios se les debe recordar que reanuden gradualmente sus actividades después de la inyección de XEOMIN.
Los efectos clínicos de la neurotoxina botulínica de tipo A pueden aumentar o disminuir tras inyecciones repetidas. Las posibles razones para los cambios en los efectos clínicos son las diferentes técnicas de reconstitución, los intervalos de inyección elegidos, los músculos inyectados y la actividad marginalmente variable de la toxina resultante del procedimiento biológico de ensayo empleado o de la falta de respuesta secundaria.
Efecto local y distante de la diseminación de la toxina
Se pueden producir reacciones indeseables por inyecciones de neurotoxina botulínica de tipo A no administradas en el lugar adecuado que pueden paralizar temporalmente grupos de músculos próximos. Las dosis grandes pueden causar parálisis de músculos distantes del lugar de inyección.
Se han notificado efectos indeseables que podrían estar relacionados con la diseminación de la toxina botulínica a lugares distantes del lugar de inyección (ver sección 4.8). Algunos de ellos pueden resultar amenazantes para la vida y se han producido casos de muerte, que en algunos casos estaban asociados a disfagia, neumonía y/o debilidad significativa. También se ha notificado disfagia después de la inyección en puntos diferentes a la musculatura cervical.
Trastornos neuromusculares preexistentes
Los pacientes tratados con dosis terapéuticas pueden experimentar debilidad muscular exagerada. Los pacientes con trastornos neuromusculares pueden presentar un riesgo mayor de sufrir debilidad muscular exagerada. En estos pacientes, la utilización de la toxina botulínica debe realizarse bajo la supervisión de un especialista y sólo debe utilizarse si el beneficio del tratamiento supera al posible riesgo. Los pacientes con un historial de disfagia y aspiración deben tratarse con una precaución extrema.
Se deberá informar a los pacientes y a los cuidadores que deben buscar inmediatamente ayuda médica en el caso de que se presenten alteraciones en la deglución o trastornos del habla o de la respiración.
XEOMIN deberá emplearse con precaución en los siguientes casos:
• en pacientes que padecen esclerosis lateral amiotrófica
• en pacientes con otras enfermedades que produzcan disfunción neuromuscular periférica
• si los músculos que son objeto de la acción del medicamento muestran una debilidad o atrofia pronunciada
Reacciones de hipersensibilidad
Se han notificado reacciones de hipersensibilidad con productos que contienen neurotoxina botulínica de tipo A. Si se producen reacciones de hipersensibilidad graves (por ejemplo, reacciones anafilácticas) y/o
inmediatas, se debe instituir el tratamiento médico adecuado.
Formación de anticuerpos
Las dosis demasiado frecuentes pueden incrementar el riesgo de formación de anticuerpos, que puede resultar en un fracaso del tratamiento (ver sección 4.2).
El potencial para la formación de anticuerpos puede minimizarse inyectando la dosis efectiva más baja al intervalo entre inyecciones más largo indicado clínicamente.
Indicaciones
Blefarospasmo
Se deben evitar las inyecciones cerca del elevador del párpado superior para prevenir la ptosis. Se puede desarrollar diplopía como resultado de la difusión de la neurotoxina botulínica tipo A en el oblicuo inferior. Evitando las inyecciones mediales en el párpado inferior se puede reducir esta reacción adversa.
A causa del efecto anticolinérgico de la neurotoxina botulínica de tipo A, XEOMIN deberá emplearse con precaución en los pacientes con riesgo de presentar glaucoma de ángulo cerrado.
Para prevenir el ectropión, deberán evitarse las inyecciones en la región del párpado inferior y, si es necesario, debe aplicarse un tratamiento adecuado de cualquier defecto epitelial. Este puede requerir la administración de gotas protectoras, ungüentos, lentes de contacto con vendaje blando, o el cierre del ojo mediante parches u otros medios similares.
Una disminución del parpadeo tras la inyección de XEOMIN en el músculo orbicular puede causar exposición de la córnea, defectos epiteliales persistentes y ulceración corneal, especialmente en los pacientes con trastornos de los nervios craneales (nervio facial). En los pacientes con antecedentes quirúrgicos oculares debe examinarse cuidadosamente la sensibilidad corneal.
Se produce fácilmente equimosis en los tejidos blandos del párpado. La aplicación inmediata de una compresión suave en el punto de inyección puede limitar este riesgo.
Tortícolis espasmódica
Deberá informarse a los pacientes de que las inyecciones de XEOMIN para el tratamiento de la tortícolis espasmódica pueden causar disfagia en grado leve a intenso, con el riesgo de aspiración y de disnea. Puede ser necesaria la intervención médica (por ejemplo, en forma de una sonda de alimentación gástrica) (ver también la sección 4.8). El límite de la dosis inyectada en el músculo esternocleidomastoideo a menos de 100 unidades puede reducir la aparición de disfagia. Los pacientes que presentan una masa menor de los músculos del cuello o los pacientes que requieren inyecciones bilaterales en los músculos esternocleidomastoideos tienen un mayor riesgo. La aparición de disfagia puede atribuirse a la propagación del efecto farmacológico de XEOMIN, como consecuencia de la distribución del efecto de la neurotoxina a los músculos del esófago.
Espasticidad del miembro superior secundaria a un ictus
Se ha estudiado XEOMIN como tratamiento para la espasticidad focal en asociación con regímenes de cuidado estándar habituales y no pretende sustituir a estas modalidades de tratamiento. No es probable que XEOMIN sea eficaz en la mejora del arco de movimiento de una articulación afectada por una contractura fija.
4.5 Interacción con otros medicamentos y otras formas de interacción
No se han realizado estudios de interacciones.
En teoría, el efecto de la neurotoxina botulínica de tipo A puede potenciarse por los antibióticos aminoglucósidos o por otros medicamentos que interfieren con la transmisión neuromuscular (por ejemplo, los relajantes musculares de tipo tubocurarina).
Por lo tanto, el empleo concomitante de XEOMIN con aminoglucósidos o espectinomicina requiere especial precaución. Los relajantes musculares periféricos deberán usarse con precaución, si es necesario, reduciendo la dosis inicial del relajante, o empleando una sustancia de acción intermedia (por ejemplo, vecuronio o atracurio) en lugar de relajantes con efectos más prolongados.
Las 4-aminoquinolinas pueden reducir el efecto de XEOMIN.
4.6 Fertilidad, embarazo y lactancia
Embarazo
No existen datos suficientes sobre la utilización de la neurotoxina botulínica de tipo A en mujeres embarazadas. Los estudios en animales han mostrado toxicidad reproductiva (ver sección 5.3). Se desconoce el riesgo en seres humanos. En consecuencia, XEOMIN no debe utilizarse durante el embarazo excepto si fuese claramente necesario y a menos que el beneficio potencial justifique el riesgo.
Lactancia
Se desconoce si la neurotoxina botulínica de tipo A se excreta por la leche materna. Por lo tanto, no se puede recomendar el empleo de XEOMIN en mujeres lactantes.
Fertilidad
No existen datos clínicos sobre la utilización de la neurotoxina botulínica tipo A. No se detectaron reacciones adversas en la fertilidad masculina o femenina en conejos (ver sección 5.3)
4.7 Efectos sobre la capacidad para conducir y utilizar máquinas
La influencia de XEOMIN sobre la capacidad para conducir y utilizar máquinas es pequeña o moderada. Se debe aconsejar a los pacientes que no deben conducir o involucrarse en actividades potencialmente peligrosas si padecen astenia, debilidad muscular, mareos, trastornos visuales o se les caen los párpados.
4.8 Reacciones adversas
Por lo general, las reacciones adversas se observan en la primera semana después del tratamiento y son de naturaleza transitoria. Los efectos indeseables pueden estar relacionados con la sustancia activa, el procedimiento de inyección o ambos.
Reacciones adversas independientes de la indicación
Reacciones adversas relacionadas con la aplicación
Dolor localizado, inflamación, parestesia, hipoestesia, sensibilidad, inflamación, edema, eritema, prurito, infección localizada, hematoma, hemorragia y/o cardenales pueden estar asociados con la inyección.
La ansiedad y/o el dolor relacionados con la aguja pueden dar lugar a respuestas vasovagales, incluyendo hipotensión sintomática transitoria y síncope.
Reacciones adversas relacionadas con la toxina botulínica tipo A
La debilidad muscular localizada es un efecto farmacológico esperado de la toxina botulínica.
Diseminación de la toxina
Se han notificado muy raramente efectos indeseables relacionados con la diseminación de la toxina a puntos distantes del lugar de administración (debilidad muscular exagerada, disfagia, y neumonía por
aspiración con desenlace fatal en algunos casos) (ver sección 4.4).
Reacciones de hipersensibilidad
Se han reportado raramente reacciones de hipersensibilidad graves y/o inmediatas que incluyen anafilaxia, enfermedad del suero, urticaria, edema de tejido blando y disnea. Algunas de estas reacciones se han notificado después del uso del complejo convencional de toxina botulínica de tipo A ya sea sola o en combinación con otros agentes conocidos por causar reacciones similares.
Reacciones adversas dependientes de la indicación
Tortícolis espasmódica
El tratamiento de la tortícolis espasmódica puede causar disfagia con grados variables de gravedad con el potencial para aspiración lo que puede requerir la intervención médica. La disfagia puede persistir durante dos a tres semanas después de la inyección, pero en un caso se ha referido una duración de cinco meses.
Efectos indeseables de la experiencia clínica
Basándose en la experiencia clínica, a continuación se presenta información sobre la frecuencia de las reacciones adversas para las indicaciones individuales. Las categorías de las frecuencias se definen a continuación: muy frecuentes (> 1/10); frecuentes (> 1/100 a < 1/10); poco frecuentes (> 1/1.000 a < 1/100), raras (> 1/10.000 a < 1/1.000); muy raras (< 1/10.000); desconocidas (no puede estimarse la frecuencia a partir de los datos disponibles).
Blefarospasmo
Se han notificado las siguientes reacciones adversas con XEOMIN:
Trastornos del sistema nervioso Frecuentes: cefalea, parálisis facial
Trastornos oculares
Muy frecuentes: ptosis del párpado, ojos secos
Frecuentes: visión borrosa, dificultad de visión, diplopía, aumento de lacrimación
Trastornos gastrointestinales
Frecuentes: sequedad de boca, disfagia
Trastornos de la piel y del tejido subcutáneo Frecuentes: erupción
Trastornos generales y alteraciones en el lugar de la inyección Frecuentes: dolor en el lugar de inyección, fatiga
Tortícolis espasmódica
Se han notificado las siguientes reacciones adversas con XEOMIN:
Trastornos del sistema nervioso
Frecuentes: cefalea, mareo, presíncope
Poco frecuentes: trastornos del habla
Trastornos respiratorios, torácicos y mediastínicos Poco frecuentes: disfonía, disnea
Trastornos gastrointestinales
Muy frecuentes: disfagia
Frecuentes: sequedad de boca, náuseas
Trastornos de la piel y del tejido subcutáneo Frecuentes: hiperhidrosis
Poco frecuentes: erupción
Trastornos musculoesqueléticos y del tejido conjuntivo
Frecuentes: dolor de cuello, debilidad muscular, mialgia, espasmo muscular, rigidez
musculoesquelética
Trastornos generales y alteraciones en el lugar de la inyección Frecuentes: dolor en el lugar de inyección, astenia
Infecciones e infestaciones:
Frecuentes: infección del tracto respiratorio superior
Espasticidad del miembro superior secundaria a un ictus Se han notificado las siguientes reacciones adversas con XEOMIN:
Trastornos del sistema nervioso
Frecuentes: dolor de cabeza, disestesia, hipoestesia
Trastornos gastrointestinales Frecuentes: disfagia
Trastornos musculoesqueléticos y del tejido conjuntivo Frecuentes: debilidad muscular, dolor de extremidades,
Poco frecuentes: mialgia
Trastornos generales y alteraciones en el lugar de la inyección Poco frecuentes: astenia
Frecuentes: sensación de calor, dolor en el lugar de inyección
Algunas de estas reacciones adversas pueden estar relacionadas con la enfermedad.
Experiencia después de la comercialización
Se han comunicado casos de síntomas similares a los de la gripe y reacciones de hipersensibilidad como hinchazón, edema (también, lejos del lugar de la inyección), eritema, prurito, sarpullido (local y generalizado) y dificultad para respirar.
Notificación de sospechas de reacciones adversas
Es importante notificar las sospechas de reacciones adversas al medicamento tras su autorización. Ello permite una supervisión continuada de la relación beneficio/riesgo del medicamento. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones adversas a través del Sistema Español de Farmacovigilancia de Medicamentos de Uso Humano: www.notificaram.es
4.9 Sobredosis
Síntomas de sobredosis:
Las dosis aumentadas de neurotoxina botulínica de tipo A pueden causar una parálisis neuromuscular pronunciada, distante del lugar de inyección. Los síntomas de sobredosis no se observan inmediatamente después de la inyección y pueden consistir en debilidad muscular, ptosis, diplopía, dificultades en la respiración, dificultades en la deglución, dificultades en el habla o parálisis de los músculos respiratorios que causa una neumonía por aspiración.
Medidas a tomar en casos de sobredosis:
En el caso de sobredosis, debe monitorizarse médicamente al paciente por si presenta síntomas de debilidad muscular excesiva o parálisis muscular. Puede ser necesario un tratamiento sintomático. Si se produce una parálisis de los músculos respiratorios, pueden requerirse medidas de apoyo respiratorio.
5. PROPIEDADES FARMACOLÓGICAS
5.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: otros relajantes musculares, agentes de acción periférica, código ATC:
M03AX01
La neurotoxina botulínica tipo A bloquea la transmisión colinérgica en la unión neuromuscular, mediante la inhibición de la liberación de acetilcolina. Las terminaciones nerviosas de la unión neuromuscular dejan de responder a los impulsos nerviosos y se impide la secreción del neurotransmisor (denervación química). La transmisión de los impulsos se reestablece mediante la formación de nuevas terminaciones nerviosas y de placas terminales motoras.
Mecanismo de acción
El mecanismo de acción mediante el cual la neurotoxina botulínica tipo A ejerce su acción sobre las terminaciones nerviosas colinérgicas puede describirse mediante un proceso secuencial de cuatro pasos, que incluye las siguientes etapas:
• Unión: La cadena pesada de la neurotoxina botulínica tipo A se une con una selectividad y afinidad excepcionalmente altas a receptores que se encuentran sólo en las terminaciones colinérgicas.
• Internalización: Constricción de la membrana de la terminación nerviosa y absorción de la toxina dentro de la terminación nerviosa (endocitosis).
• Translocación: El segmento amino-terminal de la cadena pesada de la neurotoxina forma un poro en la membrana de la vesícula, se escinde el enlace disulfuro y la cadena ligera de la neurotoxina pasa a través del poro al citosol.
• Efecto: Después de la liberación de la cadena ligera, escinde muy específicamente una proteína diana (SNAP 25) que es esencial para la liberación de la acetilcolina.
Normalmente, la recuperación completa de la función de la placa terminal/transmisión del impulso tras la inyección se produce en un periodo de tres a cuatro meses, a medida que las terminaciones nerviosas se desarrollan y vuelven a conectarse a la placa terminal.
Resultados de los estudios clínicos
Se ha demostrado la no inferioridad de la eficacia de XEOMIN en comparación con el producto comparador que contiene el complejo convencional de toxina botulínica de tipo A, onabotulinumtoxin A (900kD), en dos estudios comparativos de fase III de dosis única, uno en pacientes con blefarospasmo (estudio MRZ 60201-0003, n=300) y otro en pacientes con distonía cervical (estudio MRZ 60201-0013, n=463). Los resultados de los estudios sugieren también que XEOMIN y este producto comparador presentan un perfil de eficacia y seguridad similar en pacientes con blefarospasmo o distonía cervical cuando se utiliza un ratio de conversión de dosis de 1:1 (ver sección 4.2).
Blefarospasmo
Se ha investigado XEOMIN en un ensayo fase III, aleatorizado, doble ciego, controlado con placebo, multicéntrico en un total de 109 pacientes con blefarospasmo. Los pacientes presentaban un diagnóstico clínico de blefarospasmo esencial benigno con una tasa basal de la subescala de gravedad de Jankovic (JRS) > 2 y una respuesta terapéutica satisfactoria estable a administraciones previas de onabotulinumtoxin A (Botox).
Los pacientes fueron aleatorizados (2:1) para recibir una administración única de XEOMIN (n=75) o placebo (N=34) a una dosis que fue similar (+/- 10%) a las dos sesiones de inyección más recientes de
onabotulinumtoxin A previas a la inclusión en el estudio. La dosis más alta permitida en este estudio fue de 50 unidades por ojo; la dosis media de XEOMIN fue de 32 unidades por ojo.
La variable principal de eficacia fue el cambio en la subescala de gravedad JRS desde el momento basal a la semana 6 posterior a la inyección, en la población por intención de tratar con valores perdidos reemplazados por el valor más reciente del paciente (última observación realizada). En la población porintención de tratar, la diferencia entre el grupo de XEOMIN y el grupo de placebo en el cambio de la subescala de gravedad JRS desde el momento basal hasta la semana 6 fue de -1,0 (95% IC -1,4; -0,5) puntos y estadísticamente significativo (p< 0,001).
Los pacientes podían continuar con el periodo de extensión si requerían una nueva inyección. Los pacientes recibieron hasta cinco inyecciones de XEOMIN con un intervalo mínimo entre dos inyecciones de por lo menos seis semanas (48-69 semanas de duración total del estudio y una dosis máxima de 50 unidades por ojo). Durante todo el estudio, la mediana del intervalo de inyección en sujetos tratados con NT 201(XEOMIN) osciló entre 10,14 (primer intervalo) y 12 semanas (segundo a quinto intervalo).
Torticolis espasmódica
Se investigó XEOMIN en un ensayo de fase III, aleatorizado, doble ciego, controlado con placebo, multicéntrico en un total de 233 pacientes con distonía cervical. Los pacientes presentaban un diagnóstico clínico de distonía cervical predominantemente rotacional, con una puntuación total basal >=20 en la escala de puntuación de torticolis espasmódica Toronto Oeste (TWSTRS). Los pacientes fueron aleatorizados (1:1:1) para recibir una administración única de 240 unidades de XEOMIN (n=81), 120 unidades de XEOMIN (n=78), o placebo (n=74). El número y sitios de inyección fueron determinados por el investigador.
La variable principal de eficacia fue el cambio en la media de mínimos cuadrados entre el valor basal y la semana 4 después de la inyección en la puntuación total de TWSTRS, en la población por intención de tratar, con valores perdidos reemplazados por el valor basal del paciente (modelo estadístico completo). El cambio en la puntuación total de TWSTRS entre el momento basal y la semana 4 fue significativamente mayor en los grupos de NT 201(XEOMIN), en comparación con el cambio en el grupo placebo (p<0,001 en todos los modelos estadísticos). Estas diferencias fueron también clínicamente significativas: p.e. -9,0 puntos para 240 unidades vs. Placebo y -7,5 puntos para 120 unidades vs. Placebo, en el modelo estadístico completo.
Los pacientes podían continuar con el periodo de extensión si precisaban una nueva inyección. Los pacientes recibieron hasta cinco inyecciones de 120 U o 240 U de XEOMIN con un intervalo mínimo entre dos inyecciones de al menos seis semanas (48-69 semanas de duración total del estudio). Durante todo el estudio, la mediana del intervalo de inyección en los sujetos tratados con NT 201(XEOMIN) osciló entre 10 (primer intervalo) a 13,14 semanas (tercero y sexto intervalo).
Espasticidad del miembro superior posterior a un ictus
En el ensayo pivotal (doble ciego, controlado con placebo, multicéntrico, EudraCT Número 2005-00395111) realizado en pacientes con espasticidad del miembro superior secundaria a un ictus, fueron seleccionados aleatoriamente 148 pacientes para recibir XEOMIN (N=73) o Placebo (N=75) de acuerdo con las recomendaciones de dosis para el inicio del tratamiento indicadas en la sección 4.2 de la Ficha Técnica. La dosis media acumulada después de hasta 6 tratamientos repetidos en un ensayo clínico fue de 1333 unidades (máximo 2395 unidades) durante un periodo de exposición de hasta 89 semanas.
Según lo determinado para la variable de eficacia primaria (tasas de respuesta para los flexores de la muñeca en la Escala de Ashworth en la Semana 4, definiendo como respuesta la mejora en al menos 1 punto de 5 puntos en la Escala de Ashworth), los pacientes tratados con XEOMIN (tasa de respuesta: 68,5%) presentaron una probabilidad 3,97 veces mayor de ser respondedores en comparación con los pacientes tratados con placebo (tasa de respuesta: 37,3%; 95% IC: 1,90 a 8,30; p< 0,001, población ITT).
Este estudio de dosis fija no fue diseñado para diferenciar entre mujeres y hombres; sin embargo, en un análisis posterior, las tasas de respuesta fueron superiores en mujeres (89,3%) en comparación con los varones (55,6%), la diferencia fue estadísticamente significativa solo para las mujeres. Sin embargo, en varones, las tasas de respuesta en la Escala de Ashworth después de 4 semanas en tratamiento con
XEOMIN, fueron siempre superiores en todos los grupos de músculos tratados en comparación con el placebo.
Las tasas de respuesta fueron similares en hombres en comparación con mujeres en el periodo abierto de extensión del ensayo pivotal (la dosificación flexible fue posible en este periodo de prueba) en el que fueron incluidos 145 pacientes y se realizaron 5 ciclos de inyección, así como en el ensayo ciego para el observador (EudraCT Número 2006-003036-30) en el que se evaluó la eficacia y la seguridad de XEOMIN en dos diluciones diferentes en 192 pacientes con espasticidad del miembro superior de etiología diversa.
Población pediátrica
La Agencia Europea de Medicamentos ha eximido de la obligación de presentar los resultados de los ensayos con XEOMIN en los diferentes grupos de la población pediátrica en el tratamiento de la distonía y en niños pequeños y lactantes de 0-24 meses en el tratamiento de la espasticidad muscular (ver sección 4.2 para consultar la información sobre uso en la población pediátrica).
5.2 Propiedades farmacocinéticas
Características generales del principio activo
No pueden realizarse estudios cinéticos y de distribución clásicos con la neurotoxina botulínica de tipo A porque el principio activo se aplica en cantidades muy pequeñas (picogramos por inyección) y porque se une rápida e irreversiblemente a las terminaciones nerviosas colinérgicas.
La neurotoxina botulínica natural es un complejo de alto peso molecular que, además de la neurotoxina (150 kD), contiene otras proteínas bacterianas no tóxicas, como hemaglutininas y no hemaglutininas. A diferencia de las preparaciones convencionales que contienen el complejo de toxina botulínica de tipo A, XEOMIN contiene neurotoxina pura (150 kD), ya que carece de proteínas complejantes y, por tanto, tiene un contenido bajo de proteína extraña. El contenido de proteína extraña administrado se considera uno de los factores responsables del fracaso terapéutico secundario.
Como muchas otras proteínas de su tamaño, se ha demostrado que la neurotoxina botulínica de tipo A sufre un transporte axonal retrógrado después de la inyección intramuscular. No se ha encontrado el pasaje transináptico retrógrado de la neurotoxina botulínica de tipo A en el sistema nervioso central.
La neurotoxina botulínica de tipo A unida a los receptores sufre un proceso de endocitosis en la terminación nerviosa antes de llegar a su destino (SNAP-25) y sufre finalmente una degradación intracelular. Las moléculas de neurotoxina botulínica de tipo A circulante y libre que no se han unido a los receptores presinápticos de las terminaciones nerviosas colinérgicas sufrirán un proceso de fagocitosis o pinocitosis, y se degradan como cualquier otra proteína circulante y libre.
Distribución de la sustancia activa en los _pacientes
Por las razones explicadas en el apartado anterior, no se han realizado estudios farmacocinéticos de XEOMIN en los seres humanos.
5.3 Datos preclínicos sobre seguridad
Los datos de los estudios no clínicos no muestran riesgos especiales para los seres humanos según los estudios convencionales de farmacología de seguridad.
Los resultados derivados de estudios de toxicidad de dosis repetidas sobre la toxicidad sistémica de XEOMIN estuvieron principalmente relacionados con su acción farmacodinámica; es decir, atonía, paresis y atrofia del músculo inyectado.
No se han observado signos de intolerancia local. Los estudios de toxicidad reproductiva realizados con XEOMIN en conejos no mostraron reacciones adversas sobre la fertilidad de machos o hembras, ni efectos directos sobre el desarrollo embriofetal. Sin embargo, la administración de XEOMIN a dosis que presentan
una toxicidad materna clara, a intervalos semanales o quincenales, aumentó el número de abortos en un estudio de toxicidad prenatal en conejos. No puede asumirse necesariamente una exposición sistémica continua de las madres durante la fase sensible (desconocida) de la organogénesis como un requisito para la inducción de efectos teratógenos.
Del mismo modo, los márgenes de seguridad con respecto a la terapia clínica fueron generalmente bajos en términos de dosis clínicas altas.
No se han realizado estudios de genotoxicidad o carcinogenicidad con XEOMIN.
6 . DATOS FARMACÉUTICOS
6.1 Lista de excipientes
Albúmina humana Sacarosa
6.2 Incompatibilidades
Este medicamento no debe mezclarse con otros excepto con los mencionados en la sección 6.6.
6.3 Periodo de validez
Vial sin abrir:
3 años
Solución reconstituida:
Se ha demostrado la estabilidad química y física en uso durante 24 horas, a una temperatura de 2 a 8 °C. Desde un punto de vista microbiológico, el producto debe ser utilizado inmediatamente. Si no se utiliza inmediatamente, los tiempos de conservación en uso y las condiciones previas al uso son responsabilidad del usuario y normalmente no deberían ser superiores a 24 horas a 2°C a 8°C, a menos que la reconstitución haya sido realizada en condiciones asépticas controladas y validadas
6.4 Precauciones especiales de conservación
Vial sin abrir: No conservar a temperatura superior a 25 °C.
Para las condiciones de conservación tras la reconstitución del medicamento ver sección 6.3.
6.5 Naturaleza y contenido del envase
Vial (vidrio de tipo 1) con tapón de goma (goma de bromobutilo) y precinto de seguridad (aluminio). Envases de 1, 2, 3 ó 6 viales.
Puede que solamente estén comercializados algunos tamaños de envases.
6.6 Precauciones especiales de eliminación y otras manipulaciones
XEOMIN se reconstituye antes de usar con solución inyectable de cloruro de sodio, a una concentración de 9 mg/ml (0,9%). La reconstitución y la dilución deberán realizarse de acuerdo con las normas de las buenas prácticas clínicas, en particular para garantizar la asepsia.
Se recomienda llevar a cabo la reconstitución del vial y la preparación de la jeringa sobre toallas de papel con recubrimiento plástico, para recoger posible material vertido. Con una jeringa, se extrae una cantidad adecuada de disolvente (ver el cuadro de dilución). Antes de introducir la aguja, la porción expuesta del tapón de goma del vial se limpia con alcohol (al 70%). Después de la inserción vertical de la aguja a través del tapón de goma, el disolvente debe inyectarse con cuidado en el vial con el fin de evitar la formación de
espuma. Se recomienda para la reconstitución una aguja corta de calibre 20-27G. El vial debe desecharse si el vacío no aspira el disolvente hacia el interior del vial. Separar la jeringa del vial y mezclar XEOMIN con el solvente removiendo cuidadosamente e invirtiendo el vial. No agitar con fuerza. Si es necesario, la aguja utilizada para la reconstitución debe permanecer en el vial y la cantidad requerida de solución debe extraerse con una nueva jeringa estéril adecuada para inyección.
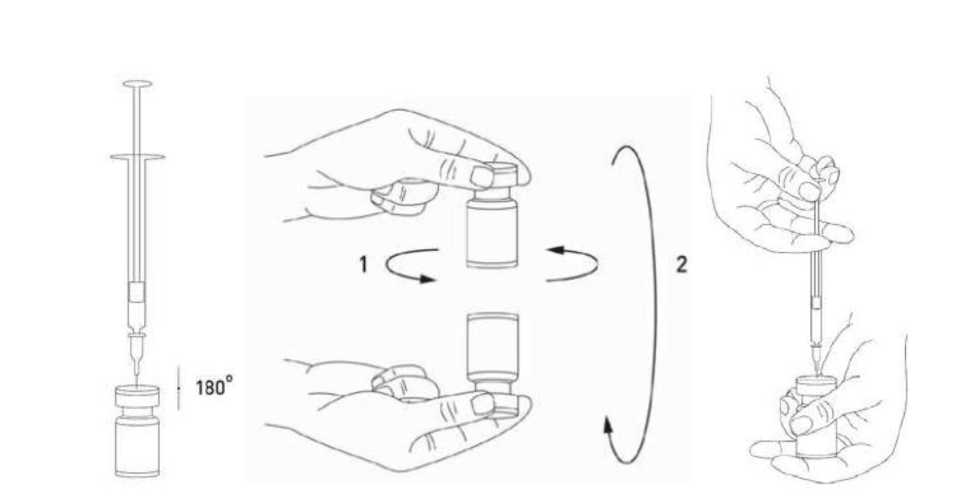
XEOMIN reconstituido es una solución transparente e incolora, que no contiene material en partículas.
No deberá usarse XEOMIN si la solución reconstituida (según las instrucciones anteriores) tiene un aspecto turbio o si contiene material floculado o en partículas.
Las diluciones posibles recomendadas se indican en el siguiente cuadro:
|
Disolvente añadido (cloruro de sodio 9 mg/ml (al 0,9%) solución inyectable) |
Dosis resultante en unidades por 0,1 ml |
|
0,25 ml |
20,0 U |
|
0,5ml |
10,0 U |
|
1,0ml |
5,0 U |
|
2,0 ml |
2,5 U |
|
4,0 ml |
1,25 U |
Deberá desecharse cualquier solución inyectable que se haya conservado más de 24 horas y cualquier solución inyectable sin usar.
Procedimiento a seguir para una eliminación segura de viales, jeringas y materiales utilizados
Cualquier vial no usado, solución reconstituida residual en el vial y/o jeringas deben ser sometidos a autoclave. Alternativamente, el XEOMIN restante puede ser inactivado añadiendo una de las siguientes soluciones: etanol 70%, isopropanol 50%, SDS (detergente aniónico) 0,1%, solución de hidróxido de sodio diluida (NaOH 0,1 N) o solución de hipoclorito de sodio diluida (NaOCl al menos 0, 1%).
Después de la inactivación, los viales, jeringas y materiales utilizados no deben vaciarse, sino que deben desecharse en contenedores apropiados y eliminarse de acuerdo con los procedimientos locales.
Recomendaciones ante cualquier incidente que pueda producirse durante la manipulación de toxina botulínica
• Se debe limpiar cualquier resto del producto, ya sea usando material absorbente impregnado con cualquiera de las soluciones mencionadas anteriormente en caso del polvo, o con material absorbente seco, si se trata del producto reconstituido.
• Las superficies contaminadas se deben limpiar con material absorbente empapado en cualquiera de las soluciones anteriores y secar posteriormente.
• Si se rompe un vial, proceda como se menciona anteriormente, recogiendo con cuidado los pedazos de vidrio rotos y limpiando el producto vertido, evitando cortes en la piel.
• Si el producto entra en contacto con la piel, enjuague el área afectada con abundante agua. Si el producto entra en contacto con los ojos, enjuague con abundante agua o con una solución oftálmica de lavado.
• Si el producto entra en contacto con una herida, corte o piel no intacta, enjuague con abundante agua y tome las medidas médicas apropiadas de acuerdo a la dosis inyectada.
Estas instrucciones de uso, manipulación y eliminación deben seguirse estrictamente.
7. TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Merz Pharma España S.L.
Avenida de Bruselas 5 28108 Alcobendas - Madrid Teléfono: +34 91 657 47 84 Fax: +34 91 662 94 10
8. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
74067
9. FECHA DE LA PRIMERA AUTORIZACIÓN/ RENOVACIÓN DE LA AUTORIZACIÓN
Fecha de la primera autorización: 16 Marzo 2012
10. FECHA DE LA REVISIÓN DEL TEXTO
9 de Diciembre de 2015
15 de 15