Melteva 0,02 Mg/ 0,075 Mg Comprimidos Recubiertos Con Pelicula
FICHA TÉCNICA
1. NOMBRE DEL MEDICAMENTO
Melteva 0,02 mg /0,075 mg comprimidos recubiertos
2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada comprimido contiene 0,075 mg de gestodeno y 0,02 mg de etinilestradiol.
Excipientes: Lactosa 36,8 mg, sacarosa 19,6 mg y almidón de maíz.
Para consultar la lista completa de excipientes ver sección 6.1.
3. FORMA FARMACÉUTICA Comprimidos recubiertos con película.
Comprimidos recubiertos con película de color blanco, biconvexos, redondos y brillantes.
4. DATOS CLÍNICOS
4.1 Indicaciones terapéuticas Anticoncepción. Trastornos del ciclo menstrual.
La decisión de prescribir Melteva debe tener en cuenta los factores de riesgo actuales de cada mujer en particular, concretamente los de tromboembolismo venoso (TEV), y cómo se compara el riesgo de TEV con Melteva con el de otros anticonceptivos hormonales combinados (AHCs) (ver secciones 4.3 y 4.4).
4.2 Posología y forma de administración Cómo tomar Melteva
Los comprimidos deben tomarse en el orden indicado en el envase, cada día, aproximadamente a la misma hora, con algo de líquido si es necesario. Se tomará un comprimido diario durante 21 días consecutivos. Cada envase posterior se empezará después de un intervalo de 7 días libre de toma de comprimidos, durante el cual suele producirse una hemorragia por privación. Habitualmente ésta comienza en los días 2-3 después de la toma del último comprimido, y puede no haber terminado antes de empezar el siguiente envase.
Cómo iniciar la toma de Melteva
• Sin uso previo de anticonceptivos hormonales (en el mes anterior)
La toma de los comprimidos tiene que empezar en el día 1 del ciclo natural de la mujer (es decir, el primer día de su hemorragia menstrual). También se puede empezar en los días 2 a 5 del ciclo, pero en ese caso se recomienda utilizar adicionalmente en el primer ciclo un método de barrera durante los 7 primeros días de toma de comprimidos.
• Cambio a partir de otro Anticonceptivo Oral Combinado (AOC)
La usuaria debe empezar a tomar Melteva preferiblemente el día siguiente a la toma del último comprimido activo del AOC que estaba tomando previamente pero, como muy tarde, en el día siguiente de haber finalizado el intervalo usual libre de toma de comprimidos o de toma de comprimidos de placebo de su AOC previo.
• Cambio a partir de un método sólo a base de progestágenos (minipíldora, inyección, implante), o de un sistema intrauterino liberador de progestágenos (SIU)
La usuaria puede cambiar en cualquier día de la toma de la minipíldora (si se trata de un implante o un SIU, el mismo día de su retirada; si se trata de un inyectable, cuando corresponda la siguiente inyección), pero en todos los casos se debe recomendar que utilice adicionalmente un método de barrera durante los 7 primeros días de toma de comprimidos.
• Tras un aborto en el primer trimestre
La usuaria puede comenzar de inmediato. Cuando lo haga así, no necesita tomar medidas anticonceptivas adicionales.
• Tras un parto o un aborto en el segundo trimestre.
Para mujeres en periodo de lactancia, véase el apartado 4.6.
Se debe aconsejar a la mujer que no esté en período de lactancia que empiece el día 21 a 28 después del parto o de un aborto en el segundo trimestre. Si lo hace más tarde, se debe aconsejar a la usuaria que utilice adicionalmente un método de barrera durante los 7 primeros días de toma de comprimidos. No obstante, si la mujer ya ha tenido relaciones sexuales, hay que descartar que se haya producido un embarazo antes del inicio real del uso de Melteva, o bien la mujer tiene que esperar a su primer periodo menstrual.
Conducta a seguir si se olvida la toma de algún comprimido
Si la usuaria se retrasa menos de 12 horas en la toma de algún comprimido, la protección anticonceptiva no se ve reducida. La usuaria debe tomar el comprimido tan pronto como se acuerde y debe seguir tomando los comprimidos siguientes a la hora habitual.
Si se retrasa más de 12 horas en la toma de algún comprimido, la protección anticonceptiva puede verse reducida. La pauta a seguir en caso de olvido de comprimidos se rige por estas dos normas básicas:
1. Nunca se debe suspender la toma de comprimidos durante más de 7 días.
2. Se requiere tomar los comprimidos de forma ininterrumpida durante 7 días para conseguir una supresión adecuada del eje hipotálamo- hipófisis- ovario.
En consecuencia, en la práctica diaria se puede aconsejar lo siguiente:
• Semana 1
La usuaria debe tomar el último comprimido olvidado tan pronto como se acuerde, incluso si esto significa tomar dos comprimidos a la vez. Posteriormente seguirá tomando los comprimidos a su hora habitual. Además, durante los 7 días siguientes debe utilizar un método de barrera, como un preservativo. Si ha mantenido relaciones sexuales en los 7 días previos, se debe considerar la posibilidad de un embarazo. Cuantos más comprimidos haya olvidado y cuanto más cerca esté la usuaria del intervalo usual libre de toma de comprimidos, mayor es el riesgo de embarazo.
• Semana 2
La usuaria debe tomar el último comprimido olvidado tan pronto como se acuerde, incluso si esto significa tomar dos comprimidos a la vez. Posteriormente seguirá tomando los comprimidos a su hora habitual. Siempre que en los 7 días anteriores al primer comprimido olvidado la usuaria haya tomado los comprimidos correctamente, no es necesario utilizar medidas anticonceptivas adicionales. Sin embargo, si éste no es el caso, o si ha olvidado más de un comprimido, se debe aconsejar a la usuaria que tome precauciones adicionales durante 7 días.
Semana 3
El riesgo de reducción de la fiabilidad es inminente debido a la cercanía del intervalo libre de toma de comprimidos. No obstante, ajustando el esquema de toma de comprimidos, aún se puede prevenir la reducción de la protección anticonceptiva. Por consiguiente, si sigue una de las dos opciones siguientes, no necesitará adoptar precauciones anticonceptivas adicionales, siempre que en los 7 días anteriores al primer comprimido olvidado la usuaria haya tomado todos los comprimidos correctamente. Si este no es el caso, se debe aconsejar a la usuaria que siga la primera de estas dos opciones, y que además tome precauciones adicionales durante los 7 días siguientes.
1. La usuaria debe tomar el último comprimido olvidado tan pronto como se acuerde, incluso si esto significa tomar dos comprimidos a la vez. Posteriormente seguirá tomando los comprimidos a su hora habitual. El siguiente envase debe comenzarse tan pronto como termine el actual, es decir, sin interrupción alguna entre envases. Es improbable que la usuaria presente hemorragia por privación hasta el final del segundo envase, pero puede presentar manchado (spotting) o hemorragia por disrupción en los días de toma de comprimidos.
2. También se puede aconsejar a la usuaria que deje de tomar los comprimidos del envase actual. Entonces debe completar un intervalo libre de toma de comprimidos de hasta 7 días, incluidos los
días en que olvidó comprimidos, y posteriormente continuar con el siguiente envase.
Si la usuaria olvida comprimidos y posteriormente no presenta hemorragia por privación en el primer intervalo normal libre de toma de comprimidos, se debe considerar la posibilidad de embarazo.
Consejos en caso de trastornos gastrointestinales
En caso de trastornos gastrointestinales graves la absorción puede no ser completa, y se deben tomar medidas anticonceptivas adicionales.
Si se producen vómitos en las 3-4 horas siguientes a la toma del comprimido, se deberán seguir los consejos referentes al olvido de la toma de comprimidos, tal como se exponen en el apartado “Conducta a seguir si se olvida la toma de algún comprimido”. Si la usuaria no desea cambiar su esquema normal de toma de comprimidos, debe tomar el/los comprimido/s adicionales necesarios de otro envase.
Cómo retrasar o adelantar periodos
Para retrasar un periodo, la usuaria debe continuar con el siguiente envase de Melteva sin realizar el intervalo libre de toma de comprimidos. Puede mantener esta extensión tanto como desee hasta el final del segundo envase. Durante la extensión la usuaria puede experimentar hemorragia por disrupción o manchado (spotting). Posteriormente, la toma regular de Melteva se reanuda tras el intervalo habitual de 7 días sin toma de comprimidos.
Para cambiar sus periodos a otro día de la semana al que la usuaria está acostumbrada con su esquema actual, se le puede aconsejar que acorte el siguiente intervalo libre de toma de comprimidos tantos días como desee. Cuanto más corto sea el intervalo, mayor es el riesgo de que no tenga hemorragia por privación, y de que experimente hemorragia por disrupción y manchado (spotting) durante la toma del segundo envase (igual que cuando se retrasa un periodo).
4.3 Contraindicaciones
No se deben utilizar AHCs en las siguientes condiciones. Si cualquiera de estos cuadros aparece por primera vez durante el uso de AOC, se debe suspender inmediatamente el tratamiento.
• Hipersensibilidad a los principios activos o a alguno de los excipientes.
• Presencia o riesgo de tromboembolismo venoso (TEV)
• Tromboembolismo venoso: TEV actual (con anticoagulantes) o antecedentes del mismo (p. ej., trombosis venosa profunda (TVP) o embolia pulmonar (EP)).
• Predisposición hereditaria o adquirida conocida al tromboembolismo venoso, como resistencia a la PCA (incluyendo el factor V Leiden), deficiencia de antitrombina III, deficiencia de proteína C, deficiencia de proteína S.
• Cirugía mayor con inmovilización prolongada (ver sección 4.4)
• Riesgo elevado de tromboembolismo venoso debido a la presencia de varios factores de riesgo (ver sección 4.4)
• Presencia o riesgo de tromboembolismo arterial (TEA)
• Tromboembolismo arterial: tromboembolismo arterial actual, antecedentes del mismo (p. ej. infarto de miocardio) o afección prodrómica (p. ej. angina de pecho)
• Enfermedad cerebrovascular: ictus actual, antecedentes de ictus o afección prodrómica (p. ej. accidente isquémico transitorio, AIT)
• Predisposición hereditaria o adquirida conocida al tromboembolismo arterial, tal como hiperhomocisteinemia y anticuerpos antifosfolípidos (anticuerpos anticardiolipina, anticoagulante del lupus)
• Antecedentes de migraña con síntomas neurológicos focales
• Riesgo elevado de tromboembolismo arterial debido a múltiples factores de riesgo (ver sección 4.4) o a la presencia de un factor de riesgo grave como:
• Diabetes mellitus con síntomas vasculares
• hipertensión grave
• dislipoproteinemia intensa
• Valvulopatías trombogénicas.
• Arritmias trombogénicas.
• Presencia o antecedentes de hepatopatía grave, siempre que los parámetros de función hepática no se hayan normalizado.
• Presencia o antecedentes de tumores hepáticos (benignos o malignos).
• Presencia o sospecha de neoplasias malignas de los órganos genitales o de la mama estrógeno dependientes.
• Hemorragia vaginal no diagnosticada.
• Embarazo conocido o sospecha del mismo.
4.4 Advertencias y precauciones especiales de empleo Advertencias
Si alguna de las afecciones o factores de riesgo que se mencionan a continuación está presente, se debe comentar con la idoneidad de Melteva.
Si alguna de estas afecciones o de estos factores de riesgo se agrava o aparece por primera vez, se debe aconsejar a la mujer que consulte con su médico para determinar si se debe interrumpir el uso de Melteva.
Riesgo de tromboembolismo venoso (TEV)
El uso de cualquier anticonceptvo hormonal combinado (AHC) aumenta el riesgo de tromboembolismo venoso (TEV), comparado con la no utilización. Los medicamentos que contienen levonorgestrel, norgestimato o noretisterona se asocian con el riesgo más bajo de TEV. Otros medicamentos como Melteva pueden tener hasta el doble de este nivel de riesgo. La decisión de utilizar cualquier medicamento diferente del que tiene el menor riesgo de TEV se debe tomar solamente después de comentarlo con la mujer para garantizar que comprende el riesgo de TEV con Melteva, cómo afectan sus actuales factores de riesgo a este riesgo y que su riesgo de TEV es mayor durante el
primer año de uso. También existen ciertas evidencias de que el riesgo aumenta cuando se reinicia el AHC después de una interrupción del uso de 4 semanas o más.
Entre las mujeres que no utilizan un AHC y que no están embarazadas, aproximadamente 2 de cada 10.000 presentarán un TEV en el plazo de un año. No obstante, el riesgo puede ser mucho mayor en cada mujer particular, en función de sus factores de riesgo subyacentes (ver a continuación).
Se estima1 que de cada 10.000 mujeres que utilizan un AHC que contiene gestodeno, entre 9 y 12 mujeres presentarán un TEV en un año; esto se compara con unas 62 en mujeres que utilizan un AHC que contiene levonorgestrel.
En ambos casos, el número de TEVs por año es inferior al número esperado en mujeres durante el embarazo o en periodo de posparto.
El TEV puede ser mortal en el 1-2% de los casos.
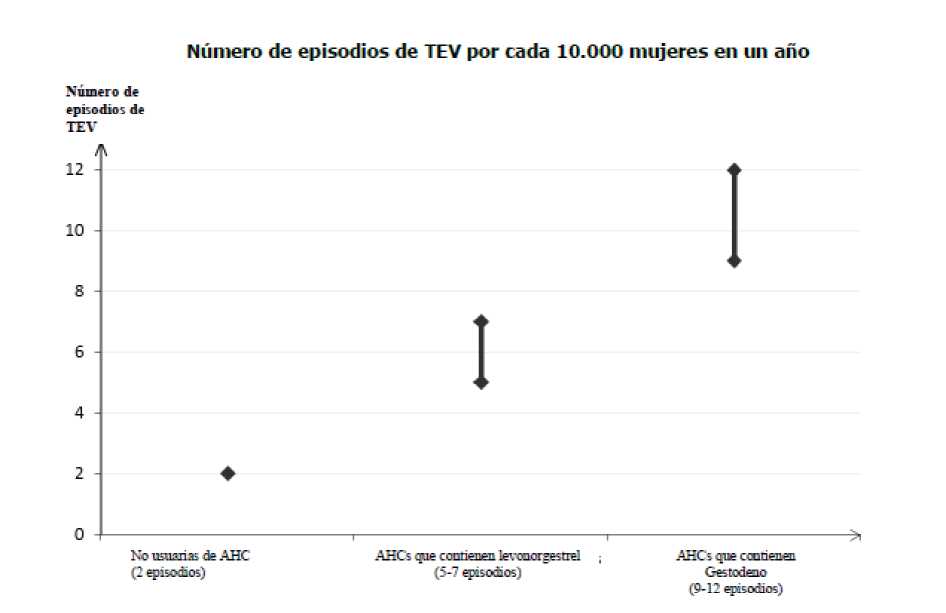
1 Estas incidencias se estimaron a partir de la totalidad de los datos de estudios epidemiológicos, utilizando riesgos relativos para los diferentes medicamentos comparados con los AHCs que contienen levonorgestrel.
2 Punto medio del intervalo 5 - 7 por cada 10.000 mujeres-año (MA), basado en un riesgo relativo para los AHCs que contienen levonorgestrel frente a la no utilización de aproximadamente 2,3 a 3,6
De forma extremadamente rara, se han notificado casos de trombosis en otros vasos sanguíneos, p. ej., en venas y arterias hepáticas, mesentéricas, renales o retinianas, en usuarias de AHC.
F actores de riesgo de TEV
El riesgo de complicaciones tromboembólicas venosas en usuarias de AHC puede aumentar sustancialmente en una mujer con factores de riesgo adicionales, en particular existen varios factores de riesgo (ver tabla).
Melteva está contraindicado si una mujer tiene varios factores de riesgo que la ponen en una situación de alto riesgo de trombosis venosa (ver sección 4.3). Si una mujer tiene más de un factor de riesgo, es posible que el aumento del riesgo sea mayor que la suma de los factores individuales; en este caso se debe tener en
cuenta su riesgo total de TEV. Si se considera que la relación beneficio / riesgo es negativa, no se debe prescribir un AHC (ver sección 4.3).
|
Factor de riesgo |
Comentario |
|
Obesidad (índice de masa corporal (IMC) superior a 30 kg/m2) |
El riesgo aumenta de forma sustancial con el aumento del IMC. Especialmente importante en mujeres con factores de riesgo adicionales. |
|
Inmovilización prolongada, la cirugía mayor, cualquier intervención quirúrgica de las piernas o pelvis, neurocirugía o traumatismo importante. Nota: La inmovilización temporal, incluyendo los viajes en avión > 4 horas, también puede ser un factor de riesgo de TEV, en especial en mujeres con otros factores de riesgo |
En estas circunstancias es aconsejable interrumpir el uso del parche/comprimido/anillo (en caso de intervención quirúrgica programada, al menos con cuatro semanas de antelación) y no reanudarlo hasta dos semanas después de que se recupere completamente la movilidad. Se debe utilizar otro método anticonceptivo para evitar un embarazo involuntario. Se debe considerar un tratamiento antitrombótico si no se ha interrumpido con antelación a la toma de Melteva |
|
Antecedentes familiares positivos (algún caso de tromboembolismo venoso en un hermano o en un progenitor, especialmente a una edad relativamente temprana, p. ej. antes de los 50 años) |
Si se sospecha que existe una predisposición hereditaria, la mujer se debe derivar a un especialista antes de tomar la decisión de usar un AHC |
|
Otras enfermedades asociadas al TEV |
Cáncer, lupus eritematoso sistémico, síndrome urémico hemolítico, enfermedad inflamatoria intestinal crónica (enfermedad de Crohn o colitis ulcerosa) y anemia de células falciformes |
|
Aumento de la edad |
En especial por encima de los 35 años |
No hay consenso sobre el posible papel de las venas varicosas y la tromboflebitis superficial en la aparición o progresión de la trombosis venosa.
Es preciso tener en cuenta el aumento del riesgo de tromboembolismo en el embarazo, y en particular en el periodo de 6 semanas del puerperio (para obtener información sobre “Embarazo y lactancia”, ver sección 4.6).
Síntomas de TEV (trombosis venosa profunda y embolia pulmonar)
En el caso de que se produzcan síntomas, se debe aconsejar a la mujer que busque asistencia médica urgente y que informe al profesional sanitario de que está tomando un AHC.
Los síntomas de trombosis venosa profunda (TVP) pueden incluir:
- Hinchazón unilateral de una pierna y/o pie o a lo largo de una vena de la pierna.
- Dolor o sensibilidad en la pierna, que tal vez se advierta sólo al ponerse de pie o al caminar.
- Aumento de la temperatura de la pierna afectada; enrojecimiento o decoloración de la piel de la pierna
Los síntomas de embolia pulmonar (EP) pueden incluir:
- Aparición repentina de disnea o respiración rápida injustificadas
- Tos repentina que puede estar asociada a hemoptisis
- Dolor torácico agudo
Aturdimiento intenso o mareo Latidos cardíacos acelerados o irregulares
Algunos de estos síntomas (p. ej. “disnea”, “tos” son inespecíficos y se pueden malinterpretar como trastornos más frecuentes o menos graves (p. ej. infecciones del tracto respiratorio).
Otros signos de oclusión vascular pueden incluir, dolor repentino, hi nchazón y ligera coloración azul de una extremidad.
Si la oclusión se produce en el ojo, los síntomas pueden variar desde la visión borrosa indolora, que puede evolucionar a pérdida de la visión. A veces la pérdida de la visión se puede producir casi de inmediato.
Riesgo de tromboembolismo arterial (TEA)
En ciertos estudios epidemiológicos se ha asociado al uso de los AHCs con un aumento del riesgo de tromboembolismo arterial (infarto de miocardio) o de accidente cerebrovascular (p. ej. accidente isquémico transitorio, ictus). Los episodios tromboembólicos arteriales pueden ser mortales.
F actores de riesgo de TEA
El riesgo de que se produzcan complicaciones tromboembólicas arteriales o un accidente cerebrovascular en las usuarias de AHC aumenta en mujeres con factores de riesgo (ver tabla). Melteva está contraindicado si una mujer tiene varios factores de riesgo de TEA o uno grave que la ponen en una situación de alto riesgo de trombosis arterial (ver sección 4.3). Si una mujer tiene más de un factor de riesgo, es posible que el aumento del riesgo sea mayor que la suma de los factores individuales; en este caso se debe tener en cuenta su riesgo total. Si se considera que la relación beneficio/riesgo es negativa, no se debe prescribir un AHC (ver sección 4.3).
Tabla: Factores de riesgo de TEA
|
Factor de riesgo |
Comentario |
|
Aumento de la edad |
En especial por encima de los 35 años |
|
Tabaquismo |
Se debe aconsejar a las mujeres que no fumen si desean utilizar un AHC. Se debe aconsejar encarecidamente a las mujeres de más de 35 años que continúan fumando que utilicen un método anticonceptivo diferente |
|
Hipertensión arterial | |
|
Obesidad (índice de masa corporal superior a 30 kg/m2). |
El riesgo aumenta de forma sustancial con el aumento del IMC Especialmente importante en mujeres con factores de riesgo adicionales |
|
Antecedentes familiares positivos (algún caso de tromboembolismo arterial en un hermano o en un progenitor, especialmente a una edad relativamente temprana, p. ej. menos de 50 años) |
Si se sospecha que existe una predisposición hereditaria, la mujer debe ser derivada a un especialista antes de tomar la decisión de usar un AHC |
|
Migraña |
Un aumento de la frecuencia o la intensidad de las migrañas durante el uso de AHC (que puede ser prodrómico de un acontecimiento cerebrovascular) puede motivar su interrupción inmediata. |
|
Otras enfermedades asociadas a acontecimientos vasculares adversos |
Diabetes mellitus, hiperhomocisteinemia, valvulopatía y fibrilación auricular, dislipoproteinemia y lupus eritematoso sistémico |
7 de 17
En el caso de que se produzcan síntomas, se debe aconsejar a la mujer que busque asistencia médica urgente y que informe al profesional sanitario de que está tomando un AH.
Los síntomas de un accidente cerebrovascular pueden incluir:
- Entumecimiento o debilidad repentinos de la cara, brazo o pierna, especialmente de un lado del cuerpo.
- Dificultad repentina para caminar, mareo, pérdida del equilibrio o de la coordinación.
- Confusión repentina, dificultad para hablar o para comprender.
- Dificultad repentina de visión en un ojo o en ambos
- Cefalea repentina, intensa o prolongada sin causa conocida.
- Pérdida del conocimiento o desmayo, con o sin convulsiones
Los síntomas temporales sugieren que el episodio es un accidente isquémico transitorio (AIT).
Los síntomas de infarto de miocardio (IM) pueden incluir:
- Dolor, molestias, presión, pesadez, sensación de opresión o plenitud en el tórax, brazo o debajo del esternón
- Malestar que irradia a la espalda, la mandíbula, la garganta, el brazo o el estómago
- Sensación de plenitud, indigestión o ahogo
- Sudoración, náuseas, vómitos o mareo
- Debilidad extrema, ansiedad o falta de aliento
- Latidos cardiacos acelerados o irregulares
• Tumores
En algunos estudios epidemiológicos se ha comunicado un aumento del riesgo de cáncer cervical en usuarias de AOC a largo plazo, pero sigue existiendo controversia acerca del grado en que este hallazgo es atribuible al efecto producido por los factores de confusión como son el comportamiento sexual y el virus del papiloma humano (VPH).
Un metaanálisis realizado sobre 54 estudios epidemiológicos ha informado que existe un ligero incremento del riesgo relativo (RR= 1,24) de presentar cáncer de mama diagnosticado en mujeres que están usando actualmente AOC, en comparación con las que nunca los han tomado. El incremento de este riesgo desaparece gradualmente en el curso de los 10 años siguientes a la suspensión de los AOC. El cáncer de mama es raro en mujeres menores de 40 años. El exceso de diagnósticos de cáncer de mama en usuarias actuales y recientes de AOC es pequeño en relación con el riesgo total de cáncer de mama. El incremento del riesgo puede ser debido a un diagnóstico de cáncer de mama más precoz en usuarias de AOC, por estar sometidas a una vigilancia clínica más regular, a los efectos biológicos de los AOC o a una combinación de ambos. Por otro lado, los cánceres de mama que se diagnostican en mujeres usuarias de AOC tienden a ser menos avanzados clínicamente que los diagnosticados en las no usuarias de AOC.
Cáncer de ovario
El cáncer de ovario se produce con menos frecuencia que el cáncer de mama.
Las evidencias epidemiológicas de un gran meta-análisis sugieren un riesgo ligeramente mayor en mujeres en tratamiento con THS con estrógenos solos o con combinación de estrógenos-progestágenos, que se hace evidente a los 5 años de administración y disminuye con el tiempo después de interrumpir el tratamiento. Algunos otros estudios, incluido el ensayo WHI, sugieren que el uso de THS combinadas puede asociarse a un riesgo similar o ligeramente inferior (ver sección 4.8)
En raras ocasiones se han comunicado tumores hepáticos benignos, y más raramente aún malignos, en usuarias de AOC. En casos aislados estos tumores han provocado hemorragias intraabdominales con riesgo vital. Debe considerarse la posibilidad de un tumor hepático en el diagnóstico diferencial de mujeres que toman AOC y presentan dolor abdominal superior intenso, aumento del tamaño del hígado o signos de hemorragia intraabdominal.
Se ha observado un incremento leve del riesgo relativo de cáncer cervical y de neoplasia intraepitelial de cérvix. Dada la influencia biológica de los AOC sobre estas lesiones, se recomienda que, en caso de prescribir un AOC se hagan citologías cervicales periódicas.
• Otras afecciones
En las mujeres con hipertrigliceridemia, o con antecedentes familiares de la misma, puede existir un aumento del riesgo de padecer pancreatitis durante el empleo de AOC.
Los estrógenos incrementan las lipoproteínas de alta densidad (HDL-colesterol), mientras que los progestágenos disminuyen el HDL-colesterol sérico. Algunos progestágenos pueden elevar el nivel de lipoproteínas de baja densidad (LDL) y dificultar el control de las hiperlipidemias. El efecto neto de un anticonceptivo depende del balance alcanzado entre la dosis de estrógeno y progestágeno y la naturaleza y cantidad absoluta de progestágeno que contiene el preparado. Las mujeres que han sido tratadas por hiperlipidemias deberán ser sometidas a seguimiento si deciden tomar anticonceptivos orales.
Durante el empleo de AOC se ha observado que muchas usuarias presentan pequeños incrementos de la tensión arterial, aunque raramente tienen una relevancia clínica. No obstante, si aparece una hipertensión clínicamente significativa y sostenida durante el uso de AOC, entonces es prudente que el médico retire el AOC y trate la hipertensión. Cuando se considere oportuno puede reanudarse el uso de AOC si con el tratamiento antihipertensivo se pueden lograr valores de tensión normales. Si en mujeres con hipertensión, antecedentes de hipertensión o enfermedades relacionadas con la hipertensión, como ciertas nefropatías, se emplean anticonceptivos orales, se recomienda una estrecha vigilancia, interrumpiéndose el tratamiento si se detecta un incremento significativo de la presión arterial.
En mujeres que presentan hiperplasia endometrial el médico debe valorar cuidadosamente la relación riesgo-beneficio antes de la prescripción de AOC, y vigilar estrechamente a la paciente durante el período de tratamiento, realizando citologías cervicales periódicamente.
Aunque no se ha demostrado de forma concluyente que exista una asociación, se ha informado que las siguientes afecciones pueden aparecer o agravarse con el embarazo y con el uso de AOC: ictericia y/o prurito relacionados con colestasis, formación de cálculos biliares, porfiria, lupus eritematoso sistémico, síndrome hemolítico urémico, corea de Sydenham, herpes gravídico y pérdida de audición por otosclerosis.
Los trastornos agudos o crónicos de la función hepática requieren la suspensión del uso de AOC hasta que los marcadores de función hepática retornen a valores normales. La recurrencia de una ictericia colestásica que apareció por primera vez durante un embarazo, o durante el uso previo de hormonas sexuales, requiere la suspensión del AOC.
Los AOC pueden alterar la resistencia periférica a la insulina y la tolerancia a la glucosa. No existe evidencia de que sea necesario alterar el régimen terapéutico en diabéticas que usan AOC de baja dosis (con < 0,05 mg de etinilestradiol). No obstante, las mujeres diabéticas deben ser vigiladas cuidadosamente mientras tomen AOC.
Se ha asociado el uso de AOC con la enfermedad de Crohn y la colitis ulcerosa.
Ocasionalmente puede producirse cloasma, especialmente en mujeres con antecedentes de cloasma gravídico. Las mujeres con tendencia al cloasma deben evitar la exposición al sol o a los rayos ultravioleta mientras tomen AOC.
Si aparece un cuadro severo de depresión se deberá suspender la medicación y emplear un método anticonceptivo alternativo. Se deberá vigilar a las mujeres con antecedentes de depresión.
Exploración / consulta médica
Antes de iniciar o reanudar el tratamiento con Melteva, se debe realizar una anamnesis completa (incluidos los antecedentes familiares) y descartar un posible embarazo. Se debe medir la tensión arterial y realizar una exploración física, guiada por las contraindicaciones (ver sección 4.3) y por las advertencias (ver sección 4.4). Es importante dirigir la atención de la mujer hacia la información sobre la trombosis venosa y arterial, incluido el riesgo de Melteva en comparación con otros AHCs, los síntomas de TEV y TEA, los factores de riesgo conocidos y qué debe hacer en caso de sospecha de trombosis.
También se debe indicar a la mujer que lea cuidadosamente el prospecto y siga las instrucciones allí descritas. La frecuencia y la naturaleza de las exploraciones deben basarse en las directrices clínicas establecidas y se adaptarán a cada mujer en particular.
Debe advertirse a las mujeres que los anticonceptivos hormonales no protegen frente a la infección por VIH (SIDA)
Reducción de la eficacia
La eficacia de los AOC puede disminuir si la usuaria olvida tomar algún comprimido (véase el apartado “Conducta a seguir en caso de olvido de la toma de comprimidos”), si presenta trastornos gastrointestinales (véase el apartado “Consejos en caso de trastornos gastrointestinales”), o si toma alguna medicación concomitante (véase el apartado 4.5).
No deben tomarse preparaciones a base de plantas medicinales con Hierba de San Juan (Hypericum perforatum) simultáneamente con Melteva, porque sus niveles plasmáticos pueden reducirse con riesgo de embarazo no esperado y hemorragias intermenstruales (véase el apartado 4.5 Interacciones).
Irregularidades en el control del ciclo
Durante el empleo de cualquier AOC se puede producir sangrado intermenstrual (manchado o hemorragia por disrupción), especialmente durante los primeros meses de uso. Por consiguiente, la valoración de cualquier sangrado irregular es sólo significativa tras un intervalo de adaptación de unos tres ciclos.
Si las irregularidades de sangrado persisten o se producen tras ciclos previamente regulares, deberán tenerse en cuenta posibles causas no hormonales, y están indicadas medidas diagnósticas apropiadas para excluir procesos malignos, infecciones o embarazo.
En algunas mujeres puede no producirse la hemorragia por privación durante el intervalo libre de toma de comprimidos. Si el AOC se ha tomado siguiendo las instrucciones descritas en el apartado 4.2, es improbable que la mujer esté embarazada. Sin embargo, si el AOC no se ha tomado siguiendo estas instrucciones antes de producirse la primera falta de la hemorragia por privación, o si faltan dos hemorragias por privación, se debe descartar un embarazo antes de continuar con el uso del AOC.
Este medicamento contiene lactosa. Los pacientes con intolerancia hereditaria a galactosa, de insuficiencia de lactasa de Lapp (insuficiencia observada en ciertas poblaciones de Laponia) o problemas de absorción de glucosa o galactosa no deben tomar este medicamento.
Este medicamento contiene sacarosa. Los pacientes con intolerancia hereditaria a la fructosa, problemas de absorción a la glucosa o galactosa, o insuficiencia de sacarasa-isomaltasa, no deben tomar este medicamento.
4.5 Interacción con otros medicamentos y otras formas de interacción
Las interacciones entre anticonceptivos orales y otros fármacos pueden dar lugar a hemorragia por disrupción y/o fallo de la anticoncepción. En la literatura se han descrito las siguientes interacciones.
Medicamentos que pueden disminuir la concentración sérica de etinilestradiol
La reducción de la concentración de etinilestradiol puede aumentar la incidencia de sangrado intermenstrual e irregularidades menstruales, y reducir la eficacia del anticonceptivo oral.
1. Por reducción del tránsito intestinal
- Antiácidos (principalmente los que contienen magnesio)
- Purgantes
- Algunos antibióticos como la eritromicina
2. Por inducción del metabolismo (isoenzima. 3A4 del citocromo P450)
- Anticonvulsivantes: hidantoínas (fenitoína), barbitúricos (fenobarbital), primidona, etosuximida, carbamazepina, oxcarbazepina, topiramato, felbamato.
- Antituberculostáticos: rifampicina, rifabutina.
- Otros: griseofulvina, lansoprazol, modafinil, Hypericum perforatum (Hierba de San Juan). En el caso de este último el efecto inductor puede persistir durante al menos 2 semanas después de dejar el tratamiento con hierba de San Juan.
3. Por disminución de la circulación enterohepática
- Penicilina y derivados
- Tetraciclinas
4. Otros
- Algunos medicamentos retrovirales: ritonavir, nelfinavir, nevirapina.
Durante el tratamiento con cualquiera de estos fármacos deben utilizar temporalmente un método de barrera además de Melteva, o elegir otro método de anticoncepción si dichos medicamentos van a ser utilizados durante periodos prolongados de tiempo. Con fármacos inductores de enzimas microsomales, el método de barrera debe utilizarse mientras dure la administración concomitante del fármaco, y durante los 28 días siguientes a su suspensión. Las mujeres en tratamiento con antibióticos (excepto rifampicina y griseofulvina) deben utilizar un método de barrera hasta 7 días después de su suspensión. Si el periodo durante el cual se usa el método de barrera sobrepasa el final de los comprimidos del envase de Melteva, se comenzará el siguiente envase de Melteva sin respetar el intervalo usual libre de toma de comprimidos.
• Medicamentos que pueden incrementar la concentración sérica de etinilestradiol
- Atorvastatina
- inhibidores competitivos por sulfatación en la pared intestinal, tales como ácido ascórbico (vitamina C) y paracetamol (acetaminofeno).
- sustancias que inhiban la isoenzima 3A4 del citocromo P450, tales como indinavir, fluconazol y troleandomicina.
• Medicamentos cuya acción puede modificarse por los anticonceptivos orales
- Anticoagulantes orales: los AOC reducen el efecto de los anticoagulantes orales probablemente debido al efecto antagonista sobre algunos factores de la coagulación, sin embargo, potencian la acción del acenocumarol.
- Antidiabéticos orales e insulina: los AOC reducen la tolerancia a la glucosa, dando lugar a una hiperglucemia y pudiendo restar eficacia a los antidiabéticos orales e insulina.
El etinilestradiol puede interferir en el metabolismo de otros fármacos por inhibición de las enzimas microsomales hepáticas o por inducción de la conjugación hepática de fármacos, particularmente glucuronización. De acuerdo a esto, la concentración en plasma y tejidos puede:
A. Incrementarse
- Ciclosporina: la administración concomitante con AOC incrementa el riesgo de hepatotoxicidad.
- P-bloqueantes: los AOC incrementan el AUC y las concentraciones plasmáticas de metoprolol, oxprenolol y propanolol pero, estadísticamente sólo es significativo para el metoprolol.
- Teofilina
- Corticoides: prednisolona. Los AOC incrementan los niveles de las proteínas transportadoras de corticoides, elevándose la proporción de corticoides unidos a la misma, retrasándose su eliminación y alargándose su vida media, con el peligro de potenciar sus efectos tóxicos.
- Flunarizina: se ha observado que el tratamiento concomitante de flunarizina y anticonceptivos orales incrementa el riesgo de galactorrea.
B. Disminuirse
- Analgésicos: el etinilestradiol puede reducir la intensidad y duración del efecto analgésico del paracetamol y los salicilatos.
- Clofibratos
Debe consultarse la información de prescripción de los medicamentos concomitantes para identificar
posibles interacciones.
Pruebas de laboratorio
La utilización de anticonceptivos orales puede afectar los resultados de ciertas pruebas de laboratorio:
• Los parámetros bioquímicos de función hepática (reducción de la bilirrubina y la fosfatasa alcalina), tiroidea (aumento de la T3 y T4 total debido a un aumento de TBG, reducción de la producción de resina T3 libre), adrenal (aumento del cortisol en plasma, aumento del cortisol unido a globulina, reducción de la DHGA) y renal (aumento de la creatinina).
• Los niveles plasmáticos de proteínas (transportadoras), p. ej., globulina fijadora de corticosteroides y fracciones lipídicas/lipoprotéicas.
• Parámetros del metabolismo de los carbohidratos (la tolerancia a la glucosa puede verse disminuida) y parámetros de coagulación y fibrinolisis (aumento de protrombina y de los factores VII, VIII, IX y X; disminución de la antitrombina III; aumento de la agregabilidad plaquetaria inducida por norepinefrina).
• Descenso de los folatos séricos. Esto debe ser considerado en mujeres que se quedan embarazadas al poco tiempo de interrumpir el tratamiento con AOC, siendo aconsejable la toma de suplementos de ácido fólico antes de la concepción.
Por lo general, los cambios permanecen dentro de los límites normales de laboratorio. Debe informarse al
laboratorio acerca de la utilización de anticonceptivos orales.
4.6 Fertilidad, embarazo y lactancia Embarazo
Melteva no está indicado durante el embarazo.
Si se produce un embarazo durante el tratamiento con Melteva se debe suspender su administración inmediatamente. No obstante, estudios epidemiológicos extensos no han revelado un aumento del riesgo de padecer defectos congénitos en hijos de mujeres que han empleado AOC antes de la gestación, ni un efecto teratogénico cuando se tomaron AOC de forma inadvertida durante los primeros días del embarazo.
Se debe tener en cuenta el aumento del riesgo de TEV durante el periodo de posparto cuando se reinicia la administración con Melteva (ver sección 4.2 y 4.4)
Lactancia
La lactancia puede verse influida por AOC ya que pueden reducir la cantidad de leche materna y modificar su composición. Por tanto, generalmente no se debe recomendar el uso de AOC hasta finalizar el periodo de lactancia (véase el apartado 4.2 “Posología y forma de administración”). Pueden ser excretados con la leche materna pequeñas cantidades de anticonceptivos orales y/o sus metabolitos, pero no hay evidencia de que esto afecte adversamente la salud del niño.
4.7 Efectos sobre la capacidad para conducir y utilizar máquinas
No se han observado efectos.
4.8 Reacciones adversas
Las reacciones adversas se enumeran en orden decreciente de gravedad dentro de cada intervalo de frecuencia.
El uso de anticonceptivos orales se ha asociado con:
- Incremento del riesgo de neoplasia cervical intraepitelial y cáncer cervical.
- Incremento del riesgo de diagnóstico de cáncer de mama (véase el apartado 4.4 Advertencias y precauciones especiales de empleo).
- Cáncer de ovario. El uso de THS con estrógenos solos o con combinación de estrógenos-progestágenos se ha asociado a un riesgo ligeramente superior de aparición de cáncer de ovario (ver sección 4.4) Un meta-análisis de 52 estudios epidemiológicos indicó mayor riesgo de aparición de cáncer de ovario en mujeres con tratamiento con THS en comparación con mujeres que nunca habían sido tratadas con THS (RR 1,43 IC 95% 1,31-1,56). En mujeres con edades comprendidas entre 50 y 54 años en tratamiento con THS durante 5 años, se produjo 1 caso adicional por 2.000 pacientes. En mujeres de 50 a 54 años no tratadas con THS, se observaron alrededor de 2 casos de cáncer por cada 2.000 mujeres en un periodo de 5 años.
- Descripción de reacciones adversas seleccionadas
- Se ha observado un aumento del riesgo de episodios trombóticos y tromboembólicos arteriales y venosos, entre ellos infarto de miocardio, accidente cerebrovascular, accidentes isquémicos transitorios, trombosis venosa y embolia pulmonar, en mujeres que utilizan AHCs, que se comentan con más detalle en la sección 4.4
Las reacciones adversas se citan a continuación clasificadas según su frecuencia de acuerdo al siguiente criterio:
Muy frecuentes: >1/10 Frecuentes: >1/100, <1/10 Poco frecuentes: >1/1.000, <1/100 Raras: >1/10.000, <1/1.000 Muy raras: <1/10.000
1. Infecciones comunes
Frecuentes: vaginitis, incluyendo candidiasis.
2. Trastornos del sistema inmunológico
Raras: reacciones anafilácticas/anafilactoides, incluyendo casos muy raros de urticaria, angioedema y reacciones graves con síntomas respiratorios y circulatorios.
Muy raras: Exacerbación del lupus eritematoso sistémico.
3. Trastornos del metabolismo y de la nutrición
Poco frecuentes: cambios en el apetito (aumento o disminución).
Raras: intolerancia a la glucosa.
Muy raras: exacerbación de la porfiria.
4. Trastornos psiquiátricos
Frecuentes: cambios de humor, incluyendo depresión; cambios en la libido.
5. Trastornos del sistema nervioso
Muy frecuentes: cefaleas, incluyendo migrañas.
Frecuentes: nerviosismo, vértigo,
Muy raras: exacerbación de corea.
6. Trastornos oculares
Raras: intolerancia a las lentes de contacto.
Muy raras: neuritis óptica*, trombosis vascular retinal.
7. Trastornos vasculares
Muy raras: agravamiento de varices.
Raras: tromboembolismo venoso y tromboembolismo arterial
8. Trastornos gastrointestinales Frecuentes: náuseas, vómitos, dolor abdominal.
Poco frecuentes: cólicos, hinchazón.
Muy raras: pancreatitis, adenomas hepáticos, carcinoma hepatocelular.
9. Trastornos hepatobiliares Raras: ictericia colestásica.
Muy raras: colecistopatía incluyendo cálculos biliares**.
10. Trastornos de la piel y del tejido subcutáneo Frecuentes: acné.
Poco frecuentes: rash, reacciones de fotosensibilidad, cloasma que puede persistir, hirsutismo, alopecia. Raras: eritema nodoso.
Muy raras: eritema multiforme.
11. Trastornos renales y urinarios Muy raras: síndrome hemolítico urémico.
12. Trastornos del aparato reproductor y de la mama Muy frecuentes: sangrados, manchados.
Frecuentes: dolor mamario, tensión mamaria, aumento mamario, secreción mamaria, dismenorrea, cambios en el flujo menstrual, cambios en la secreción vaginal y ectropión cervical, amenorrea.
13. Trastornos generales y alteraciones en el lugar de administración Frecuentes: retención de líquidos, edema, cambios de peso (ganancia o pérdida).
14. Exploraciones complementarias
Poco frecuentes: aumento de la presión sanguínea, cambios en los niveles lipídicos séricos, incluyendo hipertrigliceridemia.
Raras: disminución de los niveles séricos de folatos***.
(*) La neuritis óptica puede llevar a una pérdida de la visión completa o parcial.
(**) Los anticonceptivos orales pueden empeorar enfermedades vesiculares preexistentes y acelerar el desarrollo de éstas en mujeres previamente asintomáticas.
(***) Los niveles de folato sérico pueden verse disminuidos por la terapia con anticonceptivos orales. Esto puede tener importancia clínica en mujeres que se queden embarazadas poco después de dejar de tomarlos.
Notificación de sospechas de reacciones adversas:
Es importante notificar sospechas de reacciones adversas al medicamento tras su autorización. Ello permite una supervisión continuada de la relación beneficio/riesgo del medicamento. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones adversas a través del Sistema Español de Farmacovigilancia de medicamentos de Uso Humano: https://www.notificaram.es.
4.9 Sobredosis
No se han notificado reacciones adversas graves por sobredosis. Los síntomas que pueden aparecer en este caso son: náuseas, vómitos, y, en adolescentes, ligera hemorragia vaginal. No existen antídotos y el tratamiento debe ser sintomático.
5. PROPIEDADES FARMACOLÓGICAS
5.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: anticonceptivos hormonales sistémicos. Código ATC: G03AA10
El efecto anticonceptivo de los AOC se basa en la interacción de varios factores. Se considera que los más importantes son la inhibición de la ovulación y los cambios en la secreción cervical. Además de la protección contra el embarazo, los AOC tienen varias propiedades positivas que, junto con las propiedades negativas (véase “Advertencias” y “Reacciones Adversas”), pueden ser útiles al decidir el método de control de la natalidad. El ciclo es más regular, la menstruación es, con frecuencia, menos dolorosa y el sangrado es menos intenso. Esto último puede dar lugar a una reducción en la aparición de déficit de hierro. Al margen de esto, existe evidencia de disminución del riesgo de cáncer de endometrio y ovario. Además, se ha demostrado que los AOC de dosis más alta (0,05 mg de etinilestradiol) reducen la incidencia de quistes de ovario, enfermedad inflamatoria pélvica, patología mamaria benigna y embarazo ectópico. Aún está por confirmar si esto también se puede aplicar a los AOC de menor dosis.
5.2 Propiedades farmacocinéticas
• Gestodeno
Absorción
Gestodeno administrado por vía oral se absorbe rápida y completamente. Aproximadamente 1 hora después de una administración única, se alcanzan concentraciones plasmáticas máximas de 4 ng/ml. La biodisponibilidad es aproximadamente del 99%.
Distribución
Gestodeno se fija a la albúmina plasmática y a la globulina fijadora de hormonas sexuales (SHBG). Sólo el 1-2% de las concentraciones plasmáticas totales del fármaco están presentes como esteroide libre, el 50-70% se fija específicamente a la SHBG. El aumento de la SHBG inducido por el etinilestradiol influye sobre la proporción de gestodeno fijado a proteínas plasmáticas, produciendo un aumento de la fracción unida a la SHBG y una disminución de la fracción unida a la albúmina. El volumen aparente de distribución de gestodeno es de 0,7 l/kg.
Metabolismo
Gestodeno es metabolizado completamente por las vías conocidas del metabolismo de los esteroides. La tasa de aclaramiento del plasma es de 0,8 ml/min/kg. No se encontró ninguna interacción directa cuando se administró conjuntamente y de forma aguda gestodeno con etinilestradiol.
Eliminación
Los niveles plasmáticos de gestodeno disminuyen en dos fases. La fase terminal de disposición se caracteriza por una semivida de 12-15 horas. El gestodeno no se excreta sin metabolizar. Sus metabolitos se excretan por vía urinaria y biliar en proporción aproximada de 6:4. La semivida de excreción de los metabolitos es de aproximadamente 1 día.
Estado de equilibrio
La farmacocinética del gestodeno está influida por los niveles de SHBG, que se triplican cuando se administra junto con etinilestradiol. Tras la administración diaria, los niveles plasmáticos del fármaco
aproximadamente se cuadruplican, alcanzando el estado de equilibrio durante la segunda mitad del ciclo de tratamiento.
• Etinilestradiol
Absorción
Etinilestradiol administrado por vía oral se absorbe rápida y completamente. Se alcanzan concentraciones plasmáticas máximas de aproximadamente 80 pg/ml entre 1-2 horas. Durante la absorción y primer paso hepático etinilestradiol es metabolizado extensamente, dando lugar a una biodisponibilidad oral media aproximada del 45% con una gran variación interindividual de aproximadamente el 20-65%.
Distribución
Etinilestradiol se une en gran medida, pero no específicamente, a la albúmina plasmática (aproximadamente en un 98%), e induce un aumento en las concentraciones plasmáticas de SHBG. Se determinó un volumen aparente de distribución de aproximadamente 2,8-8,6 l/kg.
Metabolismo
Etinilestradiol sufre una conjugación pre-sistémica en la mucosa del intestino delgado y el hígado. Etinilestradiol es metabolizado principalmente por hidroxilación aromática, pero se forman una gran variedad de metabolitos hidroxilados y metilados, y éstos aparecen como metabolitos libres y conjugados con glucurónidos y sulfatos. Se determinó una tasa de aclaramiento de 2,3-7 ml/min/kg.
Eliminación
Los niveles plasmáticos de etinilestradiol disminuyen en dos fases de disposición caracterizadas por semividas de aproximadamente 1 hora y de 10-20 horas respectivamente. El fármaco no se excreta sin metabolizar, siendo excretados los metabolitos de etinilestradiol por vía urinaria y biliar, en una proporción de 4:6. La semivida de excreción de los metabolitos es de aproximadamente 1 día.
Estado de equilibrio
Según la semivida variable de la fase de disposición terminal plasmática y la ingestión diaria, los niveles plasmáticos en estado de equilibrio de etinilestradiol se alcanzarán aproximadamente después de una semana.
5.3 Datos preclínicos sobre seguridad
Basándose en estudios convencionales de toxicidad con dosis repetidas, genotoxicidad, potencial carcinogénico y toxicidad sobre la reproducción, los datos preclínicos no revelaron riesgos especiales en humanos. No obstante, debe tenerse en cuenta que los esteroides sexuales pueden promover el crecimiento de determinados tejidos y tumores hormonodependientes.
6 . DATOS FARMACÉUTICOS
6.1 Lista de excipientes
Núcleo del comprimido:
Lactosa
Almidón de maíz Povidona
Edetato de calcio y sodio Estearato de magnesio (E470b)
Recubrimiento:
Sacarosa
Povidona
Poliglicol
¡m
Carbonato de calcio Talco
Cera montana glicolada
6.2 Incompatibilidades No procede.
6.3 Periodo de validez
36 meses
6.4 Precauciones especiales de conservación
Inferior a 30°C. Conservar en el embalaje original.
6.5 Naturaleza y contenido del envase
Envases blister de aluminio y PVC con 21 comprimidos y 3x21 comprimidos.
6.6 Precauciones especiales de eliminación y otras manipulaciones
Ninguna especial.
7. TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Teva Pharma S.L.U.
c/ Anabel Segura 11, Edificio Albatros B, 1a planta Alcobendas 28108 Madrid (España)
8. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
69361
9. FECHA DE LA PRIMERA AUTORIZACIÓN/ RENOVACIÓN DE LA AUTORIZACIÓN
25 Octubre 2007
10. FECHA DE LA REVISIÓN DEL TEXTO
Marzo 2016
17 de 17