Gazyvaro 1000Mg Concentrado Para Solucion Para Perfusion
ANEXO I
RESUMEN DE CARACTERÍSTICAS DEL PRODUCTO
Este medicamento está sujeto a seguimiento adicional, lo que agilizará la detección de nueva información sobre su seguridad. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones adversas. Ver la sección 4.8, en la que se incluye información sobre cómo notificarlas.
1. NOMBRE DEL MEDICAMENTO
Gazyvaro 1.000 mg concentrado para solución para perfusión.
2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Un vial de 40 ml de concentrado contiene 1.000 mg de obinutuzumab, que corresponde con una concentración antes de la dilución de 25 mg/ml.
Obinutuzumab es un anticuerpo monoclonal anti-CD20 humanizado tipo II de la subclase IgG1 obtenido mediante la humanización del anticuerpo murino B-Ly1 parental y producido a partir de un cultivo de células de ovario de hámster chino mediante técnicas de ADN recombinante.
Para consultar la lista completa de excipientes, ver sección 6.1
3. FORMA FARMACÉUTICA
Concentrado para solución para perfusión.
Líquido transparente, de incoloro a ligeramente marrón.
4. DATOS CLÍNICOS
4.1 Indicaciones terapéuticas
Leucemia Linfática Crónica (LLC)
Gazyvaro está indicado en combinación con clorambucilo para el tratamiento de pacientes adultos con leucemia linfática crónica (LLC), no tratados previamente y con comorbilidades que les hace no ser adecuados para un tratamiento basado en una dosis completa de fludarabina (ver sección 5.1).
Linfoma Folicular (LF)
Gazyvaro en combinación con bendamustina seguido de Gazyvaro en mantenimiento, está indicado para el tratamiento de pacientes con linfoma folicular (LF) que no han respondido o han progresado durante o hasta 6 meses después del tratamiento con rituximab o con un régimen con rituximab.
4.2 Posología y forma de administración
Gazyvaro se debe administrar bajo la estrecha supervisión de un médico con experiencia, y en un entorno que disponga de forma inmediata de un equipo completo de reanimación.
Posología
Profilaxis y premedicación para el síndrome de lisis tumoral (SLT)
Los pacientes con una alta carga tumoral y/o un recuento alto de linfocitos en circulación (>25 * 109/l) y/o insuficiencia renal (ClCr <70 mL/min) se consideran en riesgo de SLT y deben recibir profilaxis. La profilaxis debe constar de una adecuada hidratación y administración de uricostáticos (por ejemplo, alopurinol), o un tratamiento alternativo adecuado como urato oxidasa (por ejemplo, rasburicasa),
empezando de 12 a 24 horas antes de iniciar la perfusión de Gazyvaro de acuerdo a la práctica habitual (ver sección 4.4). Los pacientes deben continuar recibiendo profilaxis repetidas antes de cada siguiente perfusión, si se considera apropiado.
Profilaxis y premedicación para reacciones relacionadas con la perfusión (RRP)
La premedicación para reducir el riesgo de las reacciones relacionadas con la perfusión se describe en la tabla 1 y 2 (ver también sección 4.4). La premedicación con corticoesteroides está recomendada en pacientes con LF y es obligatoria para pacientes con LLC en el primer ciclo (ver tabla1). La premedicación para perfusiones posteriores y otra premedicación se debe administrar como se describe a continuación.
Durante las perfusiones intravenosas de Gazyvaro, el paciente puede presentar hipotensión como síntoma de RRP. Por lo tanto, se debe considerar la suspensión de los tratamientos antihipertensivos desde 12 horas antes y durante cada perfusión de Gazyvaro y una hora después de finalizada cada perfusión de Gazyvaro (ver sección 4.4).
Tabla 1 Premedicación que se debe administrar antes de la perfusión de Gazyvaro para
reducir el riesgo de reacciones relacionadas con la perfusión en pacientes con LLC (ver sección 4.4)
|
Día del ciclo de tratamiento |
Pacientes que requieren premedicación |
Premedicación |
Administración |
|
Ciclo 1: día 1 |
Corticosteroide intravenoso1 (obligatorio) |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro | |
|
Todos los pacientes |
Analgésico / antipirético oral2 |
Al menos 30 minutos antes de la perfusión de Gazyvaro | |
|
Antihistamínico3 | |||
|
Ciclo 1: día 2 |
Corticosteroide intravenoso1 (obligatorio) |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro | |
|
Todos los pacientes |
Analgésico / antipirético oral2 |
Al menos 30 minutos antes de la perfusión de Gazyvaro | |
|
Antihistamínico3 | |||
|
Pacientes sin RRP durante la perfusión anterior |
Analgésico/antipirético oral2 |
Al menos 30 minutos antes de la perfusión de Gazyvaro | |
|
Todas las |
Pacientes con RRP (Grado 1 ó 2) en la perfusión anterior |
Analgésico/antipirético oral2 Antihistamínico3 | |
|
perfusiones posteriores |
Pacientes con RRP de Grado 3 en la perfusión anterior, OR Pacientes |
Corticosteroide intravenoso1 |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro |
|
con recuentos de linfocitos >25 x 109/l antes del siguiente tratamiento |
Analgésico / antipirético oral2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
1100 mg prednisona/prednisolona o 20 mg dexametasona u 80 mg de metilprednisolona.
No se debe administrar hidrocortisona ya que no ha sido eficaz para reducir la tasa de RRP. 2Por ejemplo, 1.000 mg de acetaminofeno /paracetamol 3Por ejemplo, 50 mg de difenhidramina
|
Día del ciclo de tratamiento |
Pacientes que requieren premedicación |
Premedicación |
Administración |
|
Ciclo 1: día 1 |
Todos los pacientes |
Corticosteroide intravenoso1 (recomendado) |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro |
|
Analgésico / antipirético oral2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión de Gazyvaro | ||
|
Todas las perfusiones posteriores |
Pacientes sin RRP durante la perfusión anterior |
Analgésico/antipirético oral2 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
|
Pacientes con RRP (Grado 1 ó 2) en la perfusión anterior |
Analgésico/antipirético oral2 Antihistamínico3 | ||
|
Pacientes con RRP de Grado 3 en la perfusión anterior, O Pacientes con recuento de linfocitos >25 * 109/l antes del siguiente tratamiento |
Corticosteroide intravenoso1 |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro | |
|
Analgésico / antipirético oral2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
1100 mg prednisona/prednisolona o 20 mg dexametasona u 80 mg de metilprednisolona No se debe administrar hidrocortisona ya que no ha sido eficaz para reducir la tasa de RRP.
2Por ejemplo, 1.000 mg de acetaminofeno/paracetamol 3Por ejemplo, 50 mg de difenhidramina
Dosis
Leucemia Linfática Crónica (LLC, en combinación con clorambucilo1)
Las dosis recomendadas de Gazyvaro en combinación con clorambucilo para pacientes con LLC se indican en la tabla 3.
Ciclo 1
La dosis recomendada de Gazyvaro en combinación con clorambucilo es 1.000 mg administrados el día 1 y el día 2 (o continuación del día 1), y en el día 8 y día 15 del primer ciclo de tratamiento de 28 días.
Se deben preparar dos bolsas para la perfusión del día 1 y día 2 (100 mg para el día 1 y 900 mg para el día 2). Si la perfusión de la primera bolsa se completa sin modificarse la velocidad de perfusión o sin interrupciones, la segunda bolsa se podrá administrar el mismo día (no es necesario posponer la dosis ni repetir la premedicación), siempre y cuando el tiempo sea adecuado, y las condiciones y supervisión médica estén disponibles durante toda la perfusión. Si durante los primeros 100 mg hay cualquier modificación de la velocidad de perfusión o interrupción, la segunda bolsa se debe administrar al día siguiente.
Ciclos 2 - 6
La dosis recomendada de Gazyvaro en combinación con clorambucilo es 1.000 mg administrada en el día 1 de cada ciclo.
|
Ciclo |
Día de tratamiento |
Dosis de Gazyvaro |
|
Ciclo 1 |
Día 1 |
100 mg |
|
Día 2 (o continuación del día 1) |
900 mg | |
|
Día 8 |
1.000 mg | |
|
Día 15 |
1.000 mg | |
|
Ciclos 2-6 |
Día 1 |
1.000 mg |
'Ver sección 5.1 para información sobre la dosis de clorambucilo
Duración del tratamiento
Seis ciclos de tratamiento, de 28 días de duración cada uno.
Retrasos u omisiones de dosis
En caso de olvidar una dosis planificada de Gazyvaro, se debe administrar lo antes posible. No espere hasta la siguiente dosis planificada. Se debe mantener el intervalo de tratamiento planificado entre dosis de Gazyvaro.
Linfoma Folicular (LF)
Para pacientes con LF, la dosis recomendada de Gazyvaro en combinación con bendamustina se muestra en la tabla 4.
Fase de inducción (en combinación con bendamustina2)
Ciclo 1
La dosis recomendada de Gazyvaro en combinación con bendamustina es 1.000 mg administrados el día 1, día 8 y día 15 del primer ciclo de tratamiento de 28 días.
Ciclos 2 al 6
La dosis recomendada de Gazyvaro en combinación con bendamustina es 1.000 mg administrados en el día 1 de cada ciclo de tratamiento de 28 días.
Fase de mantenimiento
Los pacientes que respondan al tratamiento de inducción (es decir, los 6 ciclos iniciales de tratamiento) con Gazyvaro en combinación con bendamustina o tengan enfermedad estable, deben continuar recibiendo Gazyvaro 1.000 mg en monoterapia, como tratamiento de mantenimiento una vez cada 2 meses, durante 2 años o hasta progresión de la enfermedad (lo que ocurra primero).
|
Ciclo |
Día de tratamiento |
Dosis de Gazyvaro |
|
Ciclo 1 |
Día 1 |
1.000 mg |
|
Día 8 |
1.000 mg | |
|
Día 15 |
1.000 mg | |
|
Ciclos 2-6 |
Día 1 |
1.000 mg |
|
Mantenimiento |
Cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurra primero) |
1.000 mg |
2Ver sección 5.1 para información sobre la dosis de bendamustina
Duración del tratamiento
Seis ciclos de tratamiento, de 28 días de duración cada uno, seguido de tratamiento de mantenimiento una vez cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurra primero).
Retrasos u omisiones de dosis
En caso de olvidar una dosis planeada de Gazyvaro, se debe administrar lo antes posible; no espere hasta la siguiente dosis planeada. Durante la fase de inducción, se debe mantener el intervalo de tratamiento planeado entre dosis de Gazyvaro. Durante la fase de mantenimiento, mantener el calendario de dosificación original para dosis posteriores.
Modificación de la dosis durante el tratamiento (todas las indicaciones)
No se recomienda reducir las dosis de Gazyvaro.
Para el manejo de las reacciones adversas sintomáticas (incluidas las RRP), ver el párrafo siguiente (Manejo de las RRP o sección 4.4).
Poblaciones especiales
Pacientes de edad avanzada
No se requieren ajustes en la dosis en pacientes de edad avanzada (ver sección 5.2).
Insuficiencia renal
No se requieren ajustes en las dosis en pacientes con insuficiencia renal de leve a moderada (aclaramiento de creatinina [ClCr] 30-89 ml/min) (ver sección 5.2). No se ha establecido la seguridad y eficacia de Gazyvaro en pacientes con insuficiencia renal grave (ClCr <30 ml/min).
Insuficiencia hepática
No se ha establecido la seguridad y eficacia de Gazyvaro en pacientes con insuficiencia hepática. No se puede hacer una recomendación posológica específica.
Población pediátrica
No se ha establecido la seguridad eficacia de Gazyvaro en niños y adolescentes de menos de 18 años de edad. No se dispone de datos.
Forma de administración
Gazyvaro se administra por vía intravenosa. Se debe administrar tras dilución como perfusión intravenosa empleando una vía específica (ver sección 6.6). Las perfusiones de Gazyvaro no se deben administrar en perfusión rápida o en bolo intravenoso.
Para las instrucciones de la dilución previa a la administración de Gazyvaro, ver sección 6.6.
En las tablas 5-6 se indican las instrucciones sobre la velocidad de perfusión.
Tabla 5 Velocidad de perfusión estándar en ausencia de reacciones relacionadas con la perfusión o hipersensibilidad a la perfusión en pacientes con LLC (en caso de reacciones relacionadas con la perfusión, ver “Manejo de las RRP”)
|
Ciclo |
Día de tratamiento |
Velocidad de perfusión |
|
Ciclo 1 |
Día 1 (100 mg) |
Administrar a 25 mg/h durante 4 horas. No aumentar la velocidad de perfusión. |
|
Día 2 (o continuación del día 1) (900 mg) |
Si no se producen reacciones relacionadas con la perfusión durante la perfusión anterior, administrar a 50 mg/h. La velocidad de perfusión se puede aumentar en incrementos de 50 mg/h cada 30 minutos hasta una velocidad máxima de 400 mg/h. | |
|
Día 8 (1000 mg) |
Si no se producen reacciones relacionadas con la perfusión durante la perfusión anterior, cuando la velocidad de perfusión final fue 100 mg/h o más rápida, las perfusiones se pueden iniciar a una velocidad de 100 mg/h y aumentarse en incrementos de 100 mg/h cada 30 minutos hasta un máximo de 400 mg/h. | |
|
Día 15 (1000 mg) | ||
|
Ciclos 2-6 |
Día 1 (1000 mg) |
Tabla 6 Velocidad de perfusión estándar en ausencia de reacciones relacionadas con la perfusión o hipersensibilidad a la perfusión en pacientes con LF (en caso de reacciones relacionadas con la perfusión, ver “Manejo de las RRP”)
|
Ciclo |
Día de tratamiento |
Velocidad de perfusión |
|
Ciclo 1 |
Día 1 (1.000 mg) |
Administrar a 50 mg/h. La velodcidad de perfusion se puede aumentar en intervalos de 50 mg/h cada 30 minutos hasta un máximo de 400 mg/h |
|
Día 8 (1.000 mg) |
Si no se producen reacciones relacionadas con la perfusión durante la perfusión anterior, cuando la velocidad de perfusión final fue 100 mg/h o más rápida, las perfusiones se pueden iniciar a una velocidad de 100 mg/h y aumentarse en intervalos de 100 mg/h cada 30 minutos hasta un máximo de 400 mg/h. | |
|
Día 15 (1.000 mg) | ||
|
Ciclos 2-6 |
Día 1 (1.000 mg) | |
|
Mantenimiento |
Cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurra primero) |
Manejo de las RRP (todas las indicaciones)
El manejo de las RRP puede requerir una interrupción temporal, la reducción de la velocidad de
perfusión o la suspensión del tratamiento con Gazyvaro, según se describe a continuación (ver también
la sección 4.4). 1
4.4 Advertencias y precauciones especiales de empleo
Para mejorar la trazabilidad de los medicamentos biológicos, debe consignarse (o indicarse) claramente el nombre y número de lote del medicamento administrado en la historia clínica del paciente.
Reacciones relacionadas con la perfusión (RRP)
Las reacciones adversas al medicamento (RAM) observadas con más frecuencia en los pacientes tratados con Gazyvaro fueron RRP, principalmente durante la perfusión de los primeros 1.000 mg. Las RRP pueden estar relacionadas con el síndrome de liberación de citoquinas que también ha sido notificado en pacientes tratados con Gazyvaro. Se observó una reducción en la incidencia de las RRP de todos los grados, en los pacientes con LLC para los que se tomaron todas las medidas necesarias para la prevención de RRP según se describe en la sección 4.2 (dosis adecuadas de corticosteroide, analgésico / antihistamínico oral, omisión de antihipertensivos en la mañana de la primera perfusión y administración de la dosis del día 1 del ciclo 1 a lo largo de 2 días). Las tasas de RRP de grado 3-4 (que se observaron en un número relativamente pequeño de pacientes) fueron similares antes y después de la implementación de las medidas de prevención. Se deben seguir las medidas de prevención para reducir las RRP (ver sección 4.2). La incidencia y la gravedad de los síntomas relacionados con la perfusión disminuyeron sustancialmente después de la perfusión de los primeros 1.000 mg, y la mayoría de los pacientes no presentó síntomas de RRP durante las administraciones posteriores de Gazyvaro (ver sección 4.8).
En la mayoría de los pacientes, independientemente de la indicación, las RRP fueron de leves a moderadas y se pudieron tratar reduciendo la velocidad de la primera perfusión o suspendiéndola de forma temporal, pero también se notificaron casos de RRP graves y potencialmente mortales que requirieron tratamiento sintomático. Desde el punto de vista clínico, las RRP pueden ser imposibles de distinguir de las reacciones alérgicas mediadas por la inmunoglobulina E (IgE) (por ejemplo, anafilaxis). Los pacientes con una alta carga tumoral y/o en LLC con un recuento de linfocitos circulantes elevado [>25 1 109/l] pueden tener un riesgo mayor de presentar RRP graves. Los pacientes con insuficiencia renal (ClCr < 50 ml/min), y los pacientes con Escala de Valoración Acumulativa de Enfermedades (CIRS) > 6 y ClCr < 70 ml/min tienen un riesgo mayor de RRP, incluyendo RRP graves (ver sección 4.8).
Si el paciente presenta una RRP, se debe ajustar la perfusión según el grado de la reacción. En el caso de las RRP de grado 4, se debe detener la perfusión y suspender el tratamiento de forma permanente. En el caso de las RRP de grado 3, se debe interrumpir temporalmente la perfusión y administrar la medicación adecuada para tratar los síntomas. En el caso de las RRP de grado 1 y 2, se debe reducir la velocidad de perfusión y tratar los síntomas de forma adecuada. Una vez resueltos los síntomas, se puede reiniciar la perfusión, salvo después de las RRP de grado 4, a una velocidad que no exceda la mitad de la velocidad anterior y, si el paciente no presenta la misma reacción adversa con la misma gravedad, se puede reanudar el aumento de la velocidad de perfusión a los incrementos e intervalos adecuados para la dosis de tratamiento. En pacientes con LLC, si el paciente no toleró bien la velocidad de perfusión anterior, se deben seguir las instrucciones del ciclo 1, utilizando la velocidad de perfusión del día 1 y día 2 para ciclos posteriores (ver tabla 5 en la sección 4.2).
Los pacientes no deben recibir más perfusiones de Gazyvaro si presentan:
• síntomas respiratorios agudos potencialmente mortales,
• una RRP de grado 4 (es decir, potencialmente mortal) o
• un segundo episodio de una RRP de grado 3 (prolongada / recurrente) (después de reanudar la primera perfusión o durante una perfusión posterior).
Los pacientes que tienen patologías cardiacas o pulmonares preexistentes se deben someter a un seguimiento estricto durante toda la perfusión y durante el período posterior a la perfusión. Es posible que el paciente presente hipotensión durante las perfusiones intravenosas de Gazyvaro. Por lo tanto, se debe considerar la suspensión de los tratamientos antihipertensivos desde 12 horas antes de cada perfusión de Gazyvaro, durante su administración y hasta una hora después de finalizada. Se debe evaluar a los pacientes con riesgo agudo de crisis hipertensiva para determinar los beneficios y los riesgos de suspender su medicación antihipertensiva.
Reacciones de hipersensibilidad, incluida anafilaxis
Se han notificado casos de anafilaxis en pacientes tratados con Gazyvaro. La hipersensibilidad puede resultar difícil de distinguir de las RRP. Si se sospecha una reacción de hipersensibilidad durante la perfusión (por ejemplo, los síntomas normalmente se producen después de la exposición previa y muy raramente con la primera perfusión), se debe detener la perfusión y suspender de forma permanente el tratamiento. No se debe tratar a los pacientes con hipersensibilidad a obinutuzumab mediada por IgE conocida (ver sección 4.3).
Síndrome de lisis tumoral (SLT)
Se han notificado casos de síndrome de lisis tumoral (SLT) con Gazyvaro. Los pacientes que se consideran en riesgo de SLT (por ejemplo, pacientes con una alta carga tumoral y/o un recuento de linfocitos circulantes elevado [>25 x 109/l] y/o insuficiencia renal [ClCr <70 mL/min]) deben recibir profilaxis. La profilaxis debe constar de una adecuada hidratación y administración de uricostáticos (por ejemplo, alopurinol), o un tratamiento alternativo adecuado como urato oxidasa (por ejemplo, rasburicasa), empezando de 12 a 24 horas antes de la perfusión de Gazyvaro de acuerdo a la práctica habitual (ver sección 4.2). Todos los pacientes considerados de riesgo se deben monitorizar cuidadosamente durante los primeros días de tratamiento con especial atención en la función renal, el potasio, y los valores de ácido úrico. Se debe seguir cualquier recomendación adicional de acuerdo a la práctica habitual. Para el tratamiento del SLT, se deben corregir las anomalías de los electrolitos, realizar un seguimiento estricto de la función renal y del balance de líquidos y proporcionar el tratamiento soporte, incluyendo diálisis, según esté indicado.
Neutropenia
Se han notificado casos de neutropenia grave y potencialmente mortal, incluida neutropenia febril, durante el tratamiento con Gazyvaro. Los pacientes que presentan neutropenia se deben someter a un estricto seguimiento mediante análisis de laboratorio periódicos hasta su resolución. Si se requiere tratamiento, se debe administrar según las guías locales y se debe considerar la administración de factores estimulantes de las colonias de granulocitos (G-CSF). Cualquier signo de infección concomitante se debe tratar de forma adecuada. En caso de neutropenia grave o potencialmente mortal se debe considerar retrasar la dosis. Se recomienda encarecidamente que los pacientes con neutropenia grave de más de una semana de duración reciban profilaxis antimicrobiana durante el periodo de tratamiento hasta su resolución a Grado 1 o 2. Además se debe considerar profilaxis antiviral y antifúngica (ver sección 4.2). Se han notificado también casos de neutropenia tardía (>28 días después de finalizado el tratamiento) o neutropenia prolongada (de más de 28 días de duración una vez finalizado o interrumpido el tratamiento). Los pacientes con insuficiencia renal (ClCr < 50 ml/min) tienen un riesgo mayor de neutropenia (ver sección 4.8).
Trombocitopenia
Se han observado casos de trombocitopenia graves y potencialmente mortales, incluida trombocitopenia aguda (en las 24 horas posteriores a la perfusión), durante el tratamiento con Gazyvaro. Los pacientes con insuficiencia renal (ClCr < 50 ml/min) tienen un riesgo mayor de trombocitopenia (ver sección 4.8). Se han notificado también acontecimientos hemorrágicos mortales en el ciclo 1 en pacientes tratados con Gazyvaro. No se ha establecido una relación clara entre la trombocitopenia y los acontecimientos hemorrágicos.
Se debe realizar un seguimiento estricto de los pacientes para detectar casos de trombocitopenia, especialmente durante el primer ciclo. También se deben realizar análisis de laboratorio periódicos hasta que se resuelva el acontecimiento y se debe considerar retrasar las dosis en casos de trombocitopenia graves o potencialmente mortales. La transfusión de productos sanguíneos (por ejemplo, plaquetas) según la práctica clínica queda a criterio del facultativo a cargo del tratamiento.
También se debe tener en cuenta el uso de algunas terapias concomitantes que posiblemente puedan agravar los acontecimientos relacionados con trombocitopenia, como inhibidores plaquetarios y anticoagulantes, especialmente durante el primer ciclo.
Empeoramiento de patologías cardiacas preexistentes
En pacientes con enfermedad cardiaca subyacente, han ocurrido arritmias (como fibrilación auricular y taquiarritmia), angina de pecho, síndrome coronario agudo, infarto de miocardio e insuficiencia cardiaca durante el tratamiento con Gazyvaro (ver sección 4.8). Estos acontecimientos pueden ocurrir como parte de una RRP y pueden ser mortales. Por lo tanto, los pacientes con antecedentes de enfermedad cardiaca se deben someter a un estricto seguimiento. Además, se debe proceder con precaución al hidratar a estos pacientes a fin de evitar una posible sobrecarga de líquidos.
Infecciones
Gazyvaro no se debe administrar en presencia de infecciones activas y se debe proceder con precaución al considerar el uso de Gazyvaro en pacientes con antecedentes de infecciones recurrentes o crónicas. Se pueden producir infecciones graves bacterianas, fúngicas y víricas, nuevas o reactivadas, durante el tratamiento con Gazyvaro y una vez finalizado este. Se han notificado casos de infecciones mortales. Los pacientes con CIRS > 6 y ClCr < 70 ml/min tienen un riesgo mayor de infecciones, incluyendo las infecciones graves (ver sección 4.8).
Reactivación de hepatitis B
En pacientes tratados con anticuerpos anti-CD20, incluido Gazyvaro, puede ocurrir la reactivación del virus de la hepatitis B (VHB), que en algunos casos puede llevar a una hepatitis fulminante, insuficiencia hepática y muerte (ver sección 4.8). En todos los pacientes se debe llevar a cabo la detección del virus de la Hepatitis B (VHB) antes de iniciar el tratamiento con Gazyvaro. Al menos debe incluir el estado del antígeno de superficie hepatitis B (HBsAg) y del anticuerpo core hepatitis B (HBcAb). Esto puede ser complementado con otros marcadores apropiados de acuerdo a las guías locales. Los pacientes con hepatitis B activa no deben ser tratados con Gazyvaro. En pacientes con serología positiva de hepatitis B se debe consultar con un especialista en enfermedades hepáticas antes de iniciar el tratamiento y se deben monitorizar y tratar siguiendo los estándares médicos locales para prevenir la reactivación de la hepatitis B.
Leucoencefalopatía multifocal progresiva (LMP)
Se han notificado casos de leucoencefalopatía multifocal progresiva (LMP) en pacientes tratados con Gazyvaro (ver sección 4.8). Se debe considerar el diagnóstico de LMP en cualquier paciente que presente una nueva aparición de manifestaciones neurológicas preexistentes o cambios en dichas manifestaciones. Los síntomas de LMP no son específicos y pueden variar según la región del cerebro afectada. Los síntomas motores con hallazgos en el tracto corticoespinal (por ejemplo, debilidad muscular, parálisis y alteraciones sensoriales), anomalías sensoriales, síntomas cerebelares y defectos del campo visual son frecuentes. Pueden ocurrir algunos signos o síntomas considerados «corticales» (como afasia o desorientación visual y espacial). La evaluación de la LMP incluye, entre otras, la consulta a un neurólogo, estudios por imágenes de resonancia magnética (MRI) del cerebro y una punción lumbar (análisis del líquido cefalorraquídeo para detectar ADN del virus de John Cunningham). Se debe suspender el tratamiento con Gazyvaro mientras se estudia la posible existencia de LMP y se debe interrumpir de forma permanente en caso de confirmarse el diagnóstico de LMP. También se debe considerar la interrupción o reducción de cualquier quimioterapia o terapia inmunosupresora concomitante. Se debe derivar el paciente a un neurólogo para la evaluación y el tratamiento de la LMP.
Vacunación
No se ha estudiado la seguridad de la aplicación de vacunas de virus vivos o atenuados después del tratamiento con Gazyvaro y no se recomienda la aplicación de vacunas de virus vivos durante el tratamiento y hasta la recuperación de las células B.
Exposición en el útero a obinutuzumab y vacunación en lactantes con vacunas de virus vivos
Debido a la potencial depleción de células B en lactantes de madres que han estado expuestas a Gazyvaro durante el embarazo, se debe monitorizar en estos lactantes la depleción de células B y se debe retrasar la vacunación con vacunas de virus vivos hasta que se haya recuperado el recuento de células B del lactante. Se debe acordar con el pediatra, la seguridad y el momento adecuado de vacunación (ver sección 4.6).
4.5 Interacción con otros medicamentos y otras formas de interacción
No se han realizado estudios formales de interacciones entre medicamentos, aunque se han llevado a cabo subestudios limitados de interacciones entre medicamentos para Gazyvaro con bendamustina, CHOP (ciclofosfamida, doxorubicina, vincristina, prenisolona), FC (fludarabina, ciclofosfamida) y clorambucilo. No se puede descartar el riesgo de interacciones con otros medicamentos administrados de forma simultánea.
Interacciones farmacocinéticas
Obinutuzumab no es un sustrato, inhibidor o un inductor de las enzimas citocromo P450 (CYP450) o uridin difosfato glucuronil transferasa (UGT) y transportadores como glicoproteína-P. Por lo tanto, no se esperan interacciones farmacocinéticas con medicamentos para los que se conoce que se metabolizan por estos sistemas enzimáticos.
La administración conjunta con Gazyvaro no tuvo ningún efecto sobre la farmacocinética de bendamustina, FC, clorambucilo o los componentes individuales de CHOP. Además la administración de bendamustina, FC, clorambucilo o CHOP no tuvo efectos visibles en la farmacocinética de Gazyvaro.
Interacciones farmacodinámicas
No se recomienda la vacunación con vacunas de virus vivos durante el tratamiento y hasta que los niveles de células B se recuperen, debido al efecto inmunosupresor de obinutuzumab (ver sección 4.4).
La combinación de obinutuzumab con clorambucilo o bendamustina puede aumentar la neutropenia (ver sección 4.4).
4.6 Fertilidad, embarazo y lactancia
Mujeres en edad fértil
Las mujeres en edad fértil deben utilizar un método anticonceptivo eficaz durante su tratamiento con Gazyvaro y durante un periodo de 18 meses después del tratamiento.
Embarazo
No se mostraron evidencias de toxicidad embriofetal o efectos teratogénicos en un ensayo de reproducción en monos cynomolgus, sin embargo se observó una depleción completa de linfocitos B en sus crías. Los recuentos de células B volvieron a niveles normales en las crías y la función inmunológica se restableció dentro de los seis meses siguientes al nacimiento. Las concentraciones séricas de obinutuzumab fueron similares en las crías y las madres en el día 28 tras el parto. Las concentraciones en la leche en el mismo día fueron muy bajas, lo que sugiere que obinutuzumab atraviesa la barrera placentaria (ver sección 5.3). No hay datos del uso de obinutuzumab en mujeres embarazadas. Gazyvaro no se debe ser administrar a mujeres embarazadas a menos que el posible beneficio supere el riesgo potencial.
En caso de exposición durante el embarazo, se puede esperar depleción de las células B en los lactantes debido a las propiedades farmacológicas del medicamento. Se debe valorar el retrasar la vacunación con vacunas de virus vivos atenuados en lactantes nacidos de madres que han sido expuestas a Gazyvaro durante el embarazo, hasta que se haya recuperado el recuento de células B del lactante.(ver sección 4.4).
Lactancia
Estudios en animales muestran que obinutuzumab se excreta en la leche materna (ver sección 5.3).
Debido a que la IgG humana se excreta en la lecha materna y a que se desconoce su potencial de absorción y daño al lactante, se debe recomendar a las mujeres que interrumpan la lactancia durante el tratamiento con Gazyvaro y por un periodo de 18 meses después de la última dosis de Gazyvaro.
Fertilidad
No se han realizado estudios específicos en animales para evaluar el efecto de obinutuzumab en la fertilidad. No se han observado efectos adversos en los órganos reproductivos masculinos y femeninos en estudios de toxicidad con dosis repetidas en monos cynomolgus (ver sección 5.3).
4.7 Efectos sobre la capacidad para conducir y utilizar máquinas
La influencia de Gazyvaro sobre la capacidad para conducir y utilizar máquinas es nula o insignificante. RRP son muy frecuentes durante la primera perfusión de Gazyvaro, y en pacientes que experimenten síntomas de reacciones relacionadas con la perfusión se debe aconsejar que no conduzcan ni utilicen máquinas hasta que los síntomas se reduzcan.
4.8 Reacciones adversas
Resumen del perfil de seguridad
Las reacciones adversas al medicamento (RAM) descritas en esta sección se identificaron durante el tratamiento y el seguimiento, en dos estudios clínicos pivotales, BO21004/CLL11, (N=781) y GAO4753g (N=396 pacientes), en pacientes con LLC no tratados previamente y en pacientes con Linfoma no Hodgkin indolente (LNHi) (el 81,1% de los pacientes tenían LF) que no han respondido o han progresado durante o hasta 6 meses después del tratamiento con rituximab o con un régimen con rituximab. En estos ensayos se estudió Gazyvaro en combinación con diferentes agentes quimioterapéuticos (clorambucilo para LLC, bendamustina para LNHi) y en monoterapia de mantenimiento (sólo en LNHi). El protocolo del estudio GA04753g define pacientes con LNHi incluyendo LF como población del estudio. Por ello, con el fin de proporcionar la información de seguridad más completa, se ha realizado el análisis de las reacciones adversas que se presentan a continuación en toda la población de estudio (es decir LNHi).
En la tabla 7 se resumen las RAM que ocurrieron con mayor incidencia (diferencia >2 %) en los pacientes con LLC tratados con Gazyvaro más clorambucilo, en comparación con los pacientes tratados con clorambucilo en monoterapia o con rituximab más clorambucilo (estudio BO21004/CLL11) y en pacientes con LNHi tratados con Gazyvaro más bendamustina seguido de Gazyvaro en mantenimiento en algunos pacientes, en comparación con bendamustina sola (estudio GA04753g).
Las frecuencias se definen como muy frecuentes (>1/10), frecuentes (>1/100 a <1/10), poco frecuentes (>1/1.000 a <1/100), raras (>1/10.000 a <1/1.000) y muy raras (<1/10.000). Las reacciones adversas se incluyen en orden decreciente de gravedad dentro de cada intervalo de frecuencia.
Tabla de reacciones adversas
Tabla 7 Resumen de las RAM que se produjeron con una mayor incidencia (diferencia >2 %) en los pacientes tratados con Gazyvaro + quimioterapia.
|
Frecuencia |
Todos los Grados Gazyvaro + clorambucilo o Gazyvaro + bendamustina (inducción) seguido de Gazyvaro en mantenimiento |
Grados 3-5T Gazyvaro + clorambucilo o Gazyvaro + bendamustina (inducción) seguido de Gazyvaro en mantenimiento |
|
Infecciones e infestaciones | ||
|
Muy frecuente |
Infección del tracto respiratorio superior, sinusitis | |
|
Frecuente |
Infección del tracto urinario, nasofaringitis, herpes oral, rinitis, faringitis, infección pulmonar, gripe |
Infecciones del tracto urinario |
|
Poco frecuente |
Nasofaringitis | |
|
Neoplasias benignas, malignas y no especificadas (incl quistes y pólipos) | ||
|
Frecuente |
Carcinoma de células escamosas de la piel |
Carcinoma de células escamosas de la piel |
|
Trastornos de la sangre y del sistema linfático | ||
|
Muy Frecuente |
Neutropenia, trombocitopenia, anemia |
Neutropenia, thrombocitopenia |
|
Frecuente |
Leucopenia, dolor en ganglio linfático |
Anemia, leucopenia |
|
Trastornos del metabolismo y de la nutrición | ||
|
Frecuente |
Síndrome de lisis tumoral, hiperuricemia |
Síndrome de lisis tumoral |
|
Poco frecuente |
Hiperuricemia | |
|
Trastornos psiquiátricos | ||
|
Frecuente |
Depresión | |
|
Trastornos oculares | ||
|
Frecuente |
Hiperemia ocular | |
|
Trastornos cardiacos | ||
|
Frecuente |
Fibrilación auricular, Insuficiencia cardíaca | |
|
Poco frecuente |
Fibrilación auricular | |
|
Trastornos vasculares | ||
|
Frecuente |
Hipertensión |
Hipertensión |
|
Trastornos respiratorios, torácicos y mediastínicos | ||
|
Muy frecuente |
Tos | |
|
Frecuente |
Congestión nasal, Rinorrea | |
|
Trastornos gastrointestinales | ||
|
Muy frecuente |
Diarrea, Estreñimiento | |
|
Frecuente |
Dispepsia, Colitis, Hemorroides |
Diarrea |
|
Trastornos de la piel y del tejido subcutáneo | ||
|
Frecuente |
Alopecia, Prurito, Sudores nocturnos, Eczema | |
|
Trastornos musculoesqueléticos y del tejido conjuntivo | ||
|
Muy frecuente |
Artralgia | |
|
Frecuente |
Dolor de espalda, dolor torácico musculoesquelético, dolor en las extremidades, dolor óseo | |
|
Poco Frecuente |
Artralgia, dolor de espalda, dolor torácico musculoesquelético | |
|
Trastornos renales y urinarios | ||
|
Frecuente |
Disuria, incontinencia urinaria | |
|
Trastornos generales y alteraciones en el lugar de la administración | ||
|
Muy frecuente |
Pirexia, Astenia | |
|
Frecuencia |
Todos los Grados Gazyvaro + clorambucilo o Gazyvaro + bendamustina (inducción) seguido de Gazyvaro en mantenimiento |
Grados 3-5T Gazyvaro + clorambucilo o Gazyvaro + bendamustina (inducción) seguido de Gazyvaro en mantenimiento |
|
Poco frecuente |
Dolor torácico |
Pirexia |
|
Exploraciones complementarias | ||
|
Frecuente |
Recuento disminuido de leucocitos, recuento disminuido de neutrófilos, aumento de peso |
Recuento disminuido de leucocitos, recuento disminuido de neutrófilos |
|
Lesiones traumáticas, intoxicaciones y complicaciones de procedimientos terapéuticos | ||
|
Muy frecuente |
Reacciones relacionadas con la perfusión |
Reacciones relacionadas con la perfusión |
|
#con mayor incidencia (diferencia > 2% entre los grupos de tratamiento). Sólo se notificó la frecuencia más alta observada en los ensayos (basado en los estudios BO21004/ pacientes con LLC no tratados previamente y GAO4753g/ pacientes con LNHi refractarios a rituximab) t No se han observado reacciones adversas Grado 5 con una diferencia > 2% entre los grupos de tratamiento | ||
En el estudio GAO4753g, los pacientes del grupo bendamustina (B) recibieron sólo 6 meses de tratamiento de inducción, mientras que los pacientes del grupo Gazyvaro más bendamustina (G+B), después del tratamiento de inducción, continuaron con un tratamiento de mantenimiento con Gazyvaro.
Durante el periodo de mantenimiento en el estudio GAO4753g, las reacciones adversas más frecuentes fueron tos (15%), infección del tracto respiratorio superior (12%), neutropenia (11%), sinusitis (10%), diarrea (8%), reacciones relacionadas con la perfusión (8%),náuseas (8%), fatiga (8%), bronquitis (7%), artralgia (7%), pirexia (6%), nasofaringitis (6%) e infecciones del tracto urinario (6%). Las reacciones adversas más frecuentes de grado 3-5 fueron neutropenia (10%) y anemia, neutropenia febril, trombocitopenia, sepsis, infección del tracto respiratorio superior e infecciones del tracto urinario (todas al 1%).
El perfil de reacciones adversas del subgrupo de pacientes con LF fue coherente con la población total LNHi.
Descripción de reacciones adversas seleccionadas
Reacciones relacionadas con la perfusión (RRP)
Los síntomas asociados con RRP notificados más frecuentemente (>5%) fueron náuseas, fatiga, escalofríos, hipotensión, pirexia, vómitos, disnea, rubefacción, hipertensión, cefalea, taquicardia, mareo y diarrea. También se notificaron síntomas respiratorios y cardíacos como broncoespasmo, irritación de la laringe y la garganta, sibilancias, edema laríngeo y fibrilación auricular (ver sección 4.4).
Leucemia Linfática Crónica
La incidencia de RRP fue mayor en el grupo de Gazyvaro más clorambucilo en comparación con el grupo de rituximab con clorambucilo. La incidencia de RRP fue del 65 % con la perfusión de los primeros 1.000 mg de Gazyvaro (el 20 % de los pacientes experimentó una RRP de grado 3-5, sin notificarse casos mortales). En total, el 7 % de los pacientes experimentó una RRP que llevó a la suspensión de Gazyvaro. La incidencia de RRP en las perfusiones siguientes fue del 3 % con la segunda dosis de 1.000 mg y del 1 % con las dosis siguientes. No se notificaron RRP de grado 3-5 después de las primeras perfusiones de 1.000 mg del ciclo 1.
Se observó una reducción en la incidencia de las RRP de todos los grados, en los pacientes para los que se tomaron las medidas necesarias para la prevención de RRP según se describe en la sección 4.2 (dosis adecuadas de corticosteroides, analgésico/antihistamínico oral, omisión de la medicación antihipertensiva en la mañana de la primera perfusión y administración de la dosis del día 1 del ciclo 1 durante 2 días). Las tasas de RRP de grado 3-4 (que se observaron en un número relativamente pequeño de pacientes) fueron similares antes y después de la implementación de las medidas de prevención.
Linfoma no Hodgkin indolente incluyendo Linfoma Folicular
En el ciclo 1, la incidencia total de RRP fue mayor en los pacientes tratados con Gazyvaro más bendamustina (G+B) (55%) en comparación con los pacientes que recibieron B en monoterapia (42%) (se notificaron RRP de grado 3-5 en el 9% y 2% de los pacientes, respectivamente y no se notificaron acontecimientos mortales). En pacientes tratados con G+B, la incidencia de RRP fue mayor el día 1 (38%) y disminuyó gradualmente los días 2, 8 y 15 (25%, 7% y 4%, respectivamente).
Durante el ciclo 2, la incidencia de RRP fue menor en los pacientes tratados con G+B (24%) en comparación con los pacientes tratados con bendamustina (B) en monoterapia (32%). La incidencia de RRP en perfusiones posteriores fue comparable en ambos grupos y disminuyó con cada ciclo.
También se observaron RRP en el 8% de los pacientes durante el periodo de mantenimiento con Gazyvaro. En general, el 3% de los pacientes experimentaron reacciones relacionadas con la perfusión, dando lugar a la interrupción de Gazyvaro.
Neutropenia e infecciones
Leucemia Linfática Crónica
La incidencia de neutropenia fue mayor en el grupo tratado con Gazyvaro más clorambucilo (41%) que en el grupo tratado con rituximab más clorambucilo, y se resolvió espontáneamente o con el uso de factores estimulantes de las colonias de granulocitos. La incidencia de infección fue del 38 % en el grupo tratado con Gazyvaro más clorambucilo y del 37 % en el grupo tratado con rituximab más clorambucilo (se notificaron acontecimientos de grado 3-5 en el 12 % y en el 14 % de los pacientes, respectivamente, y acontecimientos mortales en <1 % en ambos grupos de tratamiento). También se notificaron casos de neutropenia prolongada (2 % en el grupo tratado con Gazyvaro más clorambucilo y 4 % en el grupo tratado con rituximab más clorambucilo) y neutropenia de inicio tardío (16 % en el grupo tratado con Gazyvaro más clorambucilo y 12 % en el grupo tratado con rituximab más clorambucilo) (ver sección 4.4).
Linfoma no Hodgkin indolente incluyendo Linfoma Folicular
La incidencia de neutropenia fue mayor en el grupo tratado con Gazyvaro más bendamustina (G+B) en comparación con el grupo tratado con bendamustina (B) en monoterapia (38% y 32%, respectivamente). La incidencia de infección fue del 65% en el grupo G+B y 56% en el grupo B (se notificaron acontecimientos de grado 3-5 en el 18% y 17% de los pacientes, respectivamente, y acontecimientos mortales en 5 pacientes (3%) en el grupo G+B y 7 pacientes (4%) en el grupo B).
También se han notificado casos de neutropenia prolongada (3% en el grupo G+B) y neutropenia de aparición tardía (7% en el grupo G+B) (ver sección 4.4).
Trombocitopenia
Leucemia Linfática Crónica
La incidencia de trombocitopenia fue mayor en el grupo tratado con Gazyvaro más clorambucilo (15%) que en el grupo tratado con rituximab más clorambucilo, especialmente durante el primer ciclo. El 4 % de los pacientes tratados con Gazyvaro más clorambucilo experimentó trombocitopenia aguda (dentro de las 24 horas posteriores a la perfusión de Gazyvaro) (ver sección 4.4). La incidencia total de acontecimientos hemorrágicos fue similar en el grupo tratado con Gazyvaro y en el grupo tratado con rituximab. El número de acontecimientos hemorrágicos mortales fue similar en los grupos de tratamiento; sin embargo, todos los acontecimientos en pacientes tratados con Gazyvaro fueron notificados en el ciclo 1. No se ha establecido una relación clara entre los acontecimientos de trombocitopenia y hemorrágicos.
Linfoma no Hodgkin indolente incluyendo Linfoma Folicular
La incidencia de trombocitopenia fue menor en el grupo tratado con Gazyvaro más bendamustina (G+B) (15%) en comparación con el grupo tratado con bendamustina (B) en monoterapia (24%). La incidencia de acontecimientos hemorrágicos (11% en G+B, 10% en B) y acontecimientos hemorrágicos de grado 3-5 (5% G+B, 3%B) fue similar en ambos grupos de tratamiento sin ningún acontecimiento mortal notificado.
Poblaciones especiales
Pacientes de edad avanzada
Leucemia Linfática Crónica
En el estudio pivotal, el 46 % de los pacientes (156 de 336) con LLC tratados con Gazyvaro más clorambucilo tenía 75 o más años (edad media: 74 años). Estos pacientes experimentaron más acontecimientos adversos graves y acontecimientos adversos mortales que los pacientes de menos de 75 años de edad.
Linfoma no Hodgkin indolente incluyendo Linfoma Folicular
En el estudio pivotal en pacientes con LNHi, el 44% de los pacientes (85 de 194) tratados con Gazyvaro más bendamustina tenía 65 años o más. No se observaron diferencias de seguridad clínicamente significativas entre estos pacientes y pacientes más jóvenes.
Insuficiencia renal
Leucemia Linfática Crónica
En el estudio LLC11, el 27 % de los pacientes (90 de 336) tratados con Gazyvaro más clorambucilo tenían insuficiencia renal moderada (ClCr <50 ml/min). Estos pacientes experimentaron más acontecimientos adversos graves y acontecimientos adversos mortales que los pacientes con un ClCr >50 ml/min (ver sección 4.2, 4.4 y 5.2). Los pacientes con un ClCr < 30 ml/min fueron excluidos del estudio (ver sección 5.1).
Linfoma no Hodgkin indolente incluyendo Linfoma Folicular
En el estudio pivotal en pacientes con LNHi, un pequeño subgrupo de pacientes del 8% (15 de 194) tratados con Gazyvaro más bendamustina tenían insuficiencia renal moderada (ClCr < 50 ml/min). Estos pacientes experimentaron más acontecimientos adversos graves y acontecimientos adversos mortales que los pacientes con un ClCr >50 ml/min (ver sección 4.2 y 5.2). Los pacientes con un ClCr < 40 ml/min fueron excluidos del estudio (ver sección 5.1).
Información de seguridad adicional obtenida de la experiencia de los estudios clínicos
Leucoencefalopatía multifocal progresiva (LMP)
Se ha notificado LMP en pacientes tratados con Gazyvaro (ver sección 4.4).
Reactivación de hepatitis B
Se han notificado casos de reactivación de la hepatitis B en pacientes tratados con Gazyvaro (ver sección 4.4).
Perforación gastrointestinal
Se han notificado casos de perforación gastrointestinal en pacientes tratados con Gazyvaro, principalmente en LNH. En el estudio pivotal GAO4753g, el 1% de los pacientes han sufrido perforación gastrointestinal.
Empeoramiento de patologías cardiacas preexistentes
Han ocurrido casos de arritmias (tales como fibrilación auricular y taquiarritmia), angina pectoris, síndrome coronario agudo, infarto de miocardio e insuficiencia cardiaca cuando se trató con Gazyvaro (ver sección 4.4). Estos acontecimientos pueden ocurrir como parte de una RRP y puede ser mortal.
Anomalías de laboratorio
Se ha observado una elevación transitoria en las enzimas hepáticas (aspartato aminotransferasa [AST], alanina aminotransferasa [ALT], alcalina fosfatasa) poco tiempo después de la primera perfusión de Gazyvaro.
Notificación de sospechas de reacciones adversas
Es importante notificar sospechas de reacciones adversas al medicamento tras su autorización. Ello permite una supervisión continuada de la relación beneficio/riesgo del medicamento. Se invita a los profesionales sanitarios a notificar las sospechas de reacciones adversas a través del sistema nacional de notificación incluido en el Apéndice V.
4.9 Sobredosis
No se tiene experiencia de sobredosis en los estudios clínicos en humanos. En estudios clínicos con Gazyvaro, se administraron dosis desde 50 mg hasta 2.000 mg inclusive por perfusión. La incidencia y la intensidad de las reacciones adversas notificadas en estos estudios no parecieron depender de la dosis.
En el caso de pacientes que experimentan sobredosis se debe interrumpir o reducir inmediatamente la perfusión y se debe realizar un seguimiento estrecho. Se debe considerar la necesidad de realizar un seguimiento periódico del hemograma y del mayor riesgo de infecciones, en pacientes con depleción de células B.
5. PROPIEDADES FARMACOLÓGICAS
5.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: agentes antineoplásicos, anticuerpos monoclonales, código ATC: L01XC15
Mecanismo de acción
Obinutuzumab es un anticuerpo monoclonal recombinante anti-CD20 humanizado tipo II del isotipo IgG1 modificado por glicoingeniería. Actúa específicamente sobre el bucle extracelular del antígeno transmembrana CD20 en la superficie de linfocitos pre-B y B maduros malignos y no malignos, pero no en células madre hematopoyéticas, células pro-B, células de plasma normales u otro tejido normal. La modificación por glicoingeniería de la parte Fc de obinutuzumab aumenta la afinidad por los receptores de FcyRIII en células efectoras inmunes, tales como células natural killer (NK), macrófagos y monocitos, en comparación con los anticuerpos que no han sido modificados por glicoingeniería.
En estudios no clínicos, obinutuzumab induce la muerte celular directa y media la citotoxicidad celular dependiente de anticuerpos (ADCC) y la fagocitosis celular dependiente de anticuerpos (ADCP) mediante el reclutamiento de células efectoras inmunes Fc RIII positivas. Además, in vivo, obinutuzumab media un bajo grado de citotoxicidad dependiente de complemento (CDC). En comparación con el anticuerpo tipo I, obinutuzumab, un anticuerpo tipo II, se caracteriza por una mayor inducción de muerte celular directa con una reducción concomitante de la CDC a una dosis equivalente. Obinutuzumab, anticuerpo modificado por glicoingeniería, se caracteriza por una mayor citotoxicidad celular dependiente de anticuerpos (ADCC) y fagocitosis (ADCP) en comparación con los anticuerpos no modificados por glicoingeniería a una dosis equivalente. En modelos con animales, obinutuzumab media una potente depleción de células B y eficacia antitumoral.
En el estudio clínico pivotal BO21004/CLL11, el 91 % de los pacientes evaluables (40 de 44) tratados con Gazyvaro experimentó depleción de células B (definido como recuentos de células B CD19+
<0,07 x 109/l) al finalizar el periodo de tratamiento y se mantuvo la depleción durante los primeros 6 meses de seguimiento. Se observó una recuperación de las células B dentro de los 12 a 18 meses de seguimiento en el 35 % de los pacientes (14 de 40) sin progresión de la enfermedad y en el 13 % (5 de 40) con progresión de la enfermedad.
Eficacia clínica y seguridad
Leucemia Linfática Crónica
Se llevó a cabo un estudio clínico de fase III internacional, multicéntrico, abierto, aleatorizado, en dos etapas y tres brazos (BO21004/CLL11) para investigar la eficacia y seguridad de Gazyvaro más clorambucilo (GClb) comparado con rituximab más clorambucilo (RClb) o clorambucilo (Clb) en monoterapia, en pacientes con leucemia linfática crónica no tratados previamente y con comorbilidades.
Previo a la inclusión, los pacientes tendrían que tener LLC CD20+ demostrada, y una o ambas de las siguientes medidas de patologías coexistentes: puntuación de comorbilidad (CIRS) de más de 6 o función renal reducida con un valor de ClCr <70 ml/min.
Se excluyeron los pacientes con función hepática inadecuada, pruebas de la función hepática de grado 3 según Criterios terminológicos comunes para reacciones adversas del National Cancer Institute (AST, ALT >5 x ULN durante >2 semanas; bilirrubina >3 * ULN) y función renal inadecuada (ClCr <30 ml/min). Se excluyeron los pacientes con una puntuación de 4 en la escala CIRS por insuficiencia en uno o varios órganos individuales o sistemas, a excepción del sistema de ojos, oídos, nariz, garganta y laringe.
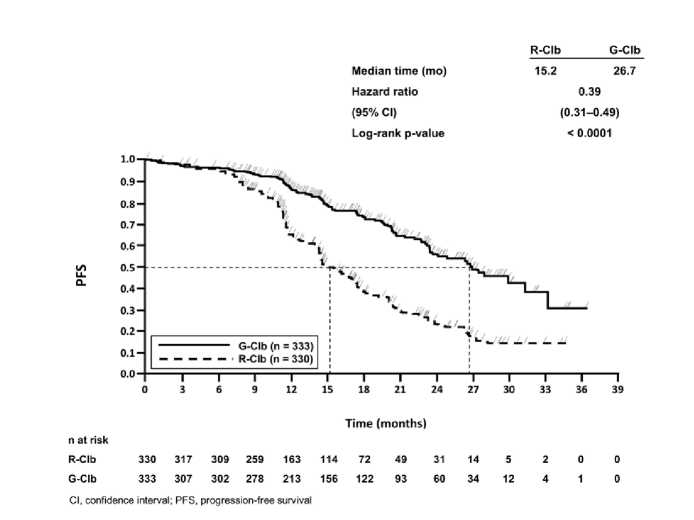
Un total de 781 pacientes fueron asignados de forma aleatoria en el tratamiento con Gazyvaro más clorambucilo, rituximab más clorambucilo o clorambucilo en monoterapia, en una proporción de 2:2:1, respectivamente. En la fase 1a se comparó Gazyvaro más clorambucilo con clorambucilo en monoterapia en 356 pacientes, y en la fase 2 se comparó Gazyvaro más clorambucilo con rituximab más clorambucilo en 663 pacientes. Los resultados de eficacia se resumen en la Tabla 8 y en las imágenes 1 a 3.
En la mayoría de los pacientes, Gazyvaro se administró por vía intravenosa con una dosis inicial de 1.000 mg el día 1, el día 8 y el día 15 del primer ciclo de tratamiento. A fin de reducir la cantidad de reacciones relacionadas con la perfusión en los pacientes, se realizó una modificación y 140 pacientes recibieron la primera dosis de Gazyvaro en 2 días (Día 1 [100 mg] y Día 2 [900 mg]) (ver secciones
4.2 y 4.4). En los ciclos de tratamiento posteriores (ciclos 2 a 6), los pacientes recibieron 1.000 mg de Gazyvaro el día 1 solamente. El clorambucilo se administró por vía oral a razón de 0,5 mg/kg de peso corporal el día 1 y el día 15 en todos los ciclos de tratamiento (1 a 6).
Los datos demográficos y las características basales estuvieron bien equilibrados entre los distintos grupos de tratamiento. La mayoría de los pacientes eran caucásicos (95 %) y de sexo masculino (61 %). La mediana de edad fue de 73 años, y un 44 % de los pacientes tenía 75 años o más. Al inicio, el 22 % de los pacientes estaba en estadio de Binet A; el 42 %, en estadio de Binet B y el 36 %, en estadio de Binet C.
La mediana de la puntuación de comorbilidad fue de 8 y el 76 % de los pacientes incluidos tenía una puntuación de comorbilidad superior a 6. La mediana estimada del ClCr fue de 62 ml/min y el 66 % de los pacientes tenía un ClCr <70 ml/min. El 42 % de los pacientes incluidos tenían ambos, un ClCr <70 ml/min y una puntuación de comorbilidad >6. El 34 % de los pacientes se incluyeron solo por su puntuación de comorbilidad y el 23 % de los pacientes, solo por su función renal reducida.
Las patologías coexistentes notificadas con mayor frecuencia (utilizando un punto de corte de 30 % o superior), según la clasificación de órganos del sistema MedDRA, son: trastornos vasculares (73 %), trastornos cardiacos (46 %), trastornos gastrointestinales (38 %), trastornos del metabolismo y de la nutrición (40 %), trastornos renales y urinarios (38 %), trastornos musculoesqueléticos y del tejido conjuntivo (33 %).
|
Fase 1a |
Fase 2 | |||
|
Clorambucilo |
Gazyvaro + clorambucilo |
Rituximab + clorambucilo |
Gazyvaro + clorambucilo | |
|
N=118 |
N=238 |
N=330 |
N=333 | |
|
Mediana de tiempo de |
Mediana de tiempo de | |||
|
observación de 22,8 meses |
observación de 18,7 meses | |||
|
Variable principal | ||||
|
SLP evaluada por el investigador (SLP-INV)a | ||||
|
Número (%) de pacientes con evento |
96 (81,4 %) |
93 (39,1 %) |
199 (60,3%) |
104 (31,2 %) |
|
Mediana de duración de SLP (meses) |
11,1 |
26,7 |
15,2 |
26,7 |
|
Hazard ratio (IC 95 %) |
0,18 [0,13; 0,24] |
0,39 [0,31; 0,49] | ||
|
Valor p (prueba de rango logarítmico estratificadab) |
<0,0001 |
<0,0001 | ||
|
Variables secundarias destacables | ||||
|
SLP evaluada por CRI (SLP-CRI)a | ||||
|
Número (%) de pacientes con evento |
90 (76,3 %) |
89 (37,4 %) |
183 (55,5 %) |
103 (30,9 %) |
|
Mediana de duración de SLP (meses) |
11,2 |
27,2 |
14,9 |
26,7 |
|
Hazard ratio (IC 95 %) |
0,19 [0,14; 0,27] |
0,42 [0,33; 0,54] | ||
|
Valor p (prueba de rango logarítmico estratificadab) |
<0,0001 |
<0,0001 | ||
|
Tasa de respuesta al final del tratamiento | ||||
|
Número de pacientes incluidos en el análisis |
118 |
238 |
329 |
333 |
|
Respondedores (%) |
37 (31,4 %) |
184 (77,3 %) |
214 (65,0 %) |
261 (78,4 %) |
|
No respondedores (%) |
81 (68,6 %) |
54 (22,7 %) |
115 (35,0 %) |
72 (21,6 %) |
|
Diferencia en tasa de respuesta, (IC 95 %) |
45,95 [35,6; 56,3] |
13,33 [6,4; 20,3] | ||
|
Valor p (prueba de chi cuadrado) |
<0,0001 |
0,0001 | ||
|
Número de respondedores totalesc (%) |
0 (0,0 %) |
53 (22,3 %) |
23 (7,0 %) |
69 (20,7 %) |
|
Remisión molecular al final del tratamientod | ||||
|
Número de pacientes incluidos en el análisis |
90 |
168 |
244 |
239 |
|
EMR negativae (%) |
0 (0 %) |
45 (26,8 %) |
6 (2,5 %) |
61 (25,5 %) |
|
EMR positivaf (%) |
90 (100 %) |
123 (73,2 %) |
238 (97,5 %) |
178 (74,5 %) |
|
Diferencia en tasa EMR, (IC 95 %) |
26,79 [19,5; 34,1] |
23,06 [17,0; 29,1] | ||
|
Supervivencia libre de evento | ||||
|
Número (%) de pacientes con evento Mediana de duración hasta el evento (meses) |
103 (87,3 %) 10,8 |
104 (43,7 %) 26,1 |
208 (63,0 %) 14,3 |
118 (35,4 %) 26,1 |
|
Hazard ratio (IC 95 %) |
0,19 [0,14; 0,25] |
0,43 [0,34; 0,54] | ||
|
Valor p (prueba de rango logarítmico estratificada13) |
<0,0001 |
<0,0001 | ||
|
Fase 1a |
Fase 2 | |||
|
Clorambucilo |
Gazyvaro + clorambucilo |
Rituximab + clorambucilo |
Gazyvaro + clorambucilo | |
|
N=118 |
N=238 |
N=330 |
N=333 | |
|
Mediana de tiempo de observación de 22,8 meses |
Mediana de tiempo de observación de 18,7 meses | |||
|
Tiempo hasta nuevo tratamiento antileucémico | ||||
|
Número (%) de pacientes con evento |
65 (55,1 %) |
51 (21,4 %) |
86 (26,1 %) |
55 (16,5 %) |
|
Mediana de duración de evento (meses) |
14,8 |
- |
30,8 |
- |
|
Hazard ratio (IC 95 %) |
0,24 [0,16; 0,35] |
0,59 [0,42; 0,82] | ||
|
Valor p (prueba de rango logarítmico estratificadab) |
<0,0001 |
<0,0018 | ||
|
Supervivencia global | ||||
|
Número (%) de pacientes con evento |
24 (20,3 %) |
22 (9,2 %) |
41 (12,4%) |
28 (8,4%) |
|
Mediana de duración hasta el evento (meses) |
NA |
NA |
NA** |
NA** |
|
Hazard ratio (IC 95 %) |
0,41 [0,23; 0,74] |
0,66 [0,41; 1,06] ** | ||
|
Valor p (prueba de rango logarítmico estratificadab) |
0,0022 |
0,0849** | ||
CRI: Comité de Revisión Independiente, SLP: supervivencia libre de progresión; HR: hazard ratio; IC: intervalos de confianza, EMR: enfermedad mínima residual
a Definido como el tiempo desde la aleatorización hasta el primer evento de progresión, recaída o muerte por cualquier causa según la valoración del investigador b Estratificado por el estadio de Binet al inicio
c Incluye 11 pacientes en el grupo GClb con respuesta completa con recuperación medular incompleta d Sangre y médula ósea combinadas
e La negativización de la EMR se define como un resultado por debajo de 0,0001
f Incluye pacientes EMR positivos y pacientes que progresaron o murieron antes de finalizar el tratamiento NA = no alcanzado ** Datos aún no maduros
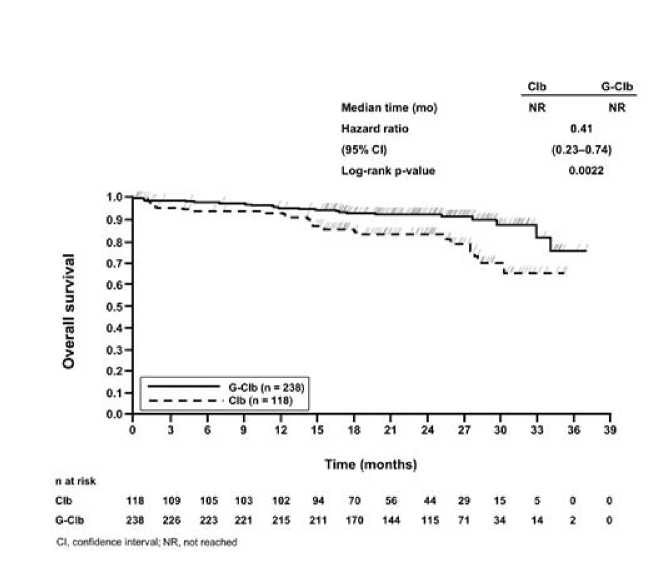
La supervivencia global de la fase 1a se presenta en la imagen 2. La supervivencia global de la fase 2 continuará bajo seguimiento y aún no está madura. Los resultados de SLP del análisis de subgrupos (es decir, sexo, edad, estadios de Binet, ClCr, puntuación CIRS, beta2-microglobulina, estado IGVH, anomalías cromosómicas, recuento de linfocitos al inicio) estuvieron en línea con los resultados observados en la población por intención de tratar. El riesgo de muerte o de progresión de la enfermedad fue menor en el grupo tratado con GClb que en el grupo tratado RClb y en el grupo tratado con Clb, en todos los subgrupos excepto en el subgrupo de pacientes con deleción 17p. En el pequeño subgrupo de pacientes con deleción 17p sólo se observó una tendencia positiva comparado a clorambucilo (HR=0,42, p=0,0892); no se observó beneficio comparado a RClb. Por subgrupos, la reducción del riesgo de progresión de la enfermedad o muerte osciló desde 92% a 58% para GClb frente a Clb en monoterapia y 72% a 29% para GClb frente RClb.
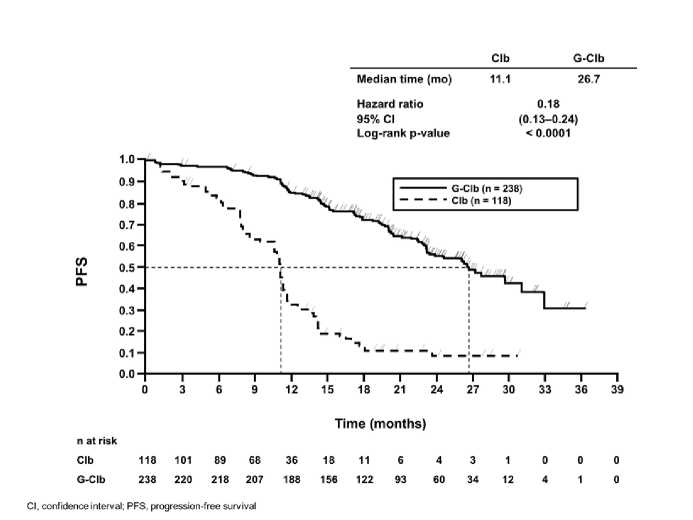
Imagen 2 Curva de Kaplan-Meier de supervivencia global de la fase la
Calidad de vida
En los cuestionarios QLQC30 y QLQ-LLC-16 llevados a cabo durante el periodo de tratamiento, no se observaron diferencias sustanciales en ninguna de las subescalas. Los datos durante el seguimiento, especialmente sobre el grupo tratado con clorambucilo en monoterapia, son limitados. Sin embargo, no se han detectado diferencias sustanciales en la calidad de vida durante el seguimiento hasta la fecha.
Las evaluaciones de calidad de vida relacionadas con la salud, específicamente en lo relativo al cansancio durante el periodo de tratamiento, mostraron diferencias que no fueron estadísticamente significativas, lo que sugiere que la adición de Gazyvaro al régimen de clorambucilo no aumenta la sensación de cansancio en los pacientes.
Linfoma Folicular
En un estudio clínico de fase III, abierto, multicéntrico, aleatorizado (GAO4753g (GADOLIN)), se evaluaron 396 pacientes con LNHi que no respondieron durante el tratamiento o que progresaron en los 6 meses siguientes a la última dosis de rituximab o de un régimen con rituximab (incluyendo rituximab en monoterapia como parte del tratamiento de inducción o mantenimiento). Los pacientes fueron aleatorizados en una proporción 1:1 para recibir bendamustina (B) en monoterapia (n=202) o Gazyvaro en combinación con bendamustina (G+B) (n=194) durante 6 ciclos, de 28 días de duración cada uno. Los pacientes del grupo G+B que no tuvieron progresión de la enfermedad (es decir. pacientes con respuesta completa (RC), respuesta parcial (RP) o enfermedad estable (EE)) al final de la fase de inducción, continuaron recibiendo Gazyvaro en mantenimiento una vez cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurriera primero). Los pacientes fueron estratificados según la región, subtipo LNHi (folicular frente a no folicular), tipo rituximab refractario (ya sea refractario a la monoterapia previa con rituximab o a rituximab en combinación con monoterapia) y número de tratamientos previos (<2 frente a >2).
Los datos demográficos y las características basales estuvieron bien equilibrados (mediana de edad de 63 años, la mayoría eran Caucásicos [88%] y hombres [58%]). La mayoría de los pacientes tenían linfoma folicular (81%). La mediana de tiempo desde el diagnóstico inicial fue de 3 años y la mediana del número de tratamientos previos fue de 2 (rango 1 a 10); el 44% de los pacientes habían recibido un tratamiento previo y el 34% de los pacientes habían recibido dos tratamientos previos.
Gazyvaro se administró por perfusión intravenosa como una dosis única de 1.000 mg en los días 1, 8 y 15 del ciclo 1, el día 1 de los ciclos 2-6, y en pacientes que no tuvieron progresión de la enfermedad,
una vez cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurriera primero). Bendamustina se administró de forma intravenosa, los días 1 y 2 para todos los ciclos de tratamiento (ciclos 1-6) a razón de 90 mg/m2/día cuando se administra en combinación con Gazyvaro o 120 mg/m2/día cuando se administra en monoterapia. En pacientes tratados con G+B, el 79,4% de los pacientes recibieron los seis ciclos de tratamiento en comparación con el 66,7% de los pacientes del grupo B.
El análisis principal basado en una evaluación del Comité de Revisión Independiente (CRI) mostró una reducción estadísticamente significativa del 45% en el riesgo de progresión de la enfermedad (PE) o muerte, en pacientes con LNHi que recibieron G+B seguido de Gazyvaro en mantenimiento, en comparación con pacientes que recibieron bendamustina en monoterapia. La reducción en el riesgo de progresión de la enfermedad o muerte observada en la población LNHi está impulsada por el subgrupo de pacientes con LF.
La mayoría de los pacientes del estudio GAO4753g tenían linfoma folicular (LF) (81,1%). Los resultados de eficacia de la población con linfoma folicular se muestran en la Tabla 9. El 11,6% de los pacientes tenía linfoma de la zona marginal (LZM) y el 7,1% tenía linfoma linfocítico pequeño (LLP).
Tabla 9 Resumen de la eficacia del estudio GAO4753g (GADOLIN) en pacientes con LF
|
Bendamustina N=166 |
Gazyvaro + Bendamustina seguido de Gazyvaro en mantenimiento N= 155 | |
|
Mediana de tiempo de |
Mediana de tiempo de observación: 22 | |
|
observación: 20 meses |
meses | |
|
Variable principal en población con LF SLP evaluada por CRI (SLP-CRI) Número (%) de pacientes con evento |
90 (54,2%) |
54 (34,8%) |
|
Mediana de duración (meses) de SLP (IC 95%) |
13,8 (11,4, 16,2) |
NA (22,5,-) |
|
HR (IC 95%) |
0,48 (0,34, 0,68) | |
|
Valor p (prueba de rango logarítmico estratificada*) |
<,0001 | |
|
Variables secundarias SLP evaluada por el investigador (SLP-INV) Número (%) de pacientes con evento |
102 (61,4%) |
62 (40,0%) |
|
Mediana de duración (meses) de SLP (IC 95%) |
13,7 (11,0, 15,5) |
29,2 (17,5,-) |
|
HR (IC 95%) |
0,48 (0,35, 0,67) | |
|
Valor p (prueba de rango logarítmico estratificada*) |
<,0001 | |
|
Bendamustina N=166 |
Gazyvaro + Bendamustina seguido de Gazyvaro en mantenimiento N= 155 | |
|
Mediana de tiempo de |
Mediana de tiempo de observación: 22 | |
|
observación: 20 meses |
meses | |
|
Mejor Respuesta Global (MRG) (Evaluada por CRI)§ Número de pacientes incluidos en el análisis |
161 |
153 |
|
Respondedores (%) (RC/RP) |
124 (77,0%) |
122 (79,7%) |
|
Diferencia en tasa de respuesta (IC 95% ) |
2,72 (-6,74, 12,18) | |
|
Valor de p (Test de Cochran-Mantel-Haenszel) |
0,6142 | |
|
Respondedores totales (%) |
31 (19,3%) |
24 (15,7%) |
|
Respondedores parciales (%) |
93 (57,8%) |
98 (64,1%) |
|
Enfermedad estable (%) |
18 (11,2%) |
13 (8,5%) |
|
Duración de la respuesta (DR) (evaluada por CRI) Número de pacientes incluidos en el análisis |
127 |
122 |
|
Número (%) de pacientes con evento |
74 (58,3%) |
36 (29,5%) |
|
Mediana de duración (meses) de DR (IC 95%) |
11,9 (8,8, 13,6) |
NA (25,4,-) |
|
HR (IC 95%) |
0,36 (0,24, 0,54) | |
|
Supervivencia global (aún no madura) Número (%) de pacientes con evento |
36 (21,7%) |
25 (16,1%) |
|
Mediana de duración de evento (meses) |
NA |
NA |
|
HR (IC 95%) |
0,71 (0,43, 1,19) | |
|
Valor p (prueba de rango logarítmico estratificada *) |
0,1976 | |
CRI: Comité de Revisión Independiente; SLP: supervivencia libre de progresión; HR: Hazard Ratio; IC: Intervalos de confianza,
NA = No alcanzado
*Los factores de estratificación para el análisis fueron de tipo refractario (rituximab en monoterapia frente a rituximab + quimioterapia) y los tratamientos previos (<2 frente a >2). Folicular frente a no folicular también fue un factor de estratificación para el estudio, pero no es aplicable en el análisis del subgrupo de pacientes con linfoma folicular.
§ Mejor respuesta dentro de los 12 meses del inicio del tratamiento
En la población no-LF el HR de la SLP evaluada por el CRI fue 0,94 [95% IC: 0,49, 1,90].
No se pueden establecer conclusiones definitivas sobre la eficacia en las subpoblaciones con LZM y LLP.
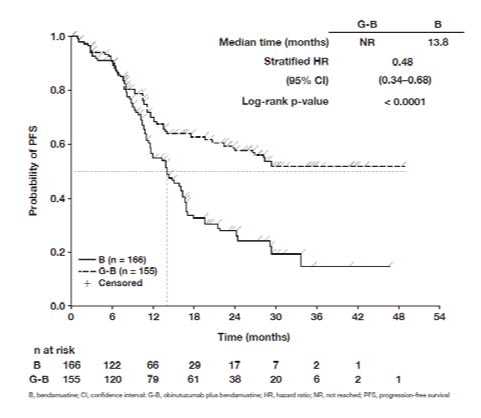
Imagen 5 Curva de Kaplan-Meier de supervivencia global en pacientes con linfoma folicular
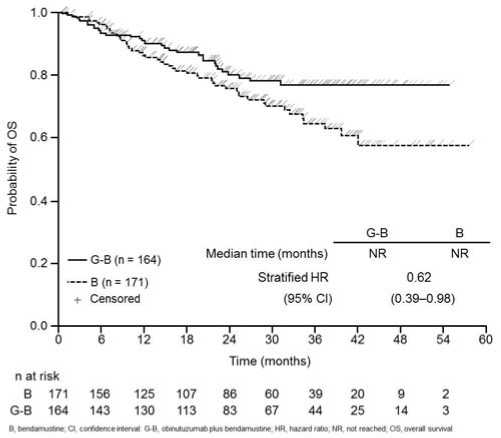
Se realizó un análisis post hoc 8 meses después del corte de datos del análisis primario. Con una mediana de observación de 24,1 meses en pacientes con linfoma folicular, 48 pacientes (28,1%) en el grupo B y 30 pacientes (18,3%) en el grupo G+B, habían fallecido. En este análisis post hoc, la mejora observada en la SG con G+B fue respaldada por una HR estratificada para la SG de 0,62 (95% IC: 0,39, 0,98). La mediana de supervivencia global (SG) aún no ha sido alcanzada en ningún de los grupos. Los resultados de SLP en el análisis post hoc son coherentes con el análisis primario y su significación no varía y el perfil de seguridad es coherente con el análisis primario.
Resultados de los análisis de los subgrupos
En general los resultados de los análisis de los subgrupos fueron coherentes con los resultados vistos en la población con LF, apoyados por la solidez de los resultados globales.
|
Baseline factors |
Total n |
n |
B (n = 166) 1 -year Events KM rate |
G-B (n = 155 n Events |
1-year KM rate |
HR |
95% Wald Cl |
Favours G-B B | |||
|
All patients |
321 |
166 |
90 |
54.888 |
155 |
54 |
69.219 |
0.49 |
(0.35, 0.68) |
■ | |
|
Sex |
i | ||||||||||
|
Male |
180 |
95 |
47 |
55.028 |
85 |
28 |
72.507 |
0.49 |
(0.30, 0.78) |
h-Bh | |
|
Female |
141 |
71 |
43 |
54.593 |
70 |
26 |
65.083 |
0.50 |
(0.31,0.82) |
i-»-i | |
|
Bulky disease at BL (6 cm threshold) |
l | ||||||||||
|
Yes |
107 |
58 |
33 |
53.774 |
49 |
17 |
69.568 |
0.51 |
(0.28. 0.91) |
I-*-1 | |
|
No |
212 |
106 |
57 |
55.515 |
106 |
37 |
69.113 |
0.48 |
(0.32, 0.74) |
HIH | |
|
B symptoms (a1) at BL |
1 | ||||||||||
|
Yes |
47 |
27 |
16 |
54.444 |
20 |
7 |
68.177 |
0.55 |
(0.22, 1.34) |
i-p— |
“1 |
|
No |
271 |
137 |
73 |
55.366 |
134 |
47 |
69.376 |
0.49 |
(0.34, 0.70) | ||
|
ECOG at BL |
[ | ||||||||||
|
0-1 |
304 |
157 |
85 |
55.820 |
147 |
50 |
70.512 |
0.47 |
(0.33, 0.67) |
'■ | |
|
2 |
15 |
7 |
4 |
41.667 |
8 |
4 |
50.000 |
1.02 |
(0.25, 4.17) |
' 1 | |
|
No. of prior therapies |
I | ||||||||||
|
<2 |
255 |
130 |
74 |
55.100 |
125 |
41 |
69.826 |
0.43 |
(0.29, 0.63) | ||
|
>2 |
66 |
36 |
16 |
54.092 |
30 |
13 |
65.660 |
0.82 |
(0.39,1.72) |
'i * | |
|
Refractory to |
| | ||||||||||
|
R-mono |
64 |
39 |
20 |
63.982 |
25 |
8 |
82.143 |
0.34 |
(0.15.0.80) |
-—1 | |
|
R-chemo induction |
120 |
64 |
34 |
48.448 |
56 |
20 |
72.098 |
0.50 |
(0.28. 0.87) | ||
|
R-maintenance after chemo induction |
133 |
62 |
35 |
56.561 |
71 |
26 |
60.648 |
0.58 |
(0.35, 0.97) | ||
|
Double refractory status | |||||||||||
|
Yes |
252 |
133 |
73 |
51.224 |
119 |
42 |
67.441 |
0.51 |
(0.34, 0.74) | ||
|
No |
69 |
33 |
17 |
69.156 |
36 |
12 |
74.829 |
0.43 |
(0.20. 0.91) |
1 " ! I | |
0.03 0.1 0.3 1 3 10 30
Unstratified HR is displayed. X-axis with logarithmic scale.
B. bendamustine: BL. baseline: chemo. chemotherapy; Cl. confidence interval; ECOG. Eastern Cooperative Oncology Group;
G-B. obinutuzumab plus bendamustine; HR. hazard ratio; KM. Kaplan-Meier; R-chemo. rituximab plus chemotherapy;
R-maintenance, rituximab maintenance; R-mono. rituximab monotherapy
*los análisis especificados previamente realizados sobre la población ITT se repitieron en la población con LF; el análisis del estado de doble refractario fue exploratorio (es decir, no responde o progresión de la enfermedad durante o dentro de los 6 meses de la última dosis de un régimen de agente alquilante).
Resultados notificados por el paciente
De acuerdo al cuestionario FACT-Lym y la escala del índice EQ-5D recogidos durante el tratamiento y durante los períodos de seguimiento, la calidad de vida relacionada con la salud en el estudio pivotal se mantuvo en general sin ninguna diferencia significativa entre los grupos. No obstante, la adición de Gazyvaro con bendamustina en pacientes con LF retrasó el tiempo hasta el empeoramiento de la calidad de vida relacionada con la salud, medido por la puntuación TOI FACT-Lym en 2,2 meses (mediana de 5,6 frente a 7,8 meses en -B y G+B respectivamente, HR = 0,83, IC 95%: 0,60, 1,13).
Inmunogenicidad
Los resultados de los ensayos de inmunogenicidad dependen considerablemente de varios factores, como la sensibilidad y la especificidad del ensayo, la metodología y la solidez del ensayo frente a las cantidades de Gazyvaro/anticuerpo presentes en la circulación, la manipulación de las muestras, el momento de recogida de las muestras, la medicación concomitante y enfermedades subyacentes. Por estas razones, la comparación de la incidencia de anticuerpos a Gazyvaro con la incidencia de anticuerpos a otros medicamentos puede ser engañosa.
Se evaluó a los pacientes del estudio pivotal BO21004/CLL11 en diferentes momentos para determinar anticuerpos antiterapéuticos (AAT) a Gazyvaro. En el grupo de pacientes tratados con Gazyvaro, 8 de 140 pacientes en la fase aleatorizada y 2 de 6 pacientes en la fase de preinclusión obtuvieron resultados positivos para AAT a los 12 meses de seguimiento. De estos pacientes, ninguno experimentó reacciones anafilácticas o de hipersensibilidad que se consideraron relacionadas con AAT, ni se vio afectada su respuesta clínica.
En el estudio pivotal para LNHi, GAO4753g, dos pacientes del grupo G+B tuvieron una evaluación HAHA (Anticuerpo Humano Anti-Humano) positiva al inicio y experimentaron RRP. Ningún paciente desarrolló HAHA a Gazyvaro durante o después del tratamiento con Gazyvaro.
Población pediátrica
La Agencia Europea de Medicamentos ha eximido al titular de la obligación de presentar los resultados de los ensayos realizados con Gazyvaro en los diferentes grupos de la población pediátrica en leucemia linfática crónica y linfoma folicular (ver sección 4.2 para consultar la información sobre el uso en la población pediátrica).
5.2 Propiedades farmacocinéticas
Se desarrolló un modelo farmacocinético (PK) poblacional para analizar los datos farmacocinéticos en 469 pacientes con LNHi, 342 pacientes con LLC y 130 pacientes con DLBCL de los estudios de fase I, fase II y fase III tratados con obinutuzumab en monoterapia o en combinación con quimioterapia.
Absorción
Obinutuzumab se administra por vía intravenosa, por lo tanto, no hay absorción. No se han realizado estudios sobre otras vías de administración. A partir del modelo farmacocinético poblacional, después de la perfusión del día 1 del ciclo 6 en pacientes con LLC, la mediana de Cmáx estimada fue de
465.7 pg/ml y el valor AUC (t) fue de 8961 pg^d/ml y en los pacientes con LNHi la mediana de Cmáx estimada fue de 539,3 pg/ml y el valor AUC (t) fue de 10956 pg^día/ml.
Distribución
Después de la administración intravenosa, el volumen de distribución del compartimento central (2,98 l en pacientes con LLC y 2,97 l en pacientes con LNHi), se aproxima al volumen sérico, lo que indica que la distribución está restringida principalmente al plasma y al líquido intersticial.
Biotransformación
No se ha estudiado directamente el metabolismo de obinutuzumab. Los anticuerpos se eliminan principalmente por catabolismo.
Eliminación
El aclaramiento de obinutuzumab es de aproximadamente 0,11 l/día en pacientes con LLC y 0,08 l/día en pacientes con LNHi con una mediana de semivida de eliminación de 26,4 días en pacientes con LLC y 36,8 días en pacientes con LNHi. La eliminación de obinutuzumab comprende dos vías paralelas que describen el aclaramiento, una vía de aclaramiento lineal y una vía de aclaramiento no lineal, que cambia en función del tiempo. Durante tratamiento inicial, predomina la vía de aclaramiento de tiempo variable no lineal y por consiguiente, la vía de aclaramiento principal. A medida que continúa el tratamiento, el impacto de esta vía disminuye y predomina la vía de aclaramiento lineal. Esto es indicativo de la distribución del fármaco en función de la diana (DFFD), donde la abundancia inicial de células CD20 causa la eliminación rápida de obinutuzumab de la circulación. No obstante, una vez que la mayoría de las células CD20 se une con obinutuzumab, el impacto de la DFFD en la farmacocinética se minimiza.
Relaciones farmacocinéticas / farmacodinámicas
En el análisis farmacocinético poblacional, se comprobó que el sexo es una covariable que explica parte de la variabilidad entre pacientes, con un aclaramiento en estado estacionario 22 % mayor (ACee) y un volumen de distribución (V) 19 % mayor en pacientes de sexo masculino. No obstante, los resultados del análisis poblacional han demostrado que las diferencias en exposición no son significativas (con una mediana estimada de AUC y Cmáx en pacientes con LLC de 11282 pg^d/ml y
578,9 pg/ml en pacientes de sexo femenino y de 8451 pg^d/ml y 432,5 pg/ml en pacientes de sexo masculino, respectivamente, en el Ciclo 6 y AUC y Cmáx en pacientes con LNHi de 13172 pg^d/ml y
635.7 pg/ml en pacientes de sexo femenino y de 9769 pg^d/ml y 481,3 pg/ml en pacientes de sexo masculino, respectivamente), lo que indica que no es necesario ajustar las dosis según el sexo del paciente.
Pacientes de edad avanzada
El análisis farmacocinético poblacional de obinutuzumab demostró que la edad no afectaba a su farmacocinética. No se observaron diferencias significativas en la farmacocinética de obinutuzumab entre pacientes de menos de 65 años (n=375), pacientes de entre 65 y 75 años (n=265) y pacientes de más de 75 años (n=171).
Pacientes _ pediátricos
No se han llevado a cabo estudios para investigar la farmacocinética de obinutuzumab en pacientes pediátricos.
Insuficiencia renal
El análisis farmacocinético poblacional de obinutuzumab demostró que el aclaramiento de creatinina no afecta a su farmacocinética. La farmacocinética de obinutuzumab en pacientes con aclaramiento de creatinina leve (ClCr 50-89 ml/min, n=464) o insuficiencia renal moderada (ClCr 30 a 49 ml/min, n=106) fue similar a la de pacientes con función renal normal (ClCr >90 ml/min, n=383). Los datos farmacocinéticos en pacientes con insuficiencia renal grave (ClCr 15-29 ml/min) son limitados (n=8), por lo tanto, no es posible recomendar dosis específicas.
Insuficiencia hepática
No se ha realizado ningún estudio farmacocinético formal en pacientes con insuficiencia hepática.
5.3 Datos preclínicos sobre seguridad
No se han llevado a cabo estudios para establecer el potencial carcinogénico de obinutuzumab.
No se han realizado estudios específicos en animales para evaluar el efecto de obinutuzumab en la fertilidad. En estudios de toxicidad de dosis repetidas en monos cynomolgus, obinutuzumab no presentó efectos adversos en los órganos reproductivos masculinos y femeninos.
Un estudio de toxicidad de desarrollo pre y posnatal mejorado (ePPND) en hembras de monos cynomolgus embarazadas no mostró evidencia de efectos teratogénicos. Sin embargo, una dosis semanal de obinutuzumab desde el día 20 post-coital hasta el parto dio como resultado una depleción completa de células B en las crías de monos a unas dosis intravenosas semanales de obinutuzumab de 25 y 50 mg/kg (2-5 veces la exposición clínica basada en la Cmax y AUC). La exposición de las crías 28 días tras el parto sugiere que obinutuzumab puede atravesar la barrera placentaria. Las concentraciones séricas en las crías 28 días después del parto se encontraban en el intervalo de concentraciones del suero materno, mientras que las concentraciones en la leche el mismo día eran muy bajas (menos del 0,5 % de los niveles séricos maternos correspondientes), lo que sugiere que la exposición de las crías se debe haber producido en el útero. Los recuentos de células B volvieron a los niveles normales y la función inmunológica se restableció durante los 6 meses posteriores al nacimiento.
En un estudio de 26 semanas de duración en monos cynomolgus, se observaron reacciones de hipersensibilidad y se atribuyeron al reconocimiento extraño del anticuerpo humanizado (basado en una exposición clínica de 0,7-6 veces sobre los valores de Cmáx y AUC en estado estacionario después de la administración semanal de 5, 25 y 50 mg/kg. Los hallazgos incluyeron reacciones anafilácticas o anafilactoides agudas y una mayor prevalencia de inflamación sistémica e infiltrados compatibles con reacciones de hipersensibilidad mediadas por el complejo inmune, como arteritis / periarteritis, glomerulonefritis e inflamación serosal / adventicial. Estas reacciones llevaron a la terminación no planificada de 6/36 animales tratados con obinutuzumab durante las fases de dosificación y recuperación; estos cambios fueron parcialmente reversibles. No se ha observado toxicidad renal con relación causal atribuible a obinutuzumab en seres humanos.
6.1 Lista de excipientes
L-histidina
Hidrocloruro de L-histidina monohidrato Trehalosa dihidrato Poloxámero 188
Agua para preparaciones inyectables
6.2 Incompatibilidades
Este medicamento no debe mezclarse con otros, excepto con los mencionados en la sección 6.6.
6.3 Periodo de validez
Vial cerrado 3 años
Tras dilución
Tras la dilución se ha demostrado una estabilidad química y física en solución inyectable de cloruro de sodio 9 mg/ml (0,9 %) a concentraciones de 0,4 mg/ml a 20 mg/ml durante 24 horas a una temperatura de 2 °C a 8 °C seguido de 48 horas (incluido el tiempo de perfusión) a una temperatura <30 °C.
Desde el punto de vista microbiológico, la solución de perfusión preparada se debe utilizar inmediatamente. Si no se utiliza inmediatamente, los tiempos de almacenamiento en uso y las condiciones previas a su uso son responsabilidad del usuario y, normalmente, no deben exceder las 24 horas a 2-8 °C, a menos que la dilución se haya realizado en condiciones asépticas controladas y validadas.
6.4 Precauciones especiales de conservación
Conservar en nevera (entre 2°C y 8 °C).
No congelar.
Conservar el vial en el embalaje exterior para protegerlo de la luz.
Para las condiciones de conservación tras la dilución del medicamento, ver sección 6.3.
6.5 Naturaleza y contenido del envase
40 ml de concentrado en un vial de 50 ml (vidrio transparente tipo I) con tapón (goma de butilo). Tamaño de envase de 1 vial.
6.6 Precauciones especiales de eliminación y otras manipulaciones
Instrucciones para la dilución
Gazyvaro se debe preparar por un profesional sanitario en condiciones asépticas. No agitar el vial.
Para ciclos 2-6 en pacientes con LLC y para todos los ciclos en pacientes con LF
Extraer 40 ml de concentrado del vial y diluir en bolsas de perfusión de policloruro de vinilo (PVC) o
de poliolefina sin PVC que contengan solución inyectable de cloruro de sodio 9 mg/ml (0,9 %).
Ciclo 1 - sólo en pacientes con LLC
En la dosis inicial de 1.000 para distinguir entre las dos bolsas de perfusión, se recomienda utilizar bolsas de distintos tamaños para diferenciar entre la dosis de 100 mg para el día 1 del ciclo 1 y la dosis de 900 mg para el día 1 (continuación) o día 2 del ciclo 1. Para preparar las 2 bolsas de perfusión, extraer 40 ml de concentrado del vial y diluir 4 ml en una bolsa de perfusión de 100 ml de PVC o de poliolefina sin PVC y los restantes 36 ml en una bolsa de perfusión de 250 ml de PVC o de poliolefina sin PVC que contenga solución inyectable de cloruro de sodio 9 mg/ml (0,9 %). Identifique claramente cada bolsa de perfusión. Para las condiciones de conservación de las bolsas de perfusión, ver sección 6.3.
|
Dosis de Gazyvaro que se debe administrar |
Cantidad requerida de concentrado de Gazyvaro |
Tamaño de bolsa de perfusión de PVC o de poliolefina sin PVC |
|
100 mg |
4 ml |
100 ml |
|
900 mg |
36 ml |
250 ml |
|
1.000 mg |
40 ml |
250 ml |
No utilice otros diluyentes, como solución de glucosa (5 %) (ver sección 6.2).
La bolsa se debe invertir cuidadosamente para mezclar la solución a fin de evitar la formación de espuma en cantidad excesiva. La solución diluida no se debe agitar ni congelar.
Los medicamentos parenterales se deben inspeccionar visualmente para detectar la presencia de partículas y decoloración antes de su administración.
No se han observado incompatibilidades entre Gazyvaro a intervalos de concentraciones de 0,4 mg/ml a 20 mg/ml tras la dilución de Gazyvaro en solución inyectable de cloruro de sodio 9 mg/ml (0,9 %),
y:
- Bolsas de PVC, polietileno (PE), polipropileno o poliolefina
- Juegos de perfusión de PVC, poliuretano (PUR) o PE
- Filtros en línea opcionales con superficies de contacto con el producto de polietersulfona (PES), una ayuda de perfusión con válvula de tres vías hecha de policarbonato (PC), y catéteres hechos de polieteruretano (PEU).
Eliminación
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él se realizará de acuerdo con la normativa local.
7. TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Roche Registration Limited 6 Falcon Way Shire Park
Welwyn Garden City AL7 1TW Reino Unido
8. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU/1/14/937/001
9. FECHA DE LA PRIMERA AUTORIZACIÓN/RENOVACIÓN DE LA AUTORIZACIÓN
23 Julio 2014
10. FECHA DE LA REVISIÓN DEL TEXTO
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos http://www.ema.europa.eu.
A. FABRICANTE DEL PRINCIPIO ACTIVO BIOLÓGICO Y FABRICANTE RESPONSABLE DE LA LIBERACIÓN DE LOS LOTES
B. CONDICIONES O RESTRICCIONES DE SUMINISTRO Y USO
C. OTRAS CONDICIONES Y REQUISITOS DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
D. CONDICIONES O RESTRICCIONES EN RELACIÓN CON LA UTILIZACIÓN SEGURA Y EFICAZ DEL MEDICAMENTO
A. FABRICANTE DEL PRINCIPIO ACTIVO BIOLÓGICO Y FABRICANTE RESPONSABLE DE LA LIBERACIÓN DE LOS LOTES
Nombre y dirección del fabricante del principio activo biológico
Roche Diagnostics GmbH Nonnenwald 2 82377 Penzberg GERMANY
Nombre y dirección del fabricante responsable de la liberación de los lotes
Roche Pharma AG Emil-Barell-Strasse 1 79639 Grenzach-Wyhlen GERMANY
B. CONDICIONES O RESTRICCIONES DE SUMINISTRO Y USO
Medicamento sujeto a prescripción médica restringida (ver Anexo I: Ficha Técnica o Resumen de las Características del Producto, sección 4.2).
C. OTRAS CONDICIONES Y REQUISITOS DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
• Informes periódicos de seguridad (IPS)
El Titular de la Autorización de Comercialización (TAC) presentará el primer informe periódico de seguridad para este medicamento en un plazo de 8 meses después de la autorización. Posteriormente, el titular de la autorización de comercialización presentará informes periódicos de seguridad para este medicamento de conformidad con las exigencias establecidas en la lista de fechas de referencia de la Unión (lista EURD), prevista en el artículo 107 ter, (párrafo 7), de la Directiva 2001/83/CE y publicados en el portal web europeo sobre medicamentos.
D. CONDICIONES O RESTRICCIONES EN RELACIÓN CON LA UTILIZACIÓN SEGURA Y EFICAZ DEL MEDICAMENTO
• Plan de Gestión de Riesgos (PGR)
El TAC realizará las actividades e intervenciones de farmacovigilancia necesarias según lo acordado en la versión del PGR incluido en el Módulo 1.8.2 de la Autorización de Comercialización y en cualquier actualización del PGR que se acuerde posteriormente.
Se debe presentar un PGR actualizado:
• A petición de la Agencia Europea de Medicamentos.
• Cuando se modifique el sistema de gestión de riesgos, especialmente como resultado de nueva información disponible que pueda conllevar cambios relevantes en el perfil beneficio/riesgo, o como resultado de la consecución de un hito importante (farmacovigilancia o minimización de riesgos).
Si coincide la presentación de un IPS con la actualización del PGR, ambos documentos se pueden presentar conjuntamente.
ETIQUETADO Y PROSPECTO
A. ETIQUETADO
1. NOMBRE DEL MEDICAMENTO
Gazyvaro 1.000 mg concentrado para solución para perfusión Obinutuzumab
2. PRINCIPIO(S) ACTIVO(S)
1 vial de 40 ml de concentrado contiene 1.000 mg de obinutuzumab, que corresponde con una concentración antes de la dilución de 25 mg/ml.
3. LISTA DE EXCIPIENTES
L-histidina
Hidrocloruro de L-histidina monohidrato Trehalosa dihidrato Poloxámero 188
Agua para preparaciones inyectables
4. FORMA FARMACÉUTICA Y CONTENIDO DEL ENVASE
Concentrado para solución para perfusión 1.000 mg/40 ml 1 vial
5. FORMA Y VÍA(S) DE ADMINISTRACIÓN
Leer el prospecto antes de utilizar este medicamento Vía intravenosa tras dilución No agitar el vial
6. ADVERTENCIA ESPECIAL DE QUE EL MEDICAMENTO DEBE MANTENERSE FUERA DE LA VISTA Y DEL ALCANCE DE LOS NIÑOS
Mantener fuera de la vista y del alcance de los niños
7. OTRA(S) ADVERTENCIA(S) ESPECIAL(ES), SI ES NECESARIO
8. FECHA DE CADUCIDAD
CAD
9. CONDICIONES ESPECIALES DE CONSERVACIÓN
Conservar en nevera No congelar
Conservar el vial en el embalaje exterior para protegerlo de la luz
10. PRECAUCIONES ESPECIALES DE ELIMINACIÓN DEL MEDICAMENTO NO UTILIZADO Y DE LOS MATERIALES DERIVADOS DE SU USO (CUANDO CORRESPONDA)_
11. NOMBRE Y DIRECCIÓN DEL TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Roche Registration Limited 6 Falcon Way Shire Park
Welwyn Garden City AL7 1TW Reino Unido
12. NÚMERO(S) DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU/1/14/937/001
13. NÚMERO DE LOTE
Lote
|
14. |
CONDICIONES GENERALES DE DISPENSACIÓN | |
|
Medicamento sujeto a prescripción médica | ||
|
15. |
INSTRUCCIONES DE USO | |
|
16. |
INFORMACIÓN EN BRAILLE | |
|
Se acepta la justificación para no incluir la información en Braille. | ||
|
17. |
IDENTIFICADOR ÚNICO - CÓDIGO DE BARRAS 2D | |
Incluido el código de barras 2D que lleva el identificador único
18. IDENTIFICADOR ÚNICO - INFORMACIÓN EN CARACTERES VISUALES
PC:
SN;
NN:
VIAL
1. NOMBRE DEL MEDICAMENTO Y VÍA(S) DE ADMINISTRACIÓN
Gazyvaro 1.000 mg concentrado para solución para perfusión
Obinutuzumab
Vía intravenosa
2. FORMA DE ADMINISTRACIÓN
Vía intravenosa tras dilución
3. FECHA DE CADUCIDAD
EXP
4. NÚMERO DE LOTE
Lot
5. CONTENIDO EN PESO, EN VOLUMEN O EN UNIDADES
1.000 mg/40 ml
6. OTROS
B. PROSPECTO
Prospecto: información para el paciente
Gazyvaro 1.000 mg concentrado para solución para perfusión
Obinutuzumab
"VEste medicamento está sujeto a seguimiento adicional, lo que agilizará la detección de nueva información sobre su seguridad. Puede contribuir comunicando los efectos adversos que pudiera usted tener. La parte final de la sección 4 incluye información sobre cómo comunicar estos efectos adversos.
Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información importante para usted.
• Conserve este prospecto, ya que puede tener que volver a leerlo.
• Si tiene alguna duda, consulte a su médico o enfermero.
• Si experimenta efectos adversos, consulte a su médico o enfermero, incluso si se trata de efectos adversos que no aparecen en este prospecto. Ver sección 4.
Contenido del prospecto
1. Qué es Gazyvaro y para qué se utiliza
2. Qué necesita saber antes de empezar a usar Gazyvaro
3. Cómo usar Gazyvaro
4. Posibles efectos adversos
5. Conservación de Gazyvaro
6. Contenido del envase e información adicional
1. Qué es Gazyvaro y para qué se utiliza
Qué es Gazyvaro
Gazyvaro contiene el principio activo obinutuzumab el cual pertenece a un grupo de medicamentos
denominados “anticuerpos monoclonales ”. Los anticuerpos actúan atacando dianas específicas en
nuestro cuerpo.
Para qué se utiliza Gazyvaro
Gazyvaro se puede utilizar en adultos para tratar dos tipos diferentes de cáncer
• Leucemia Linfática Crónica (también llamada LLC)
• Gazvaro se utiliza en pacientes que no hayan recibido ningún tratamiento anterior para la LLC y que tengan otras enfermedades, que hacen que sea poco probable que los pacientes sean capaces de tolerar una dosis completa de un medicamento diferente llamado fludarabina,utilizado para tratar la LLC.
• Gazyvaro se utiliza junto con otro medicamento para el cáncer llamado clorambucilo.
• Linfoma Folicular (también llamada FL)
• Gazyvaro se utiliza en pacientes que han recibido al menos un tratamiento anterior con un medicamento llamado rituximab o cuyo LF ha vuelto a aparecer o ha empeorado después de este tratamiento.
• Al inicio del tratamiento de LF, Gazyvaro se utiliza junto con otro medicamento para el cáncer llamado bendamustina.
• Gazyvaro se puede utilizar solo como máximo durante 2 años como “tratamiento de mantenimiento”.
Cómo actúa Gazyvaro
• La LLC y LF son tipos de cáncer que afectan a los glóbulos blancos llamados “linfocitos B”.
Los “linfocitos B” afectados se multiplican demasiado rápido y viven demasiado tiempo.
Gazyvaro se une a dianas en la superficie de los “linfocitos B” afectados y provoca su muerte.
• Cuando Gazyvaro se administra a pacientes con LLC o LF junto con otros medicamentos para el cáncer, se retrasa el tiempo de empeoramiento de su enfermedad.
2. Qué necesita saber antes de empezar a usar Gazyvaro No use Gazyvaro:
• si es alérgico a obinutuzumab o a cualquiera de los demás componentes de este medicamento (incluidos en la sección 6).
Si no está seguro, consulte a su médico o enfermero antes de empezar a tomar Gazyvaro.
Advertencias y precauciones
Consulte a su médico o enfermero antes de empezar a usar Gazyvaro si:
• tiene una infección, o ha tenido una infección en el pasado de larga duración o sigue repitiéndose
• ha tomado antes, o le han administrado, medicamentos que afectan a su sistema inmunitario (como quimioterapia o medicamentos inmunosupresores)
• está tomando medicamentos para la hipertensión o medicamentos para reducir el espesor de la sangre; es posible que su médico deba modificarla forma en que los está utilizando
• ha tenido antes problemas cardiacos
• ha tenido antes problemas cerebrales (como problemas de memoria, dificultad de movimiento o sensibilidad en el cuerpo, problemas en la vista)
• ha tenido antes problemas de respiración o pulmonares
• ha tenido antes hepatitis B - un tipo de enfermedad del hígado» está pendiente de ponerse una vacuna o sabe que necesita ponérsela en un futuro cercano.
Si se encuentra en cualquiera de los casos anteriores (o si no está seguro), consulte a su médico o enfermero antes de empezar a tomar Gazyvaro.
Preste atención a los siguientes efectos adversos
Gazyvaro puede provocar algunos efectos adversos graves. Usted debe informar a su médico o enfermero inmediatamente. Estos incluyen:
Reacciones relacionadas con la perfusión
• Informe a su médico o enfermero inmediatamente, si experimenta alguna de las reacciones relacionadas con la perfusión, incluidas al comienzo de la sección 4. Las reacciones relacionadas con la perfusión pueden ocurrir durante la perfusión o hasta las 24 horas siguientes a la misma.
• Si tiene reacciones relacionadas con la perfusión es posible que requiera tratamiento adicional o
que sea necesario reducir la velocidad de la perfusión o detenerla. Cuando estos síntomas desaparezcan o mejoren, se puede continuar con la perfusión. Es más probable que estas reacciones ocurran durante la primera perfusión. Es posible que su médico decida interrumpir el tratamiento con Gazyvaro si tiene una reacción grave relacionada con la perfusión.• Antes
de cada perfusión con Gazyvaro, se le administrarán medicamentos que ayudarán a reducir posibles reacciones relacionadas con la perfusión o “el síndrome de lisis tumoral”. El síndrome de lisis tumoral es una complicación potencialmente mortal causado por cambios químicos en la sangre debido a la ruptura de las células cancerígenas que se están muriendo (ver sección 3).
Leucoencefalopatía multifocal progresiva (también llamada LMP)
• La LMP es una infección cerebral muy rara y potencialmente mortal que se ha comunicado con el uso de Gazyvaro.
• Informe a su médico o enfermero inmediatamente si tiene pérdida de la memoria, problemas para hablar, dificultad para caminar o problemas en la vista.
• Si tenía alguno de estos síntomas antes del tratamiento con Gazyvaro, informe a su médico inmediatamente si nota cualquier cambio en ellos. Es posible que necesite tratamiento médico.
Infecciones
• Informe a su médico o enfermera inmediatamente si experimenta algún signo de infección después del tratamiento con Gazyvaro (ver “Infecciones” en la sección 4).
Niños y adolescentes
No administre Gazyvaro a niños o adolescentes menores de 18 años. Esto se debe a que no hay información sobre su uso en estos grupos de edades.
Uso de Gazyvaro con otros medicamentos
Informe a su médico o enfermero si está tomando, ha tomado recientemente o podría tener que tomar cualquier otro medicamento. Esto incluye medicamentos obtenidos sin receta y medicamentos a base de plantas.
Embarazo
• Informe a su médico o enfermera si está embarazada, cree que podría estar embarazada o está planeando quedarse embarazada, consulte a su médico o enfermero. Ellos le ayudarán a evaluar el beneficio de continuar con Gazyvaro frente al riesgo para su bebé.
• Si se queda embarazada durante el tratamiento con Gazyvaro, informe a su médico o enfermero lo antes posible. Esto se debe a que el tratamiento con Gazyvaro puede afectar su salud o la de su bebé.
Lactancia
• No dé el pecho a su bebé durante el tratamiento con Gazyvaro ni en los 18 meses después de finalizar el tratamiento con Gazyvaro. Esto se debe a que pequeñas cantidades del medicamento podrían pasar a la leche materna.
Anticoncepción
• Utilice un método anticonceptivo eficaz durante el tratamiento con Gazyvaro.
• Siga utilizando un método anticonceptivo eficaz durante los 18 meses después de finalizar el tratamiento con Gazyvaro.
Conducción y uso de máquinas
No es probable que Gazyvaro afecte a su capacidad para conducir, ir en bicicleta o utilizar herramientas o máquinas. Sin embargo, si tiene una reacción relacionada con la perfusión (ver sección 4), no conduzca, no vaya en bicicleta ni utilice máquinas hasta que haya pasado la reacción.
3. Cómo usar Gazyvaro Cómo se administra Gazyvaro
Gazyvaro se administra bajo supervisión de un médico con experiencia en dicho tratamiento. Se administra en vena en forma de goteo (perfusión intravenosa) durante varias horas.
Tratamiento de Gazyvaro
Leucemia Linfática Crónica
• Se le administrarán 6 ciclos de tratamiento de Gazyvaro en combinación con otro medicamento para el cáncer, llamado clorambucilo. Cada ciclo dura 28 días.
• El día 1 de su primer ciclo, se le administrará muy lentamente parte de su primera dosis de Gazyvaro de 100 mg . Su médico o enfermero le vigilará con atención las reacciones relacionadas con la perfusión.
• Si no tiene ninguna reacción relacionada con la perfusión después de la primera parte de su dosis, es posible que se le administre el resto de la primera dosis (900 mg) el mismo día.
• Si tiene una reacción relacionada con la perfusión después de la primera parte de su dosis, se le administrará el resto de su primera dosis el día 2.
A continuación se indica el calendario de administración normal.
Ciclo 1 - incluye tres dosis de Gazyvaro en 28 días:
• Día 1 - parte de su primera dosis (100 mg)
• Día 2 o día 1 (continuación) - resto de la primera dosis 900 mg
• Día 8 - dosis completa (1.000 mg)
• Día 15 - dosis completa (1.000 mg)
Ciclos 2, 3, 4, 5 y 6 - una única dosis de Gazyvaro en 28 días:
• Día 1 - dosis completa (1.000 mg)
Linfoma Folicular
• Se le administrarán 6 ciclos de tratamiento de Gazyvaro en combinación con otro medicamento para el cáncer, llamado bendamustina. Cada ciclo dura 28 días.
• A esto le seguirá una “fase de mantenimiento”. Durante este tiempo se le administrará Gazyvaro cada 2 meses hasta 2 años siempre que su enfermedad no progrese.
• A continuación se indica el calendario de administración normal.
Fase de inducción
Ciclo 1 - incluye tres dosis de Gazyvaro en 28 días:
• Día 1 - dosis completa (1.000 mg)
• Día 8 - dosis completa (1.000 mg)
• Día 15 - dosis completa (1.000 mg)
Ciclos 2, 3, 4, 5 y 6 - una única dosis de Gazyvaro en 28 días:
• Día 1 - dosis completa (1.000 mg)
Fase de mantenimiento
• Dosis completa (1.000 mg) una vez cada 2 meses hasta 2 años siempre que su enfermedad no progrese.
Medicamentos administrados antes de cada perfusión
Antes de cada perfusión de Gazyvaro, se le administrarán medicamentos para disminuir la posibilidad de contraer reacciones relacionadas con la perfusión o el síndrome de lisis tumoral. Estos medicamentos pueden incluir, entre otros:
• líquidos
• medicamentos para reducir la fiebre
• medicamentos para reducir el dolor (analgésicos)
• medicamentos para reducir la inflamación (corticosteroides)
• medicamentos para reducir una reacción alérgica (antihistamínicos)
• medicamentos para prevenir el síndrome de lisis tumoral (tales como alopurinol)
Si olvida usar Gazyvaro
Si falta a una cita, concierte otra lo antes posible. Para que el medicamento sea lo más efectivo posible, es importante seguir la pauta de administración establecida.
Si tiene más preguntas sobre el uso de este medicamento, consulte a su médico o enfermero.
4. Posibles efectos adversos
Al igual que todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran. Se han comunicado los siguientes efectos adversos con este medicamento:
Efectos adversos graves
Reacciones relacionadas con la perfusión
Informe a su médico o enfermero inmediatamente si experimenta algunos de los siguientes síntomas durante la perfusión o hasta 24 horas después de su perfusión. Estos síntomas son muy frecuentes (pueden afectar a más de 1 de cada 10 personas):
Reacciones comunicadas frecuentemente:
• náuseas
• fatiga
• mareo
• dolor de cabeza
• diarrea
• fiebre, rubefacción o escalofríos
• vómitos
• falta de aire
• baja o alta presión arterial
• latidos rápidos del corazón
Reacciones comunicadas menos frecuentemente:
• latidos irregulares del corazón
• inflamación de la garganta o las vías respiratorias
• sibilancias, dificultad para respirar, opresión en el pecho o irritación de la garganta
Si tiene algunos de los síntomas anteriores, informe a su médico o enfermero inmediatamente. Leucoencefalopatía multifocal progresiva (LMP)
La LMP es una infección cerebral muy rara y potencialmente mortal que se ha comunicado con el uso de Gazyvaro.
Informe a su médico o enfermero inmediatamente si tiene:
• pérdida de memoria
• problemas para hablar
• dificultad para caminar
• problemas con la vista
Si tenía alguno de estos síntomas antes del tratamiento con Gazyvaro o si nota cualquier cambio en ellos, informe a su médico inmediatamente. Es posible que necesite tratamiento médico.
Infecciones
Puede ser más probable que contraiga infecciones después del tratamiento con Gazyvaro. A menudo, se trata de resfriados, pero ha habido casos de infecciones más graves. También se han comunicado casos de reaparición de un tipo de enfermedad del hígado llamada “hepatitis B” en pacientes que habían tenido hepatitis B anteriormente.
Informe a su médico o enfermero inmediatamente si experimenta algún signo de infección después del tratamiento con Gazyvaro. Se incluyen:
• fiebre
• tos
• dolor de garganta
• escozor al orinar
• sensación de debilidad o malestar general.
Si tuvo infecciones recurrentes o crónicas, antes de iniciar el tratamiento con Gazyvaro, informe a su médico.
Otros efectos adversos:
Informe a su médico o enfermero si experimenta alguno de los siguientes efectos adversos:
Muy frecuentes (pueden afectar a más de 1 de cada 10 personas)
• fiebre
• dolor de las articulaciones
• sensación de debilidad
• diarrea, estreñimiento
• cambios en los análisis de sangre:
• anemia (niveles bajos de glóbulos rojos)
• niveles bajos de neutrófilos (un tipo de glóbulo blanco)
• nivel bajo de plaquetas (un tipo de glóbulo que facilita la coagulación de la sangre)
• infección de las vías respiratorias superiores (infección de nariz, faringe, laringe y senos), tos.
Frecuentes (pueden afectar hasta 1 de cada 10 personas)
• ojos rojos
• herpes labial
• depresión
• sudores nocturnos
• infección pulmonar
• gripe (influenza)
• aumento de peso
• dolor en ganglio linfático
• goteo de la nariz o congestión nasal
• pérdida del cabello, picor, eczema
• inflamación de la nariz y / o la garganta
• dolor muscular y óseo en el pecho
• cáncer de piel (carcinoma de células escamosas)
• dolor de espalda, dolor de huesos, dolor en brazos y piernas
• latidos irregulares del corazón (fibrilación auricular), ataque al corazón
• infección del tracto urinario, problemas al orinar, incontinencia urinaria
• problemas digestivos ( por ejemplo ardor de estómago), inflamación intestinal, hemorroides
• cambios en los análisis de sangre con:
• niveles bajos de todos los tipos de glóbulos blancos (combinados)
• niveles bajos de linfocitos (un tipo de glóbulo blanco)
• aumento de potasio, fosfato o ácido úrico, que pueden causar problemas renales (parte del síndrome de lisis tumoral)
Poco frecuentes (pueden afectar hasta 1 de cada 100 personas)
• perforación en el estómago o en los intestinos (perforación gastrointestinal, especialmente en casos donde el cáncer afecta a los tubos gastrointestinales)
Informe a su médico o enfermero si experimenta alguno de los efectos adversos que se indican arriba. Comunicación de efectos adversos
Si experimenta cualquier tipo de efecto adverso, consulte a su médico o enfermero, incluso si se trata de posibles efectos adversos que no aparecen en este prospecto. También puede comunicarlos
directamente a través del sistema nacional de notificación incluido en el Apéndice V. Mediante la comunicación de efectos adversos usted puede contribuir a proporcionar más información sobre la seguridad de este medicamento.
5. Conservación de Gazyvaro
Los profesionales sanitarios conservarán Gazyvaro en el hospital o clínica. A continuación se detallan las condiciones de almacenamiento:
• Mantener este medicamento fuera de la vista y del alcance de los niños.
• No utilice este medicamento después de la fecha de caducidad que aparece en el envase después de CAD. La fecha de caducidad es el último día del mes que se indica.
• Conservar en nevera (entre 2°C y 8 C). No congelar.
• Conserve el vial en el embalaje exterior para protegerlo de la luz.
Los medicamentos no se deben tirar por los desagües ni a la basura. Su profesional sanitario desechará los medicamentos que ya no necesita. De esta forma, ayudará a proteger el medio ambiente.
6. Contenido del envase e información adicional Composición de Gazyvaro
• El principio activo es obinutuzumab: 1.000 mg/40 ml por vial correspondiente a una concentración antes de dilución de 25 mg/ml.
• Los demás componentes son L-histidina, hidrocloruro de L-histidina monohidrato, trehalosa dihidrato, poloxámero 188 y agua para preparaciones inyectables.
Aspecto de Gazyvaro y contenido del envase
Gazyvaro es un concentrado para solución para perfusión y es un líquido de incoloro a ligeramente marrón. Gazyvaro se suministra en un envase que contiene 1 vial de vidrio.
Titular de la autorización de comercialización
Roche Registration Limited 6 Falcon Way Shire Park
Welwyn Garden City AL7 1TW Reino Unido
Responsable de la fabricación
Roche Pharma AG Emil-Barell-Strasse 1 D-79639 Grenzach-Wyhlen Germany
Pueden solicitar más información respecto a este medicamento dirigiéndose al representante local del titular de la autorización de comercialización:
|
Belgie/Belgique/Belgien N.V. Roche S.A. Tél/Tel: +32 (0) 2 525 82 11 |
Lietuva UAB “Roche Lietuva” Tel: +370 5 2546799 |
|
Etarapun Pom Etarapna EOOfl Tea: +359 2 818 44 44 |
Luxembourg/Luxemburg (Voir/siehe Belgique/Belgien) |
|
Ceská republika Roche s. r. o. Tel: +420 - 2 20382111 |
Magyarország Roche (Magyarország) Kft. Tel: +36 - 23 446 800 |
|
Danmark Roche a/s Tlf: +45 - 36 39 99 99 |
Malta (Véase United Kingdom) |
|
Deutschland Roche Pharma AG Tel: +49 (0) 7624 140 |
Nederland Roche Nederland B.V. Tel: +31 (0) 348 438050 |
|
Eesti Roche Eesti OÜ Tel: + 372 - 6 177 380 |
Norge Roche Norge AS Tlf: +47 - 22 78 90 00 |
|
EXlába Roche (Hellas) A.E. Ttfk: +30 210 61 66 100 |
Osterreich Roche Austria GmbH Tel: +43 (0) 1 27739 |
|
España Roche Farma S.A. Tel.: +34 - 91 324 81 00 |
Polska Roche Polska Sp.z o.o. Tel: +48 - 22 345 18 88 |
|
France Roche Tél: +33 (0)1 47 61 40 00 |
Portugal Roche Farmacéutica Química, Lda Tel: +351 - 21 425 70 00 |
|
Hrvatska Roche d.o.o. Tel: + 385 1 47 22 333 |
Romania Roche Romania S.R.L. Tel: +40 21 206 47 01 |
|
Ireland Roche Products (Ireland) Ltd. Tel: +353 (0) 1 469 0700 |
Slovenija Roche farmacevtska druzba d.o.o. Tel: +386 - 1 360 26 00 |
|
Ísland Roche a/s c/o Icepharma hf Sími: +354 540 8000 |
Slovenská republika Roche Slovensko, s.r.o. Tel: +421 - 2 52638201 |
|
Italia Roche S.p.A. Tel: +39 - 039 2471 |
Suomi/Finland Roche Oy Puh/Tel: +358 (0) 10 554 500 |
Kúrcpog
r.A.Exapáxn? & Sia AxS. T^: +357 - 22 76 62 76
Sverige
Roche AB
Tel: +46 (0) 8 726 1200
Latvija
Roche Latvija SIA
Tel: +371 - 6 7039831
United Kingdom
Roche Products Ltd.
Tel: +44 (0) 1707 366000
Fecha de la última revisión de este prospecto:
<Otras fuentes de información>
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos: http://www.ema.europa.eu.
Esta información está destinada únicamente a profesionales del sector sanitario:
Posología
Gazyvaro se debe administrar bajo la estrecha supervisión de un médico con experiencia, y en un entorno que disponga de forma inmediata de un equipo completo de reanimación.
Profilaxis y premedicación para el síndrome de lisis tumoral (SLT)
Los pacientes con una alta carga tumoral y/o un recuento alto de linfocitos en circulación (>25 * 109/l) y/o insuficiencia renal (ClCr <70 mL/min) se consideran en riesgo de SLT y deben recibir profilaxis. La profilaxis debe constar de una adecuada hidratación y administración de uricostáticos (por ejemplo, alopurinol), o un tratamiento alternativo adecuado como urato oxidasa (por ejemplo, rasburicasa), empezando de 12 a 24 horas antes de iniciar el tratamiento de acuerdo a la práctica habitual. Todos los pacientes considerados de riesgo deben ser cuidadosamente monitorizados durante los primeros días de tratamiento con especial atención en la función renal, el potasio, y los valores de ácido úrico. Se debe seguir cualquier recomendación adicional de acuerdo a la práctica habitual.
Profilaxis y premedicación para las reacciones relacionadas con la perfusión (RRP)
La premedicación para reducir el riesgo de las reacciones relacionadas con la perfusión se describe en la tabla 1 y 2. La premedicación con corticoesteroides está recomendada en pacientes con linfoma folicular (LF) y es obligatoria para pacientes con LLC en el primer ciclo (ver tablal). La premedicación para perfusiones posteriores y otra premedicación se debe administrar como se describe a continuación.
Durante las perfusiones intravenosas de Gazyvaro, el paciente puede presentar hipotensión como síntoma de RRP. Por lo tanto, se debe considerar la suspensión de los tratamientos antihipertensivos desde 12 horas antes, durante cada perfusión con Gazyvaro y una hora después de finalizada cada perfusión de Gazyvaro.
|
Día del ciclo del tratamiento |
Pacientes que requieren premedicación |
Premedicación |
Administración |
|
Ciclo 1: día 1 |
Todos los pacientes |
Corticosteroide intravenoso1 (obligatorio) |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro |
|
Analgésico oral/antipirético2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión con Gazyvaro | ||
|
Ciclo 1: día 2 |
Todos los pacientes |
Corticosteroide intravenoso1 (obligatorio) |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro |
|
Analgésico oral/antipirético2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión con Gazyvaro | ||
|
Todas las perfusiones posteriores |
Pacientes sin RRP durante la perfusión anterior |
Analgésico/antipirético oral2 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
|
Pacientes con RRP (Grado 1 ó 2) con la perfusión anterior |
Analgésico/antipirético oral2 Antihistamínico3 | ||
|
Pacientes con RRP de Grado 3 en la perfusión anterior, O Pacientes con recuentos de linfocitos >25 * 109/l antes del siguiente tratamiento |
Corticosteroide intravenoso1 |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro | |
|
Analgésico / antipirético oral2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
1100 mg prednisona/prednisolona o 20 mg dexametasona u 80 mg de metilprednisolona.
No se debe administrar hidrocortisona ya que no ha sido eficaz para reducir la tasa de RRP. 2Por ejemplo, 1.000 mg de acetaminofeno /paracetamol 3Por ejemplo, 50 mg de difenhidramina
|
Día del ciclo de tratamiento |
Pacientes que requieren premedicación |
Premedicación |
Administración |
|
Ciclo 1: día 1 |
Todos los pacientes |
Corticosteroide intravenoso1 (recomendado) |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro |
|
Analgésico / antipirético oral2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión de Gazyvaro | ||
|
Todas las perfusiones posteriores |
Pacientes sin RRP durante la perfusión anterior |
Analgésico/antipirético oral2 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
|
Pacientes con RRP (Grado 1 ó 2) con la perfusión anterior |
Analgésico/antipirético oral2 Antihistamínico3 | ||
|
Pacientes con RRP de Grado 3 en la perfusión anterior, O Pacientes con recuento de linfocitos >25 * 109/l antes del siguiente tratamiento |
Corticosteroide intravenoso1 |
Debe finalizar al menos 1 hora antes de la perfusión de Gazyvaro | |
|
Analgésico / antipirético oral2 Antihistamínico3 |
Al menos 30 minutos antes de la perfusión de Gazyvaro |
1100 mg prednisona/prednisolona o 20 mg dexametasona u 80 mg de metilprednisolona No se debe administrar hidrocortisona ya que no ha sido eficaz para reducir la tasa de RRP.
2Por ejemplo, 1.000 mg de acetaminofeno/paracetamol 3Por ejemplo, 50 mg de difenhidramina
Dosis
Leucemia Linfática Crónica (en combinación con clorambucilo)
La dosis recomendada de Gazyvaro en combinación con clorambucilo para pacientes con LLC se muestra en la tabla 3.
Ciclo 1
La dosis recomendada de Gazyvaro en combinación con clorambucilo es 1.000 mg administrados el día 1 y el día 2 (o continuación del día 1),, y en el día 8 y día 15 del primer ciclo de tratamiento de 28 días. Se deben preparar dos bolsas para la perfusión del día 1 y día 2 (100 mg para el día 1 y 900 mg para el día 2). Si la perfusión de la primera bolsa se completa sin modificarse la velocidad de perfusión o sin interrupciones, la segunda bolsa se podrá administrar el mismo día (no es necesario posponer la dosis ni repetir la premedicación), siempre y cuando el tiempo sea adecuado, y las condiciones y supervisión médica estén disponibles durante toda la perfusión. Si durante los primeros 100 mg hay cualquier modificación de la velocidad de perfusión o interrupción, la segunda bolsa se debe administrar al día siguiente.
Ciclos 2 al 6
La dosis recomendada de Gazyvaro en combinación con clorambucilo es 1.000 mg administrada en el día 1 de cada ciclo.
|
Ciclo |
Día de tratamiento |
Dosis de Gazyvaro |
|
Ciclo 1 |
Día 1 |
100 mg |
|
Día 2 (o día 1 continuación) |
900 mg | |
|
Día 8 |
1.000 mg | |
|
Día 15 |
1.000 mg | |
|
Ciclos 2-6 |
Día 1 |
1.000 mg |
1Clorambucilo se administra por vía oral a 0,5 mg/kg de peso corporal en el día 1 y el día 15 de todos los ciclos de tratamiento
Duración del tratamiento
Seis ciclos de tratamiento, de 28 días de duración cada uno.
Linfoma Folicular (LF)
La dosis recomendada de Gazyvaro en combinación con bendamustina se muestra en la Tabla 4.
Fase de inducción (en combinación con bendamustina2)
Ciclo 1
La dosis recomendada de Gazyvaro en combinación con bendamustina es 1.000 mg administrados el día 1, día 8 y día 15 del primer ciclo de tratamiento de 28 días.
Ciclos 2 al 6
La dosis recomendada de Gazyvaro en combinación con bendamustina es 1.000 mg administrados en el día 1 de cada ciclo de tratamiento de 28 días.
Fase de mantenimiento
Los pacientes que respondan al tratamiento de inducción (es decir, los 6 ciclos iniciales de tratamiento) con Gazyvaro en combinación con bendamustina o que tengan enfermedad estable, deben continuar recibiendo Gazyvaro 1.000 mg solo, como terapia de mantenimiento una vez cada 2 meses durante 2 años o hasta progresión de la enfermedad (lo que ocurra primero).
con LF
|
Ciclo |
Día de tratamiento |
Dosis de Gazyvaro |
|
Ciclo 1 |
Día 1 |
1.000 mg |
|
Día 8 |
1.000 mg | |
|
Día 15 |
1.000 mg | |
|
Ciclos 2-6 |
Día 1 |
1.000 mg |
|
Mantenimiento |
Cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurra primero) |
1.000 mg |
2Bendamustina se administra por vía intravenosa los días 1 y 2 de todos los ciclos de tratamiento (ciclos 1 al 6) a 90 mg/m2/día
Duración del tratamiento
Seis ciclos de tratamiento, de 28 días de duración cada uno, seguido de tratamiento de mantenimiento una vez cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurra primero).
Forma de administración
Gazyvaro se administra por vía intravenosa. Se debe administrar tras dilución como perfusión intravenosa empleando una vía específica. Las perfusiones de Gazyvaro no se deben administrar en perfusión rápida o en bolo intravenoso.
Para las instrucciones de la dilución previa a la administración de Gazyvaro, ver más adelante.
En las tablas 5-6 se indican las instrucciones sobre la velocidad de perfusión.
Leucemia Linfática Crónica
Tabla 5 Velocidad de perfusión estándar en ausencia de reacciones relacionadas con la perfusión o hipersensibilidad a la perfusión en pacientes con LLC (en caso de reacciones relacionadas con la perfusión, ver “Manejo de las RRP”)
|
Ciclo |
Día del tratamiento |
Velocidad de perfusión |
|
Ciclo 1 |
Día 1 (100 mg) |
Administrar a 25 mg/h durante 4 horas. No aumentar la velocidad de perfusión. |
|
Día 2 (o Día 1 continuación) (900 mg) |
Si no se producen reacciones relacionadas con la perfusión durante la perfusión anterior, administrar a 50 mg/h. La velocidad de perfusión se puede aumentar en incrementos de 50 mg/h cada 30 minutos hasta una velocidad máxima de 400 mg/h. | |
|
Día 8 (1,000 mg) |
Si no se producen reacciones relacionadas con la perfusión durante la perfusión anterior, cuando la velocidad de perfusión final fue 100 mg/h o más rápida, las perfusiones se pueden iniciar a una velocidad de 100 mg/h y aumentarse en incrementos de 100 mg/h cada 30 minutos hasta un máximo de 400 mg/h. | |
|
Día 15 (1,000 mg) | ||
|
Ciclos 2-6 |
Día 1 (1,000 mg) |
Linfoma Folicular (LF)
Tabla 6 Velocidad de perfusión estándar en ausencia de reacciones relacionadas con la perfusión/hipersensibilidad a la perfusión en pacientes con LF (en caso de reacciones relacionadas con la perfusión, ver “Manejo de las RRP”)
|
Ciclo |
Día de tratamiento |
Velocidad deperfusión |
|
Ciclo 1 |
Día 1 (1.000 mg) |
Administrar a 50 mg/h. La velocidad de perfusión se puede aumentar en intervalos de 50 mg/h cada 30 minutos hasta un máximo de 400 mg/h |
|
Día 8 (1.000 mg) |
Si no se producen reacciones relacionadas con la perfusión durante la perfusión anterior, cuando la velocidad de perfusión final fue 100 mg/h o más rápida, las perfusiones se pueden iniciar a una velocidad de 100 mg/h y aumentarse en intervalos de 100 mg/h cada 30 minutos hasta un máximo de 400 mg/h. | |
|
Día 15 (1.000 mg) | ||
|
Ciclos 2-6 |
Día 1 (1.000 mg) | |
|
Mantenimiento |
Cada dos meses durante dos años o hasta progresión de la enfermedad (lo que ocurra primero) |
Manejo de las RRP (todas las indicaciones)
El manejo de las RRP puede requerir una interrupción temporal, la reducción de la velocidad de perfusión o la suspensión del tratamiento con Gazyvaro, según se describe a continuación.
• Grado 4 (potencialmente mortal): se debe parar la perfusión y suspender de forma permanente el tratamiento.
• Grado 3 (grave): se debe detener temporalmente la perfusión y tratar los síntomas. Una vez resueltos los síntomas, se puede reiniciar la perfusión a una velocidad que no exceda la mitad de la velocidad anterior (es decir, la que se estaba utilizando en el momento en que se produjo la RRP) y, si el paciente no presenta ningún síntoma de RRP, se puede volver a aumentar la velocidad de perfusión a los incrementos e intervalos que sean adecuados para la dosis de tratamiento (ver tablas 5-6). Para pacientes con LLC que reciben la dosis del día 1 (ciclo 1) dividida en dos días la velocidad de perfusión del día 1 se puede volver a aumentar hasta
25 mg/h después de 1 hora, pero no aumentar más. Si el paciente presenta una segunda RRP de grado 3 se debe detener la perfusión y suspenderse de forma permanente el tratamiento.
• Grado 1-2 (leve a moderada): se puede reducir la velocidad de perfusión y tratar los síntomas. Se puede continuar la perfusión una vez resueltos los síntomas y, si el paciente no presenta ningún síntoma de RRP, se puede volver a aumentar la velocidad de perfusión a los incrementos e intervalos que resulten adecuados para la dosis de tratamiento (ver tablas 5-6). Para pacientes con LLC que reciben la dosis del día 1 (ciclo 1) dividida en dos días la velocidad de perfusión del día 1 se puede volver a aumentar hasta 25 mg/h después de 1 hora, pero no aumentar más.
Instrucciones para la dilución
Gazyvaro se debe preparar por un profesional sanitario en condiciones asépticas. No agitar el vial.
Para ciclos 2-6 en pacientes con LLC y para todos los ciclos en pacientes con LF
Extraer 40 ml de concentrado del vial y diluir en bolsas de perfusión de policloruro de vinilo (PVC) o
de poliolefina sin PVC que contengan solución inyectable de cloruro de sodio 9 mg/ml (0,9 %).
Ciclo 1 - sólo en pacientes con LLC
En la dosis inicial de 1.000 para distinguir entre las dos bolsas de perfusión, se recomienda utilizar bolsas de distintos tamaños para diferenciar entre la dosis de 100 mg para el día 1 del ciclo 1 y la dosis de 900 mg para el día 1 (continuación) o día 2 del ciclo 1. Para preparar las 2 bolsas de perfusión, extraer 40 ml de concentrado del vial y diluir 4 ml en una bolsa de perfusión de 100 ml de PVC o de poliolefina sin PVC y los restantes 36 ml en una bolsa de perfusión de 250 ml de PVC o de poliolefina sin PVC que contenga solución inyectable de cloruro de sodio 9 mg/ml (0,9 %). Identifique claramente cada bolsa de perfusión.
|
Dosis de Gazyvaro que se debe administrar |
Cantidad requerida de concentrado de Gazyvaro |
Tamaño de bolsa de perfusión de PVC o de poliolefina sin PVC |
|
100 mg |
4 ml |
100 ml |
|
900 mg |
36 ml |
250 ml |
|
1.000 mg |
40 ml |
250 ml |
No se han observado incompatibilidades entre Gazyvaro a intervalos de concentraciones de 0,4 mg/ml a 20 mg/ml tras la dilución de Gazyvaro en solución inyectable de cloruro de sodio 9 mg/ml (0,9 %), y:
• Bolsas de PVC, polietileno (PE), polipropileno o poliolefina
• Juegos de perfusión de PVC, poliuretano (PUR) o PE
• Filtros en línea opcionales con superficies de contacto con el producto de polietersulfona (PES), una ayuda de perfusión con válvula de tres vías hecha de policarbonato (PC), y catéteres hechos de polieteruretano (PEU).
No utilice otros diluyentes, como solución de glucosa (5 %).
La bolsa se debe invertir cuidadosamente para mezclar la solución a fin de evitar la formación de espuma en cantidad excesiva. La solución diluida no se debe agitar ni congelar.
Los medicamentos parenterales se deben inspeccionar visualmente para detectar la presencia de partículas y decoloración antes de su administración.
Tras la dilución se ha demostrado una estabilidad química y física en solución inyectable de cloruro de sodio 9 mg/ml (0,9 %) a concentraciones de 0,4 mg/ml a 20 mg/ml durante 24 horas a una temperatura entre 2 °C y 8 °C seguido de 48 horas (incluido el tiempo de perfusión) a una temperatura <30 °C.
Desde el punto de vista microbiológico, la solución de perfusión preparada se debe utilizar inmediatamente. Si no se utiliza inmediatamente, los tiempos de almacenamiento en uso y las condiciones previas a su uso son responsabilidad del usuario y, normalmente, no deben exceder las 24 horas entre 2°C y 8 °C, a menos que la dilución se haya realizado en condiciones asépticas controladas y validadas.
Eliminación
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él se realizará de acuerdo con la normativa local.
58
Grado 4 (potencialmente mortal): se debe parar la perfusión y suspender de forma permanente el tratamiento.
• Grado 3 (grave): se debe detener temporalmente la perfusión y tratar los síntomas. Una vez resueltos los síntomas, se puede reiniciar la perfusión a una velocidad que no exceda la mitad de la velocidad anterior (es decir, la velocidad que se estaba utilizando en el momento en que se produjo la RRP) y, si el paciente no presenta ningún síntoma de RRP, se puede volver a aumentar la velocidad de perfusión a los incrementos e intervalos que sean adecuados para la dosis de tratamiento (ver tablas 5 y 6). Para pacientes con LLC que reciben la dosis del día 1 (ciclo 1) dividida en dos días, la velocidad de perfusión del día 1 se puede volver a aumentar hasta 25 mg/h después de 1 hora, pero no aumentar más. Si el paciente presenta una segunda RRP de grado 3 se debe detener la perfusión y suspenderse de forma permanente el tratamiento.
• Grado 1-2 (leve a moderada): se puede reducir la velocidad de perfusión y tratar los síntomas.
Se puede continuar la perfusión una vez resueltos los síntomas y, si el paciente no presenta ningún síntoma de RRP, se puede volver a aumentar la velocidad de perfusión a los incrementos e intervalos que resulten adecuados para la dosis de tratamiento (ver las tablas 5 y 6). Para pacientes con LLC que reciben la dosis del día 1 (ciclo 1) dividida en dos días, la velocidad de perfusión del día 1 se puede volver a aumentar hasta 25 mg/h después de 1 hora, pero no aumentar más.
4.3 Contraindicaciones
Hipersensibilidad al principio activo o a alguno de los excipientes incluidos en la sección 6.1.